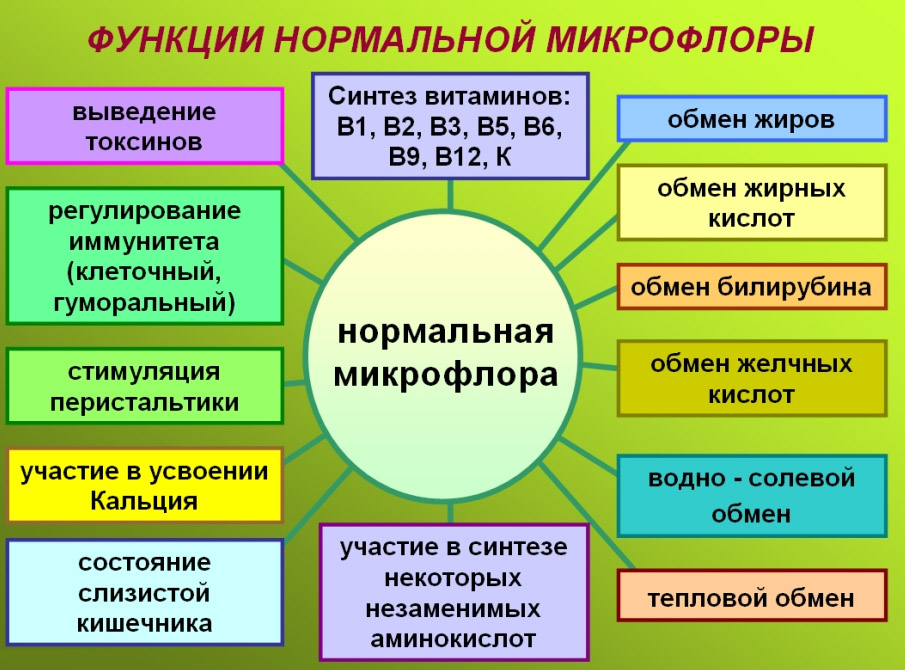
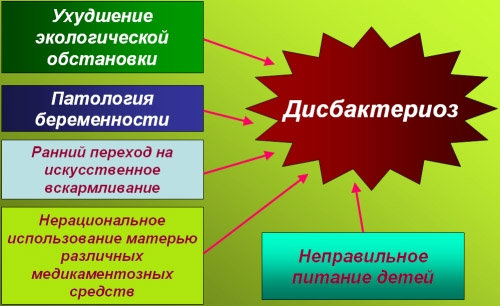
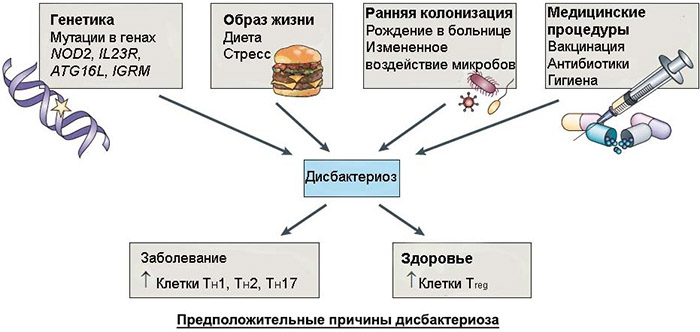
Problemy zaczynają się, gdy człowiek w jakiś sposób narusza równowagę starannie skalibrowaną przez naturę – spożywa żywność z konserwantami i bez błonnika, w niekontrolowany sposób przyjmuje antybiotyki, wchłania duże dawki nieodpowiednich drobnoustrojów i zatruwa się na różne sposoby. Różne choroby zapalne i stres wpływają również na mikroflorę - jej część może po prostu stać się chorobotwórcza. Stopniowo rozwija się dysbakterioza jelitowa - stan, w którym patogenne mikroorganizmy zaczynają wypierać lub zastępować korzystne, powodując nieprzyjemne objawy:
- Wzdęcia, nudności, nieświeży oddech są konsekwencjami przewagi procesów gnilnych.
- Osłabienie, alergie świadczą o nieprawidłowym funkcjonowaniu immunomodulującej funkcji jelit.
- Naprzemienne zaparcia i biegunki są konsekwencją zaburzeń trawienia i wchłaniania.
- Senność, drażliwość, depresja to objawy hipowitaminozy i uszkodzeń toksycznych.
Choć oficjalna medycyna nadal nie uznaje dysbakteriozy jelitowej u dorosłych za odrębną jednostkę chorobową (uznając ją jedynie u niemowląt), wciąż istnieje szereg preparatów farmaceutycznych ukierunkowanych na jej leczenie. W większości przypadków leki te nie będą w stanie wyeliminować pierwotnej przyczyny choroby, ale doraźnie złagodzą stan pacjenta i zwiększą jego szanse na wyzdrowienie.
Metody terapii
W zależności od nasilenia objawów dysbakterioza dzieli się na 4 etapy:
- 1. - bezobjawowy;
- 2. - wzdęcia i zaburzenia jelitowe;
- 3. - zapalenie jelita grubego, przewlekła biegunka, obniżona odporność i wydajność;
- 4. - anemia, beri-beri, całkowite wyczerpanie organizmu.
Producenci pigułek często zalecają stosowanie ich leków przeciwdysbiotycznych profilaktycznie lub w pierwszym etapie, ale nie jest to ekonomicznie wykonalne, a czasem szkodliwe. Jeśli istnieją obawy co do stanu mikroflory Twoich jelit, zdecydowanie lepiej, smaczniej i zdrowiej jest przejść na fermentowane produkty mleczne i pokarmy roślinne z dużą zawartością błonnika i pektyn. Jest wyjątek - dysbakterioza po antybiotykach. Nawet w przypadku braku objawów odpowiedzialny lekarz musi mieć czas, przy pomocy specjalnych środków, na zasiedlenie jelit leczonych antybiotykami bakteriami, zanim wybiorą je patogeny.
Osobno warto wspomnieć o dysbakteriozie u niemowląt. Noworodki w przeciwieństwie do dorosłych mają inny skład drobnoustrojów przystosowanych do karmienia mlekiem, a same bakterie są całkowicie zależne od tego, co dziecko otrzymało od matki. Jeśli matka nie stosuje karmienia piersią lub ma patologie mikroflory, często prowadzi to do dysbakteriozy. W takim przypadku najlepiej skonsultować się z lekarzem – ze względu na niską odporność i niewielkie rezerwy organizmu samoleczenie niemowląt jest niebezpieczne.
1. Enterosorbenty - absorbują toksyny, poprawiając ogólny stan pacjenta. W postaci proszków są praktycznie bezpieczne dla dziecka.
2. Probiotyki - produkty zawierające żywe bakterie. W zależności od złożoności składu i listy dostępnych bakterii istnieje wiele różnych podgatunków.
3. Prebiotyki - tabletki z odżywkami dla mikroflory. Fruktoza, galaktoza, laktuloza, inulina, a także niektóre ich pochodne i izomery, absolutnie nie są trawione i wchłaniane bez pomocy pożytecznych mikroorganizmów i służą jako doskonały górny opatrunek do ich rozmnażania. Dobrze sprawdzają się w połączeniu z probiotykami i są stosunkowo bezpieczne dla dzieci.

4. Bakteriofagi - leki wąsko ukierunkowanych wirusów, są przepisywane przez lekarza na dysbakteriozę po analizie kału. W Rosji produkowane są 4 rodzaje bakteriofagów - coliproteic, pseudomonas, gronkowce, proteiny. W większości przypadków są one uważane za bezpieczne.
5. Antyseptyki jelitowe - niewchłanialne słabe antybiotyki o szerokim spektrum działania. Zatrzymują rozmnażanie się zarówno szkodliwych, jak i pożytecznych bakterii, ale nie zabijają ich całkowicie. Na tle prawidłowego odżywiania i dodatkowego przyjmowania prebiotyków i probiotyków osłabiona patologiczna mikroflora zostaje wyparta.
6. Antybiotyki - są przepisywane na 3. etapie dysbakteriozy jelitowej i powyżej, jeśli leczenie środkami antyseptycznymi i bakteriofagami nie może pomóc. Wąskie spektrum działania jest stosowane do stłumienia dominującego mikroorganizmu patologicznego, bez większego uszczerbku dla pozostałej flory jelitowej.
7. Leki objawowe i zapobiegawcze - witaminy, immunostymulanty, leki przeciwbiegunkowe, przeczyszczające, przeciwhistaminowe, przeciwskurczowe i tak dalej.
Lista najskuteczniejszych leków
1. Colibacterin - preparat Escherichia coli w postaci proszku na dysbakteriozę. Aktywnie hamuje drobnoustroje chorobotwórcze i normalizuje trawienie, dobrze pomaga w leczeniu infekcji jelitowych, zatruć pokarmowych, beri-beri, zaburzeń odporności, biegunek. Możliwe są reakcje alergiczne, dlatego nie jest przepisywany dzieciom poniżej 6 miesięcy.
2. Lactobacterin - lek z pałeczek kwasu mlekowego w postaci tabletek lub czopków. Stosowany jest przede wszystkim jako sposób na szybką odbudowę mikroflory jelitowej po antybiotykoterapii lub radioterapii. Skuteczny w leczeniu noworodków.
3. Bifidumbacterin - bifidobakterie z laktozą w kapsułkach, specjalistyczny lek na dysbakteriozę dla niemowląt. Przeciwwskazania - wrodzony niedobór laktazy. W wieku dorosłym efekt odbioru jest nieco zmniejszony.
4. Probifor - ulepszona wersja bifidumbacterin w postaci proszku lub tabletek. Bifidobakterie osadzają się na cząsteczkach węgla aktywnego, co umożliwia wzajemne zwiększenie właściwości chłonnych i tempa regeneracji mikroflory.

5. Sporobacterin to zawiesina zawierająca niezjadliwy szczep pałeczki siennej. Po przedostaniu się do jelit patyk siana zaczyna wydzielać naturalne antybiotyki, które nie uniemożliwiają namnażania się pożytecznych mikroorganizmów. Lek dobrze pomaga w infekcyjnych zmianach przewodu pokarmowego, uzupełnia antybiotykoterapię po operacjach chirurgicznych. Ostrożnie można go podawać w przypadku dysbakteriozy dziecku w wieku powyżej 1 roku.
6. Linex - kapsułki zawierające mieszaninę lakto- i bifidobakterii, a także prebiotyki do ich rozmnażania. Ze względu na starannie dobrany skład, a także otoczkę kapsułki, która zapewnia ukierunkowane dostarczanie składników aktywnych, wielu ekspertów uważa Linex za najlepszy środek na dysbakteriozę jelitową. Jest odpowiedni zarówno dla dorosłych, jak i niemowląt i ma minimalne przeciwwskazania. Wysoka odporność składników Linexu na antybiotyki umożliwia ograniczone jednoczesne podawanie. Istnieje wiele analogów różniących się składem bakteryjnym i odżywczym - Acipol, Bifiform, Atsilakt.
7. Hilak forte to prebiotyk, płynny roztwór produktów przemiany materii zdrowej mikroflory z dodatkiem substancji odżywczych. Nie ma skutków ubocznych i poważnych przeciwwskazań, można go stosować w każdym wieku. Doskonale stymuluje układ odpornościowy i rozwój już istniejących pożytecznych mikroorganizmów, ale nie zawiera własnych, dlatego niewiele pomaga noworodkom w pierwszym tygodniu. Jest uważany za jeden z najskuteczniejszych leków dla pacjentów w podeszłym wieku z dystroficznymi zmianami jelitowymi.
Wiele leków na dysbakteriozę ma 2 lub 3 formy uwalniania, podczas gdy czopki (świece) i tabletki są zwykle przeznaczone dla dorosłych pacjentów, a proszki dla niemowląt.
Kiedy iść do lekarza?
Dysbakterioza jelitowa trzeciego i czwartego etapu zmusi pacjenta do wizyty u lekarza, ale najlepiej tego unikać. Jeśli cierpisz na regularne biegunki niewiadomego pochodzenia, nagle pojawiła się alergia i zmniejszyła się odporność na choroby, powinieneś udać się na konsultację do gastroenterologa. Objawy takie jak biegunka podróżnych, biegunka poantybiotykowa są naturalne iw łagodnych przypadkach mogą być leczone samodzielnie enterosorbentami, probiotykami i prebiotykami.
Sprawy są poważniejsze, jeśli występują oznaki infekcji - gorączka, ból głowy, uczucie ciężkości w jamie brzusznej, wymioty. W takim przypadku konieczna jest wizyta u lekarza, ponieważ tylko on będzie w stanie wyizolować tego, który zaatakował twoje jelita z długiej listy patogenów i przepisać antybiotyki lub ukierunkowane bakteriofagi.
Przedłużająca się dysbakterioza u niemowlęcia jest wyraźnym powodem do pójścia do lekarza. Faktem jest, że wszystkie dzieci w pierwszym tygodniu życia są podatne na tę chorobę, ale pod wpływem mleka matki szybko mija. Jeśli tak się nie dzieje, być może rodzice popełniają błędy w karmieniu lub dziecko/matka cierpi na jakieś ukryte choroby. Przepisywanie leczenia bez pełnego badania w tym przypadku jest nieodpowiedzialne.
