Večina ljudi ne vidi potencialne nevarnosti v pojavu majhnih epitelijskih neoplazem na telesu, vendar papilomi niso le kozmetična napaka. V nekaterih primerih lahko povzročijo nepopravljive posledice. Izrastki se pojavijo kot posledica okužbe s HPV - to je zelo nalezljiv virus, ki ima več kot 100 genotipov, nekatere njegove vrste pa lahko izzovejo razvoj onkoloških procesov. Okužiti se s papiloma virusom je enostavno, zato, da bi se izognili okužbi, morate vedeti, kako se prenaša človeški papiloma virus in kateri dejavniki prispevajo k širjenju virionov.
Obstaja takšna težnja, da v družinah, kjer je en nosilec virusa, v 50-70% primerov pride do okužbe ljudi okoli njega. Glavna nevarnost je, da se okužba, ki vstopi v telo, ne manifestira takoj, zato oseba morda dolgo ne ve za okužbo in je še naprej v tesnem stiku s sorodniki.
Odsotnost zunanjih manifestacij HPV ne zagotavlja, da je okužena oseba popolnoma varna za svoje bližnje okolje.
Okužba s stikom
Nosilec virusa lahko prenese patogeni virion (virusni delec) na zdravo osebo prek:
- Običajni taktilni stik, kot so objemi, stiski rok. Verjetnost okužbe s HPV se poveča v prisotnosti kožnih lezij (celo majhne rane, odrgnine ali praske so dovolj, da okužba vstopi v zdravo telo);
- Uporaba osebnih gospodinjskih predmetov bolne osebe. Virusni delci lahko dolgo živijo na posteljnini, brisačah, spodnjem perilu, umivalnih krpah in drugih izdelkih za vsakodnevno uporabo;
- Med poljubljanjem. DNK virusa papiloma ni samo na epiteliju, prisotni so v vseh bioloških tekočinah okužene osebe, zato se lahko prenašajo s slino med poljubom.
Poleg tega se lahko s HPV okužite ob obisku javnih mest, kot so savna, bazen, fitnes, kjer je velika množica ljudi, od katerih mnogi zanemarjajo osnovna pravila zaščite. Zato morate uporabljati samo izdelke za osebno higieno in gospodinjstvo.
Spolni prenos virusa
Najpogostejši način prenosa okužbe s humanim papiloma virusom je spolni stik. Če je en partner, ne glede na to, ali je moški ali ženska, nosilec virusa, potem je za okužbo s HPV dovolj enkratni spolni odnos (okužba se pojavi v 95% primerov).
Virus se prenaša s kakršno koli spolno interakcijo, bodisi z oralnim, vaginalnim ali analnim seksom, medtem ko prisotnost genitalnih bradavic v anogenitalni coni partnerja poveča tveganje za okužbo do 100%.
Zanimivo je, da tudi kondom ne more popolnoma zaščititi pred morebitno okužbo:
- Prvič, papilomatozni izpuščaji se lahko lokalizirajo ne le na genitalijah, ampak tudi v dimljah in anusu. Zato se lahko v stiku z nezaščitenimi deli telesa virus zlahka prenese z enega partnerja na drugega;
- Drugič, lateks, iz katerega je izdelan kondom, ima precej velike pore. Skozi njih virusni delci neovirano prodirajo.
Okužba z onkogeno nevarnimi vrstami papilomavirusa se pojavi predvsem med spolnim odnosom. Če se rakotvorni tip HPV prenese na ženske, se pri njih razvije neoplazija, ki se lahko sprevrže v raka materničnega vratu.
Kljub dejstvu, da so onkološke patologije spolnih organov pri moških manj pogoste, prisotnost genitalnih papilomov poveča tveganje za malignost. Če med oralnim seksom pride do okužbe s karcinogenim virusom, se poveča verjetnost za nastanek tonzilarnega raka.
Vertikalna okužba (z matere na otroka)
Otroci se lahko okužijo s papiloma virusom že v maternici ali neposredno ob porodu (pri prehodu skozi naravni porodni kanal). Poleg tega, če HPV napreduje pri porodnici (je v aktivni fazi), se poveča tveganje za okužbo otroka. 
Intrauterina okužba je izjemno redka, saj je posteljica sposobna zaščititi zarodek pred številnimi patogenimi dejavniki, vključno z virusnimi okužbami. Nekoliko pogosteje so zabeleženi primeri prenosa HPV na otroka med prehodom skozi porodne kanale okužene matere.
Ob rojstvu je pri otroku prizadeta sluznica grla in sapnika, kar posledično povzroči ponavljajočo se respiratorno papilomatozo (RRP). To je nevarna patologija, ki ogroža življenje otroka. 1-2 leti se pri otrocih z RRP tvorijo benigne neoplazme sapnika in grla, ki blokirajo dihalne poti in povzročijo zadušitev.
V takšni situaciji bo pomagalo le kirurško odstranjevanje papilomatoznih izrastkov, vendar se tudi po uničenju neoplazme običajno ponovno pojavijo. Starši otrok z RRP morajo skrbno spremljati svoj imunski sistem, saj zmanjšana imunost poveča tveganje za ponovitev bolezni.
Nekatere ženske, ki se pripravljajo na materinstvo, so zaskrbljene, da lahko otrok podeduje virus papiloma, vendar to ni tako. Načini okužbe so opisani zgoraj, dedni faktor je popolnoma izključen - HPV je virus, ki se genetsko ne prenaša.
Avtoinokulacijska metoda okužbe
Samookužba (avtoinokulacija) je dokaj pogosta vrsta okužbe. Okužena oseba mora razumeti, da lahko vsaka poškodba neoplazme povzroči nastanek dodatnih izrastkov.
Papilomi z lokalizacijo na obrazu, vratu, pazduhah ali dimljah so med higienskimi postopki pogosto odrezani z britvico, opraskani, raztrgani. Med kršitvijo celovitosti kopičenja iz nje izteka kri, ki vstopa v zdrave sosednje dele telesa. Ker so virusni delci prisotni v vseh bioloških tekočinah bolnika, kri, ki je padla na čisti epitelij, povzroči širjenje okužbe in nastanek večkratnih papilomatoznih izpuščajev.
Poleg tega pri česanju izrastkov z nohti pod ploščami ostanejo delci patogenega epitelija, kar pogosto prispeva tudi k samookužbi. Na primer, potem ko je oseba z nohti opraskala papiloma in se je nenadoma odločila, da si bo opraskala uho ali nos, potem se bo virus, če pride do najmanjše poškodbe epitelija, zagotovo "naselil" vanj in se bo manifestiral sama kot značilne izrastke. 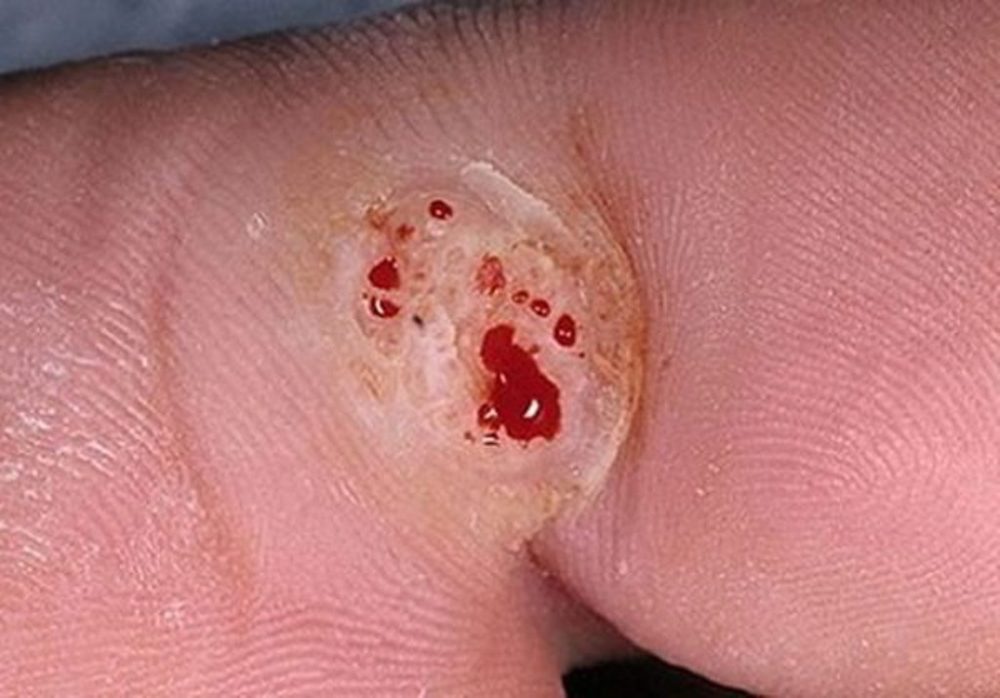
Po vnosu v telo aktivacije HPV ne opazimo takoj, za popolno delovanje virusa so potrebni določeni pogoji.
Kdaj in kaj sproži aktivacijo HPV
Kako hitro in aktivno se papilomavirus začne obnašati po okužbi, je odvisno od imunskega statusa okužene osebe. HPV je vključen v skupino imunsko odvisnih virusov, zato se aktivira med zmanjšanjem imunske obrambe.
Telo zdrave osebe je tudi po okužbi sposobno proizvesti zadostno količino protiteles, da se popolnoma upre virusnim napadom. Pri takih ljudeh bolezen poteka latentno (v stanju spanja), zato na telesu ni epitelijskih neoplazem.
Ko je imunski sistem oslabljen, proizvaja veliko manjšo količino protiteles, ki sama ne morejo zatreti virusa, takrat se HPV aktivira s nastankom papilomatoznega izpuščaja. Naslednji neugodni dejavniki lahko izzovejo prehod papilomavirusa v aktivno fazo:
- kakršna koli nedavna patologija nalezljive narave;
- dolgotrajna uporaba peroralnih kontraceptivov;
- nenadzorovano jemanje citostatikov (depresija imunskega sistema);
- motnje v delovanju endokrinega sistema;
- patološko stanje gastrointestinalnega trakta, zlasti črevesna disbakterioza;
- psiho-čustvene motnje, povezane s pogostim stresom, živčnostjo, utrujenostjo;
- infestacije s helminti;
- pogoste vnetne kožne bolezni;
- prisotnost slabih navad (kajenje, alkohol, droge).
Vsi dejavniki, ki zmanjšujejo učinkovitost človeškega imunskega sistema, lahko povzročijo aktivacijo HPV.
Nastanek prvih izrastkov je razlog za obisk zdravnika. Ni potrebe po samozdravljenju, saj v nekaterih primerih neustrezno zdravljenje papiloma vodi v razvoj rakavih tumorjev.
zdravljenje papilomavirusa
Ker zdravil, ki bi lahko ozdravila papilomavirus, še niso izumili, ga je nemogoče popolnoma odstraniti iz telesa osebe po 30 letih. Primeri izločanja HPV so zabeleženi le pri mladih, mlajših od 25 let.
Zdravljenje papilomatoze poteka v treh smereh:
- zaviranje virusne aktivnosti (vrnitev v latentno stanje) z jemanjem protivirusnih sredstev;
- povečanje imunskega statusa bolnika z uporabo interferonskih pripravkov;
- uničenje patoloških neoplazem z minimalno invazivnimi strojnimi tehnikami;
- citostatična zdravila so predpisana z visoko verjetnostjo malignosti papiloma (motijo proces delitve atipičnih celic).
Protivirusna zdravila, ki jih predpiše zdravnik, so lahko za oralno, lokalno, injekcijsko ali rektalno uporabo: 
- Tablete (peroralno)- Groprinosin, Novirin, Izoprinozin;
- Geli, mazila (zunanja uporaba)- Aldara, Bonafton, Malavit, Oksolin;
- Injekcije (injekcije)- Cikloferon, Allokin-Alpha;
- Sveče (rektalne supozitorije)- Laferobion, Galavit, Betadin.
Imunomodulatorna zdravila se lahko predpisujejo tudi v različnih oblikah, najpogosteje so to tablete in geli za zunanje zdravljenje novotvorb - Panavir, Viferon, Likopid, Immunomax in drugi.
Citostatiki so predpisani, če se po diagnozi ugotovi, da papilomatozne izpuščaje povzroča visoko onkogeni tip HPV - to so zdravila, kot so 5-fluorouracil, vinblastin in drugi.
Destruktivne tehnike, ki se najpogosteje uporabljajo za odstranjevanje patoloških novotvorb, so:
- elektrokoagulacija- kauterizacija izrastkov s tokom. Boleč postopek, pušča opazne brazgotine;
- Krioterapija- papiloma zamrzne pod delovanjem tekočega dušika, po njem ni sledi, vendar je postopek priporočljiv za odstranitev majhnih površinskih neoplazem;
- Lasersko uničenje- primeren za odstranjevanje površinskih in globokih papilomov, dober kozmetični učinek omogoča nanos na odprte dele telesa;
- Tehnika radijskih valov– izvaja se brezkontaktna odstranitev izrastkov, s kratkim obdobjem okrevanja, po posegu ni sledi in brazgotin.
Po končanem zdravljenju ne pozabite na preventivne zdravniške preglede. Občasno (po možnosti vsako leto) je treba opraviti test HPV, pa tudi pozorno spremljati stanje imunskega sistema.
