wycięto odcinek 7 cm lewej tętnicy płucnej i przedniej ściany pnia tętnicy płucnej (ryc. 74). Płuco rozszerzyło się, tętnica dobrze pulsuje. Antybiotyki i dwa dreny do jamy opłucnej. Szwy na ranie ściany klatki piersiowej.
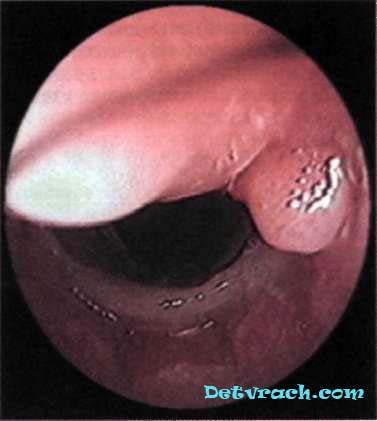
Bronchoskopia: w okolicy przetoki brzegi błony śluzowej są dobrze dopasowane, światło zespolenia nie jest zwężone.
Makropreparat: udział gęsty, z fragmentami zrostów. U nasady gęste węzły chłonne o wielkości do 5 x 3 cm. Tkanka płucna
Ryż. 75. Ten sam pacjent. Angiopulmonogram 1"/rok po operacji. Naczynia pozostałego płata lewego płuca dobrze skontrastowane.
szaro-czerwona sekcja. W pierwszym segmencie rozszerzone oskrzela są wypełnione śluzowo-ropnymi masami. Linie przecięcia oskrzeli znajdują się w odległości 3 i 1,5 cm od krawędzi guza. Błona śluzowa wyciętych odcinków oskrzeli płata głównego i dolnego nie była zmieniona. Na przekroju światło oskrzela płata górnego jest zatkane gęstym guzem, częściowo wnikającym do światła oskrzela głównego. Guz tworzy guz o nieregularnym kształcie o wymiarach 3,5 x 2 x 2,5 cm, który wrasta w oskrzele płatowe i rozprzestrzenia się do tkanki płucnej. Tętnica płucna jest ściśle połączona z guzem na 1 cm.
Badanie histologiczne preparatu: niezróżnicowany rak drobnokomórkowy. W węzłach chłonnych występują masywne przerzuty raka o tej samej budowie. W brzegu odcinka oskrzela nie stwierdzono elementów guza. W tkance płucnej fibroaselectasis, zatrzymanie rozstrzeni oskrzeli, przewlekłe śródmiąższowe zapalenie płuc.
Okres pooperacyjny był powikłany niedodmą płata po stronie operowanej. Bronchoskopia lecznicza z aspiracją
lepka plwocina. Pozostały przebieg pooperacyjny bez powikłań
Pół roku po operacji zespolenie oskrzelowe jest w dobrym stanie, angiopulmonografia wykazała dobrze skontrastowane naczynia płata dolnego płuca lewego (ryc. 75).
Głównym przeciwwskazaniem do lobektomii i bronchoplastyki w raku oskrzelowo-płucnym górnego płata jest częste występowanie tego procesu. W każdym konkretnym przypadku przeciwwskazania do bronchoplastyki należy oceniać ściśle indywidualnie. Nieco je zawężamy podczas operacji osób starszych z niskimi rezerwami czynnościowymi, zwłaszcza z nowotworem prawokomorowym. W tej kategorii pacjentów „kompromisowa” lobektomia z resekcją i plastyką oskrzeli jest często preferowana niż bardziej zagrażająca życiu i zwykle powodująca niepełnosprawność pulmektomia.
INNE WSKAZANIA
Konieczność resekcji i plastyki może wystąpić przy zapalnym zwężeniu oskrzeli, polipowatym zapaleniu wnętrza oskrzeli i ropiejących torbieli oskrzelowych o podstawowej lokalizacji.
Zwężenie oskrzeli spowodowane niespecyficznym procesem zapalnym występuje rzadko. Narkiewicza i in. (1964) opisali 3 pacjentów operowanych z powodu niespecyficznego ograniczonego zapalenia wnętrza oskrzeli. W diagnostyce różnicowej należy wziąć pod uwagę kiłę, guzy oskrzelowo-płucne, gruźlicę oraz ciała obce oskrzeli.
Wielkość interwencji chirurgicznej w zwężeniu zapalnym zależy od stopnia zmian i stanu miąższu płucnego. Niekiedy wystarczające jest usunięcie ziarniny ze światła oskrzeli lub wycięcie pasm blizny okołooskrzelowej. W przypadku ograniczonej zmiany wskazana jest segmentowa lub klinowa resekcja oskrzeli.
Zaobserwowaliśmy 2 chorych z przewlekłym ropieniem płata górnego płuca prawego i zwężeniem płata oskrzeli spowodowanym niespecyficznym procesem zapalnym. U jednego chorego przewlekłe nieswoiste zapalenie płuc z rozstrzeniami oskrzeli było następstwem polipowatego zapalenia oskrzeli płata środkowego. U tych 3 chorych usunięto płat z resekcją klinową oskrzela głównego.
W jednym przypadku wskazania do resekcji oskrzela głównego prawego pojawiły się wraz z ropiejącą torbielą oskrzelopochodną płata górnego. Typowej lobektomii nie można było wykonać, ponieważ pogrubiała ściana torbieli była ściśle zrośnięta z płatem i oskrzelami głównymi. Wykonano usunięcie płata górnego z resekcją klinową oskrzela głównego.
ROZDZIAŁ A V A I V
METODOLOGIA I TECHNIKA DZIAŁANIA
ZNIECZULENIE
Wszystkie operacje plastyczne dużych oskrzeli muszą być wykonywane w znieczuleniu z kontrolowanym oddychaniem.
Główną cechą znieczulenia podczas resekcji i chirurgii plastycznej oskrzeli jest konieczność zapewnienia dostatecznej wentylacji płuc przy przedłużonym rozwarciu światła tchawicy lub skrzyżowanego dużego oskrzela (T. T. Bogdan, 1955;
W. S. Severov, 10. N. Żylin, AP Davydov, 1961; FF Amirow, 1962; OM Avilova, EP Krawczenko, 1964; L. K. Bogusz,
W. S. Severov, Yu. N. Zhilin, V. F. Didenko, 1965; OD Kolyutskaya, VS Trusov, VN Tsibulyak, 1965 itd.). Należy również pamiętać, że operacje plastyczne oskrzeli są często wykonywane u pacjentów w podeszłym wieku z istotnymi zmianami w układzie oddechowym i układ sercowo-naczyniowy i niskie rezerwy czynnościowe.
Przed operacją anestezjolog powinien szczegółowo zapoznać się z charakterem procesu patologicznego na podstawie danych radiologicznych i bronchologicznych, a następnie omówić z chirurgiem plan zbliżającej się interwencji oraz możliwe warianty resekcji i rekonstrukcji drzewa tchawiczo-oskrzelowego .
Na sali operacyjnej niezbędny jest komplet sterylnych rurek dotchawiczych do różnych metod intubacji dotchawiczej i dooskrzelowej oraz sekwencyjnej reintubacji podczas znieczulenia. Jeśli istnieje prawdopodobieństwo, że niedodmowe płuco będzie wymagało nadmuchania po pęknięciu oskrzela, należy przygotować drugi aparat do znieczulenia ze sterylnymi rurkami dotchawiczymi i łączącymi.
8 Zamówienie 255 |
Są również potrzebne do intubacji skrzyżowanego oskrzela od strony jamy opłucnej w przypadkach ewentualnej konieczności resekcji rozwidlenia tchawicy.
W trakcie badania i przygotowania do operacji pacjentom ze współistniejącymi chorobami przepisuje się niezbędną terapię. Podekscytowanym pacjentom z chwiejną psychiką 2-3 dni przed operacją przepisaliśmy andaksynę lub mekraton 200 mg 2-3 razy dziennie. Glikokortykosteroidy z reguły nie były przepisywane ze względu na ich możliwy negatywny wpływ na proces regeneracji.
Znieczulenie podano według następującej metody:
200 mg promedolu i 1 mg atropiny. Wprowadzenie do znieczulenia odbywa się poprzez inhalację przez maskę z taśmy fluorowej z podtlenkiem azotu i tlenem z jednoczesnym podaniem dożylnym barbituranów lub leków steroidowych. Do intubacji stosuje się depolaryzujące środki zwiotczające mięśnie.
W celu zapewnienia odpowiedniej wentylacji płuc podczas szerokiego otwarcia tchawicy i oskrzeli można zastosować różne techniki. W eksperymencie na zwierzętach porównaliśmy skuteczność wielu z nich. Skrzyżowane oskrzela zamykano klamrą lub gazikiem od strony rany, stosowano blokery oskrzeli, intubację dooskrzelową rurkami jedno- i dwuświatłowymi, intubację przezopłucnową z wyłączeniem jednego płuca oraz oddychanie zastawkowe. W wyniku badań eksperymentalnych, a przede wszystkim doświadczenia klinicznego, uważamy intubację dooskrzelową za najbardziej racjonalną metodę wszystkich operacji plastycznych oskrzeli. Metoda ta pozwala na zapewnienie pełnej wentylacji zdrowego płuca po przejściu przez oskrzela od strony operowanej, wyklucza napływ plwociny, ropy i krwi do wentylowanego płuca.
Zapobiega zatykaniu dróg oddechowych fragmentami tkanki nowotworowej i stwarza optymalne warunki dla operującego chirurga.
W praktyce klinicznej podczas operacji na prawym głównym
oskrzela należy wprowadzić do prawego oskrzela za pomocą konwencjonalnej rurki jednokanałowej lub rurki Gordona-Greena. Jeszcze wygodniejsze
nadmuchiwany mankiet (ryc. 76). Ta tuba została wykonana w Instytucie

Ryż. 76. Dwuotworowa rurka z wąskim pompowanym mankietem.
A - schemat konstrukcji rury; B - przewodnik do intubacji; B - położenie rurki w prawym i lewym oskrzelu.
tutaj produkty gumowe i lateksowe i został z powodzeniem zastosowany w ponad 40 różnych operacjach płuc i oskrzeli.
Wybór metody intubacji zależy nie tylko od strony zmiany, ale także od charakterystyki procesu patologicznego i charakteru interwencji chirurgicznej. Dlatego podczas operacji czasami konieczna jest ponowna intubacja pacjenta.
Schematyczne przedstawienie głównych opcji intubacji w typowych operacjach plastycznych dużych oskrzeli pokazano na ryc. 77.
Jako główne leki można stosować eter, eter z podtlenkiem azotu, halotan, fluorotan z podtlenkiem azotu, chloroform lub trilen z podtlenkiem azotu. Ich zastosowanie do naszego materiału pokazano w tabeli 1. 18.
TABELA 18 |
||||||||||
Aplikacja |
różne główne |
narkotyczny |
||||||||
Plastikowy |
operacje |
na oskrzelach |
||||||||
Posttraumatyczny |
||||||||||
okluzja |
||||||||||
gruźlica wg |
||||||||||
oskrzela |
||||||||||
Postgruźlicze |
||||||||||
skurcz oskrzeli |
||||||||||
łagodny |
||||||||||
guzy oskrzeli |
||||||||||
I chodź. . . |
||||||||||
Od niedawna nasi anestezjolodzy stosują halotan lub chloroform jako główne leki w chirurgii plastycznej oskrzeli. Te środki znieczulające mają znaczną przewagę nad eterem i podtlenkiem azotu. Mieszanka gazowo-narkotyczna z halotanem lub chloroformem ma silne właściwości narkotyczne, nie podrażnia błony śluzowej dróg oddechowych, jest bezpieczna przed eksplozją i pozwala na wytworzenie dowolnego stężenia tlenu, co jest szczególnie ważne podczas długiego przestoju jednego płuca z wentylacji.

Ryż. 77. Schemat głównych opcji intubacji w chirurgii plastycznej na dużych oskrzelach.
Fluorotan i chloroform stosuje się zgodnie z ogólnie przyjętą metodą poprzez „fluorotek” zaprojektowany przez VNIIMIiO lub „fluotek Mark-P” umieszczony na zewnątrz jednostki obiegu gazu.
Podczas utrzymywania znieczulenia podstawowego w obiegu półzamkniętym stężenie leku w mieszaninie inhalacyjnej nie przekracza 1,5 obj. % halotanu w przepływie podtlenku azotu z tlenem w stosunku 2:1, 1:1.
Sztuczną wentylację płuc przeprowadza się za pomocą automatycznego respiratora AND-2 na tle przedłużającego się bezdechu spowodowanego wprowadzeniem przeciwdepolaryzujących środków zwiotczających mięśnie, w
tryb umiarkowanej hiperwentylacji |
nie mniej niż 28 mm |
||
Od oskrzela głównego strony operowanej |
przez cewnik |
||
wszedł do odpowiedniego kanału |
intubacja |
||
ki, stale lub okresowo ssane |
|||
W przypadku dłuższego wyłączenia |
z wentylacji |
||
przewiewne płuco może rozwinąć się tzw. splenizacja. Występuje z powodu pocenia się płynu, a nawet komórek krwi z naczyń włosowatych płuc do pęcherzyków płucnych. Aby zapobiec splenizacji płuco należy wyłączyć z wentylacji po stronie operowanej dopiero po oddzieleniu wszystkich zrostów opłucnowych. Ta technika pozwala również zapobiegać niedotlenieniu spowodowanemu dużym wypływem krwi nieutlenionej do lewego przedsionka. Po całkowitym zapadnięciu się płuca przepływ krwi w nim gwałtownie spada, a przeciek tętniczo-żylny jest mniej wyraźny.
W okresie zespolenia oskrzeli pożądane jest wentylowanie płuc nie automatycznie, ale ręcznie, zgodnie z manipulacjami chirurga i maksymalnie je ułatwiając.
Znaczny czas trwania interwencji chirurgicznej oraz złożoność znieczulenia na niektórych etapach wymagają stałego monitorowania elektrokardiograficznego i encefalograficznego. U najcięższych pacjentów konieczne jest również zbadanie stanu kwasowo-zasadowego oraz objętości krwi krążącej.
Po zaszyciu rany ściany klatki piersiowej wykonuje się bronchoskopię w celu kontroli zespolenia i dokładnego opatrunku drzewa oskrzelowego. Osłonę bronchoskopu oddechowego zdejmuje się po usunięciu resztkowej kuraryzacji i przywróceniu prawidłowego oddechu spontanicznego.
Przykładowy przebieg znieczulenia podczas lobektomii z resekcją oskrzela głównego przedstawiono na ryc. 78.

Ryż. 78. Pacjent K., lat 55. Górny lobektomia po prawej stronie z okrężną resekcją oskrzela głównego. Głównym znieczuleniem jest chloroform w strumieniu podtlenku azotu.
Karta anestezjologa. Wentylacja pojedynczego płuca 3 godziny 10 minut.
W naszym materiale nie pojawiła się potrzeba oddychania zastawkowego, które realizuje się przez rurkę intubacyjną wprowadzoną w obwodowy koniec skrzyżowanego oskrzela od strony otwartej jamy opłucnej.
Nie stwierdzono powikłań związanych ze znieczuleniem podczas znieczulenia i we wczesnym okresie pooperacyjnym.
DOSTĘP DO INTERNETU
Większość operacji plastycznych oskrzeli łączy się z różnymi rodzajami resekcji płuca. Niekiedy w trakcie zabiegu zachodzi również konieczność brzeżnej lub okrężnej resekcji tętnicy płucnej z założeniem szwu bocznego lub zespolenia międzytętniczego koniec do końca lub bok do końca. Dlatego zastosowane podejście powinno zapewniać wykonanie operacji płucnej z dostatecznie wolnym polem do manipulacji w obszarze kąta tchawiczo-oskrzelowego, podziału oskrzeli głównych i lokalizacji dużych naczyń płucnych. Wymienione wymagania najbardziej spełnia standardowa torakotomia boczna wzdłuż piątej przestrzeni międzyżebrowej u chorego po stronie zdrowej.
Standardowa torakotomia boczna umożliwia swobodne wykonywanie niezbędnych zabiegów we wszystkich częściach jamy opłucnej, zapewnia dogodny dostęp w okolice kąta tchawiczo-oskrzelowego, do wszystkich elementów korzenia płuca oraz do głównej szczeliny międzypłatowej. Przy takim dostępie istnieje pełna możliwość wykonania operacji plastycznej oskrzeli i dolnej części tchawicy z jednoczesnym usunięciem chorej części płuca. Możliwe jest również połączenie chirurgii rekonstrukcyjnej oskrzeli z brzeżną lub okrężną resekcją tętnicy płucnej.
U niektórych pacjentów lepiej jednak zastosować dostęp nie boczny, a tylny w pozycji na brzuchu z rozcięciem błony dziewiczej.
Chirurgię rekonstrukcyjną po urazowym pęknięciu oskrzeli traktujemy jako bezpośrednie wskazanie do dostępu tylnego. Doświadczenie pokazuje, że w takich przypadkach oddzielenie oskrzela głównego od tkanek bliznowatych śródpiersia jest znacznie ułatwione i zmniejsza się ryzyko uszkodzenia głównych naczyń zapadniętego płuca.
Drugim bezpośrednim wskazaniem do dostępu tylnego jest operacja łagodnego guza zlokalizowanego przy ujściu oskrzela głównego. W tym samym czasie zawsze wstawaj
Dokładniej, jego taktyka zależy bezpośrednio od stopnia rozwoju procesu onkologicznego, jego postaci, obecności przerzutów do pobliskich narządów i tkanek oraz skuteczności badań histologicznych. U 80% chorych na raka skuteczna okazała się radykalna interwencja, jeśli u ponad 30% chorych zajęte są węzły chłonne, operacja przedłuża życie.
Jak przeprowadza się operację raka oskrzeli?
W zależności od wskazań zabieg przeprowadza się w następujący sposób: Usunięcie części płuca: lobektomia - resekcja jednego płata narządu, bilobektomia - wycięcie dwóch płatów płuca; Całkowita resekcja płuca: pneumonektomia, pneumonektomia z limfadenektomią śródpiersia, wycięcie odcinka tchawicy w miejscu jej podziału na gałęzie główne z przywróceniem integralności drzewa tchawiczo-oskrzelowego, pneumonektomia z okrężną resekcją żyły głównej górnej / aorta piersiowa. W niektórych przypadkach, gdy proces nowotworowy zostanie wykryty we wczesnych stadiach, wykonuje się okrężne lub ostateczne usunięcie narządu. Aby zwalczyć onkoproces, stosuje się metody chirurgiczne lub łączone. Połączone obejmuje stosowanie terapii gamma. Cena operacji raka oskrzeli z wykorzystaniem promieniowania gamma zależy od przebiegu procesu patologicznego, jego inscenizacja. Rak z reguły w krótkim czasie daje przerzuty do pobliskich węzłów chłonnych, więc każda interwencja polega na wycięciu tych węzłów chłonnych, które otrzymują limfę z zajętego narządu. Takie podejście do leczenia minimalizuje ryzyko ewentualnej progresji patologii i wystąpienia nawrotów, co znacznie zwiększa długość życia pacjentów. Interwencja rozpoczyna się od otwarcia klatki piersiowej (torakotomii), następnie naczynka są mocowane, kauteryzowane i zszywane. Następnie chirurg usuwa niezbędny fragment płuca lub wykonuje całkowitą resekcję narządu, tkanki tłuszczowej i węzłów chłonnych, a następnie tworzy kikut. Część jamista, w której znajdowało się płuco, podlega odbudowie i redukcji. Na koniec zabiegu zakładany jest drenaż i szycie. Pacjent zostaje przeniesiony na oddział intensywnej terapii, gdzie do momentu wybudzenia ze znieczulenia będzie stosowana sztuczna wentylacja (ALV).
Ile kosztuje operacja raka oskrzeli?
W różnych moskiewskich klinikach koszt operacji usunięcia raka oskrzeli ustalany jest indywidualnie. Koszt obejmuje środki diagnostyczne, wielkość interwencji chirurgicznej, czas trwania okresu pooperacyjnego. Na naszej stronie możesz zapisać się na konsultację do wykwalifikowanego specjalisty lub wypełnić wniosek o leczenie operacyjne.
Okres pooperacyjny raka oskrzeli
Rehabilitacja po operacji raka oskrzela polega na uważnym monitorowaniu stanu pacjenta, kontrola ciśnienia krwi, funkcji układu oddechowego. W ciągu pierwszych kilku dni aktywna aspiracja jamy opłucnej odbywa się za pomocą drenów i odsysania. Pacjentowi przepisuje się kurs antybiotykoterapii i innych leków, w zależności od wyniku interwencji i możliwych działań niepożądanych. Oszczędne jedzenie dietetyczne jest konieczne w ciągu pierwszych dwóch lub trzech dni. Pacjent uczy się specjalnych ćwiczeń oddechowych, które poprawiają krążenie krwi i zapobiegają zastojom w płucach i oskrzelach. Konsekwencje po operacji raka oskrzeli mogą objawiać się nawrotem onkoprocesów w pozostałej części narządu, ale tylko w obecności naciekania ściany oskrzeli za widocznymi zarysami formacji guza.
4278 0
Wskazaniami do operacji endoskopowych są guzy i zwężenia bliznowaciejące tchawicy i dużych oskrzeli. Przepis ten wymaga wyjaśnienia. Przede wszystkim zmiany patologiczne powinny być dostępne dla bronchoskopu sztywnego, tj. zlokalizowane w tchawicy, oskrzelach głównych, pośrednich i płatowych. Przy głębszym położeniu guza operacja jest możliwa w niektórych przypadkach, wymaga jednak użycia bronchofibroskopu i wiąże się z pewnymi trudnościami technicznymi.
W żadnym wypadku nie należy przeciwstawiać operacji endoskopowych na tchawicy i oskrzelach klasycznym operacjom otwartym, których możliwości i radykalność są nieporównywalnie większe. Jednak ze względu na znacznie mniej traumatyczny charakter operacji dotchawiczych i dooskrzelowych mają one zalety w następujących szczególnych sytuacjach.
Operacje endoskopowe są wskazane w egzofitycznie rosnących łagodnych guzach tchawicy i dużych oskrzeli, gdy ich usunięcie za pomocą pętli elektrokoagulacyjnej lub lasera jest dość radykalne. Dotyczy to przede wszystkim brodawczaków pojedynczych, w których po technicznie poprawnym usunięciu zwykle następuje powrót do zdrowia. Endoskopowo można radykalnie usunąć dość rzadkie polipy wewnątrzoskrzelowe i guzy pochodzenia nienabłonkowego: włókniaki, tłuszczaki, włókniakotłuszczaki itp.
W przypadku brodawczaków mnogich krtani, tchawicy i dużych oskrzeli ze skłonnością do nawrotów, operację endoskopową, choć nie radykalną, można uznać za metodę z wyboru, ponieważ klasyczna operacja otwarta jest zwykle przeciwwskazana.
Operacje endoskopowe można wykonywać na stosunkowo rzadkich egzofitycznie rosnących i dobrze uformowanych łodygach tzw. typowych rakowiakach tchawicy i dużych oskrzeli. Przy złożonym (w tym śródściennym) wzroście guza operacja endoskopowa może być uzasadniona jedynie jako pierwszy etap leczenia w przypadku wystąpienia powikłań lub u osłabionych pacjentów w podeszłym wieku, u których operacja radykalna wiąże się z nadmiernym ryzykiem.
Chirurgia endoskopowa może być stosowana jako interwencja paliatywna w przypadku nowotworów złośliwych tchawicy i oskrzeli głównych w następujących przypadkach:
- Z nieoperacyjnymi nowotworami złośliwymi powodującymi upośledzenie drożności tchawicy i dużych oskrzeli z objawami niedotlenienia, zakażenia pozazwężkowego, masywnego krwioplucia, nieustępliwego kaszlu. W tej sytuacji endoskopowa rekanalizacja tchawicy lub oskrzela głównego, a następnie wprowadzenie stentu, pozwala na wyprowadzenie chorego ze stanu krytycznego, wyeliminowanie zamartwicy i przedłużenie życia chorego, poprawę jego jakości oraz umożliwia również przeprowadzenie w bezpieczniejszych warunkach przebiegu radioterapii lub chemioterapii.
- W przypadku resekcyjnych guzów złośliwych oskrzeli głównych lub płatowych, gdy stan pacjenta z powodu ciężkich zaburzeń wentylacji, poststenotycznego zapalenia płuc lub ropienia w obturowanych częściach płuca nie pozwala na wykonanie radykalnej operacji. W tych przypadkach usunięcie części egzofitycznej guza, przywrócenie drenażu i wentylacji zmniejsza zatrucie i niedotlenienie, poprawia stan pacjenta i przygotowuje go do operacji.
- Przy resekcyjnych nowotworach złośliwych dużych oskrzeli u osób w podeszłym wieku lub u pacjentów z ciężką patologią somatyczną, których stan sprawia, że ryzyko radykalnego zabiegu chirurgicznego jest niezwykle wysokie, a także w przypadku kategorycznej odmowy chorego na radykalny zabieg chirurgiczny.
Wskazaniami do operacji endoskopowej są również ziarninowanie i bliznowaciejące zwężenia tchawicy i oskrzeli głównych, które występują po tracheostomii lub przedłużonej intubacji tchawicy oraz (rzadko) po resekcjach i operacjach plastycznych tchawicy i dużych oskrzeli. Chirurgia endoskopowa w przypadku tej patologii jest wskazana w następujących przypadkach:
- W obecności pojedynczych ziarnin, często występujących w tchawicy w okolicy tracheostomii lub na końcu kaniuli tracheostomijnej. W takim przypadku odparowanie laserowe może być całkiem skuteczne i doprowadzić do wyzdrowienia.
- Ze zdekompensowanym bliznowaciejącym zwężeniem tchawicy, któremu towarzyszy ciężka niewydolność oddechowa i/lub ropne zapalenie tchawicy i oskrzeli, powodujące zbyt duże ryzyko radykalnego zabiegu chirurgicznego. W większości tych przypadków bronchoskopowa rekanalizacja tchawicy wykonywana jest w trybie pilnym lub pilnym ze względów zdrowotnych i jest etapem przygotowania chorego do okrężnej resekcji zwężonej okolicy tchawicy.
- W niewyrównanym bliznowaciejącym zwężeniu tchawicy u pacjentów, których stan wymaga długotrwałego leczenia lub rehabilitacji i nie pozwala na radykalną interwencję chirurgiczną (pacjenci z neurologicznymi następstwami ciężkiego urazowego uszkodzenia mózgu, ropnymi powikłaniami urazów złożonych lub interwencjami chirurgicznymi jam ciała, chorzy niedożywieni z aspiracją zapalenie płuc w połączeniu zwężeń z przetokami lub ubytkami tchawiczo-przełykowymi).
- W przypadku zdekompensowanych lub subskompensowanych zwężeń bliznowatych tchawicy o dużej długości (powyżej 8-9 cm), obecności kilku zwężeń lub obszarów rozmiękania tchawicy na różnych poziomach tchawicy, a także nawracających zwężeń po wcześniejszych interwencjach chirurgicznych na tchawicy, przez co jej mobilizacja i resekcja są prawie niemożliwe.
Chirurgia bronchoskopowa To prawdziwe operacje chirurgiczne, obarczone powikłaniami i niepożądanymi konsekwencjami.
Krwawienie do dróg oddechowych - jedna z najbardziej realnych i niebezpiecznych komplikacji. Krwawienie często występuje po usunięciu silnie unaczynionych łagodnych i złośliwych guzów tchawicy i oskrzeli.
Przyczyną jest z reguły mechaniczne uszkodzenie naczyń guzy za pomocą rurki lub instrumentu bronchoskopu. Ale nawet przy użyciu pętli elektrokoagulacyjnej i promieniowania laserowego niewystarczająca koagulacja naczyń może być skomplikowana przez krwawienie. Najniebezpieczniejszy krwawienie podczas wykonywania operacji w znieczuleniu miejscowym przy użyciu bronchofibroskopu lub wideoskopu. Krew natychmiast zamyka soczewkę, a widoczność całkowicie znika, a przez wąski kanał instrumentalny nie można usunąć intensywnie płynącej krwi i powstałych skrzepów. W takim przypadku pacjent może szybko stracić przytomność i udusić się, „utopić” we własnej krwi. Ta okoliczność powoduje, że większość bronchologów krytycznie odnosi się do znieczulenia miejscowego i elastycznych endoskopów podczas wykonywania zabiegów endoskopowych na oskrzelach i stosuje je tylko w rzadkich przypadkach, w bardzo wąskich wskazaniach i przy silnych przeciwwskazaniach do znieczulenia ogólnego. Ale nawet przy wykonywaniu operacji bronchoskopii w znieczuleniu ogólnym wystąpienie krwawienia, nawet o umiarkowanym nasileniu, znacznie komplikuje kontynuację zabiegu, pogarszając widoczność i praktycznie uniemożliwiając użycie lasera. Zapobieganie krwawieniom polega na starannej koagulacji powierzchni guza lub obszaru zwężenia przed rozpoczęciem resekcji.
Niestety przewiduję ryzyko krwawienia nie we wszystkich przypadkach jest to możliwe, dlatego zawsze należy być na to przygotowanym: mieć silne odsysanie elektryczne, zapas tupferów do uciskania miejsca krwawienia, gazę hemostatyczną do tamponowania oskrzeli, roztwory hemostatyczne (kwas e-aminokapronowy , transamcha, dicynon).
Na krwotok , z którymi udało nam się uporać, nie należy zapominać o znaczeniu starannej aspiracji z małych oskrzeli krwi, która do nich napłynęła, dla czego przed ekstubacją konieczne jest wykonanie bronchoskopii sanitarnej i płukania oskrzeli.
Perforacja ściany tchawicy lub oskrzeli.
Wystąpienie tego powikłania jest najbardziej realne podczas laserowej rekanalizacji tchawicy ze zwężeniem bliznowatym lub nowotworowym, a także podczas odparowywania guza o przewadze wzrostu endofitycznego, który nie ma wyraźnych granic. Ściana tchawicy lub oskrzeli może ulec spaleniu , jeśli odchylisz się od osi światła rurki oddechowej i wejdziesz głęboko w tkankę blizny lub guza w niewłaściwym kierunku. Najbardziej niebezpieczna perforacja ściany występuje w tych miejscach, gdzie przełyk lub duże naczynie krwionośne przylegają bezpośrednio do tchawicy lub oskrzeli. Rana penetrująca w tym miejscu może być powikłana rozwojem przetoki tchawiczo-przełykowej lub śmiertelnym krwawieniem. Dlatego nie zaleca się głębokiego odparowywania tkanki nowotworowej w obszarze błoniastej ściany tchawicy lub dużego oskrzela ani przechwytywania błoniastej ściany tchawicy do pętli krzepnięcia podczas usuwania wychodzącego z niej guza . Należy również zachować szczególną ostrożność podczas laserowej resekcji guzów wyrastających ze ściany bocznej oskrzela głównego lewego lub zlokalizowanych w okolicy ostrogi oskrzela głównego prawego.
Ścisłe przestrzeganie podstawowych zasad użytkowania sprzętu laserowego czy elektrochirurgicznego jest kluczem do bezpiecznego wykonywania zabiegów endoskopowych.
Możliwe jest uszkodzenie błoniastej ściany tchawicy lub oskrzela głównego próba bougienage zwężenia bliznowaciejącego rurkę sztywnego bronchoskopu bez uprzedniego rozcinania jej laserem, ponieważ błoniasta ściana tchawicy jest jej najsłabszym punktem. Nawet niewielkie pęknięcie ściany dużego oskrzela może być skomplikowane przez rozwój rozedmy śródpiersia lub odmy opłucnowej, często napiętej.
Ułatwia to wentylacja iniekcyjna i kaszel podczas budzenia się pacjenta oraz w okresie pooperacyjnym. Z reguły w tym przypadku rozedma podskórna występuje w szyi i przedniej ścianie klatki piersiowej, co jest wykrywane przez charakterystyczne trzeszczenie.
Rany penetrujące tchawicy i przełyku , jak również uszkodzenie ścian dróg oddechowych, któremu towarzyszy narastająca rozedma śródpiersia, wymagają pilnej torakotomii i zszycia ubytku. Wraz z tym ograniczone ubytki w ścianie tchawicy bez uszkodzenia przełyku mogą ulec samoistnemu wyleczeniu, jeśli zostaną czasowo zamknięte stentem dotchawiczym i zostaną przepisane duże dawki antybiotyków, co mieliśmy okazję wielokrotnie weryfikować.
Zapalenie światłowodu w świetle dróg oddechowych może mieć bardzo poważne konsekwencje. Może się to zdarzyć, jeśli używasz światłowodów bez chłodzenia powietrzem lub gazem.
Podczas bronchoskopii w znieczuleniu ogólnym z wentylacją mechaniczną w świetle tchawicy i oskrzeli powstaje zwiększone stężenie tlenu. W atmosferze bogatej w tlen syntetyczna osłona światłowodu może się zapalić, powodując poważne oparzenia błony śluzowej dróg oddechowych. Może się to również zdarzyć, gdy wiązka lasera trafi na przedmiot wykonany z materiału palnego wprowadzony do tchawicy: rurkę intubacyjną, kaniulę tracheostomijną, stent dotchawiczy, cewnik do wentylacji iniekcyjnej, ciało obce pochodzenia organicznego.
Przedstawiamy obserwację.
Pacjent G., lat 26, mieszkaniec Osetii Północnej, podczas uczty zakrztusił się kawałkiem mięsa i zaczął się krztusić. Jeden z kolegów próbował wepchnąć kawałek utknięty w krtani i gardle do przełyku za pomocą pierwszego drewnianego wióra, jaki wpadł mu w ręce. Choremu udało się przełknąć mięso, ale po tym miał nieustanny kaszel, a po 2 tygodniach dołączył do niego stridor.
Laryngoskopia w przestrzeni podgłośniowej wykazała pogrubienie ściany i zwężenie światła tchawicy, w związku z czym chorą skierowano do Ogólnorosyjskiego Centrum Badań nad Nowotworami (VONT) im. V.I. N. N. Błochin RAMS. Patologię uznano za guza tchawicy i zdecydowano o wykonaniu jej resekcji laserowej. Podczas odparowywania „guza”, przeprowadzonego w znieczuleniu ogólnym z wentylacją mechaniczną tlenem, zapalił się fragment drewnianego wióra, który wbił się w ścianę tchawicy bezpośrednio pod więzadłami i spowodował wyraźną reakcję proliferacyjną, przyjmowaną za guz . Nastąpiło silne poparzenie błony śluzowej tchawicy, które spowodowało powstanie kilku zwężeń bliznowatych w całej tchawicy, z których największe o długości około 5 cm zlokalizowane było w dolnej połowie odcinka piersiowego tchawicy.
W celu dalszego leczenia w listopadzie 1997 roku pacjent został przekazany do naszej kliniki z ciężkim stridorem i niewydolnością oddechową. Wykonano laserową rekanalizację tchawicy, założono stent dotchawiczy Dumont o długości 6 cm w okolicy zwężenia dolnego, po czym chorą wypisano do domu w stanie zadowalającym. Okrągła resekcja tchawicy została uznana za niewykonalną ze względu na mnogość zwężeń i rozległość zmiany tchawicy. W ciągu kolejnych 3 lat pacjent był trzykrotnie hospitalizowany w celu wymiany endoprotezy i usunięcia ziarniny (ryc. 1). Za każdym razem zwiększała się długość zwężeń. Omówiono możliwość zainstalowania bifurkacyjnego dynamicznego stentu Freitaga. We wrześniu 2000 roku, w związku z kolejnym pogorszeniem oddychania i odkrztuszania, pacjent zamierzał zgłosić się do kliniki, jednak na początku października nagle dostał ataku astmy, który doprowadził do zgonu.
Zapobieganie takim powikłaniom polega na obowiązkowym chłodzeniu końcówki włókna powietrzem lub sprężonego gazu obojętnego. Używamy do tego konwencjonalnej sprężarki, aw ostatnich latach - dwutlenku węgla, butla z którą jest instalowana w pokoju bronchoskopii. Gaz pod ciśnieniem 1 - 1,5 jest wtryskiwany do plastikowej osłony światłowodu na jego proksymalnym końcu. Dzięki temu, wykonując dużą liczbę operacji laserowych w znieczuleniu ogólnym z wentylacją iniekcyjną, uniknęliśmy zapłonu światłowodu w świetle dróg oddechowych. Jedyny przypadek wystąpił podczas testowania lasera holmowego YAG, którego światłowody nie były wyposażone w układ chłodzenia gazem. Dlatego, jak pokazuje nasze doświadczenie, przy odpowiednim oczyszczeniu osłonki włókna ryzyko jego zapłonu jest niskie, nawet gdy operacja wykonywana jest w znieczuleniu ogólnym z wentylacją mechaniczną.
Ryż. 1. Bronchoskopia pacjenta G., lat 26, z bliznowatym zwężeniem tchawicy po oparzeniu termicznym. Granulacja na proksymalnym końcu stentu dotchawiczego.
Niemniej jednak uważamy za celowe włączanie promieniowania laserowego tylko w czasie bezdechu, co zmniejsza stężenie tlenu w świetle dróg oddechowych w momencie parowania, a ponadto unieruchamia obiekt. Ponadto kategorycznie nie zalecamy stosowania promieniowania laserowego w obecności rurek, stentów, cewników itp. w świetle dróg oddechowych, np. laserowego usuwania ziarnistości na końcach stentu.
Gaz lub powietrze przechodzące wewnątrz osłonki światłowodu wydmuchuje z jej końca dym i cząsteczki zwęglonej tkanki. Jednocześnie poprawia się widoczność podczas pracy, a końcówki światłowodów mniej się palą. Należy zauważyć, że stosowanie dwutlenku węgla do chłodzenia światłowodów podczas wykonywania bronchofibroskopii w znieczuleniu miejscowym powoduje u pacjentów niekontrolowany kaszel. W takich przypadkach jedyną możliwą opcją jest przedmuchanie włókien powietrzem atmosferycznym za pomocą kompresora.
Kolejna komplikacja wiąże się z zastosowaniem bronchofibroskopu jako przewodnika dla światłowodu laserowego. Przy znacznym wygięciu dystalnego końca bronchofibroskopu wraz ze światłowodem przechodzącym przez jego kanał podczas laserowego odparowywania guza oskrzela górnego płata osłona światłowodu w obszarze maksymalnego zgięcia nagle się wypaliła i rurka bronchofibroskopu była na tyle uszkodzona, że wymagała jej całkowitej wymiany. Od tego czasu staramy się jak najmniej używać bronchofibroskopów podczas operacji laserowych i dokładnie kontrolować stopień wygięcia światłowodu.
Powikłania anestezjologiczne powstające podczas bronchoskopowych interwencji chirurgicznych, niewiele różnią się od bronchoskopii diagnostycznej i terapeutycznej i zostały przez nas szczegółowo opisane wcześniej.
Należy ponownie zauważyć, że operacjom endoskopowym na tchawicy z reguły towarzyszy bardziej znaczący uraz i wymagają one dodania znieczulenia miejscowego w operowanym obszarze. Bez tego częstość skurczu krtani i rozdzierającego kaszlu wzrasta w momencie wybudzenia pacjenta iw okresie pooperacyjnym.
