बायीं फुफ्फुसीय धमनी के 7 सेमी और फुफ्फुसीय धमनी के ट्रंक की पूर्वकाल की दीवार के लिए खंड काटा गया (चित्र 74)। फेफड़े का विस्तार होता है, धमनी अच्छी तरह से स्पंदित होती है। एंटीबायोटिक्स और दो नालियाँ फुफ्फुस गुहा में। छाती की दीवार के घाव पर टाँके।
ब्रोंकोस्कोपी: फिस्टुला क्षेत्र में, श्लेष्म झिल्ली के किनारों का अच्छा अनुकूलन होता है, एनास्टोमोसिस का लुमेन संकुचित नहीं होता है।
मैक्रोप्रेपरेशन: शेयर सघन है, आसंजन के टुकड़ों के साथ। इसकी जड़ में घने लिम्फ नोड्स आकार में 5X3 सेमी तक होते हैं। फेफड़े के ऊतक पर
चावल। 75. वही मरीज. सर्जरी के बाद एंजियोपल्मोनोग्राम 1"/माह। बाएं फेफड़े के शेष लोब की वाहिकाएं अच्छी तरह से विपरीत हैं।
धूसर-लाल अनुभाग. पहले खंड में, फैली हुई ब्रांकाई म्यूकोप्यूरुलेंट द्रव्यमान से भरी होती है। ब्रोन्कियल प्रतिच्छेदन रेखाएं ट्यूमर के किनारे से 3 और 1.5 सेमी की दूरी पर स्थित होती हैं। मुख्य और निचली लोब ब्रांकाई के कटे हुए खंडों की श्लेष्मा झिल्ली नहीं बदली गई थी। खंड पर, ऊपरी लोब ब्रोन्कस का लुमेन एक घने ट्यूमर से घिरा हुआ है, जो आंशिक रूप से मुख्य ब्रोन्कस के लुमेन में फैला हुआ है। ट्यूमर 3.5x2x2.5 सेमी आकार का एक अनियमित आकार का नोड बनाता है, जो लोबार ब्रोन्कस में बढ़ता है और फेफड़े के ऊतकों में फैलता है। फुफ्फुसीय धमनी ट्यूमर के साथ 1 सेमी तक घनिष्ठ रूप से जुड़ी हुई है।
तैयारी की हिस्टोलॉजिकल परीक्षा: अविभाजित लघु कोशिका कार्सिनोमा। लिम्फ नोड्स में समान संरचना के कैंसर के बड़े पैमाने पर मेटास्टेस होते हैं। ब्रोन्कस अनुभाग के किनारे पर कोई ट्यूमर तत्व नहीं पाया गया। फेफड़े के ऊतकों में फाइब्रोसेलेक्टैसिस, रिटेंशन ब्रोन्किइक्टेसिस, क्रोनिक इंटरस्टिशियल निमोनिया।
ऑपरेशन के बाद की अवधि लोब के एटेलेक्टैसिस के कारण जटिल थी। आकांक्षा के साथ चिकित्सीय ब्रोंकोस्कोपी
चिपचिपा थूक. जटिलताओं के बिना शेष पोस्टऑपरेटिव कोर्स
ऑपरेशन के 1/2 महीने बाद, ब्रोन्कियल एनास्टोमोसिस अच्छी स्थिति में है। एंजियोपल्मोनोग्राफी से पता चला कि बाएं फेफड़े के निचले लोब की वाहिकाएं अच्छी तरह से विपरीत हैं (चित्र 75)।
ऊपरी लोब ब्रोंकोपुलमोनरी कैंसर में लोबेक्टॉमी और ब्रोंकोप्लास्टी का मुख्य निषेध प्रक्रिया का उच्च प्रसार है। प्रत्येक विशिष्ट मामले में, ब्रोंकोप्लास्टी के मतभेदों का मूल्यांकन व्यक्तिगत रूप से सख्ती से किया जाना चाहिए। हम कम कार्यात्मक रिजर्व वाले बुजुर्ग लोगों पर ऑपरेशन के दौरान उन्हें कुछ हद तक सीमित कर देते हैं, खासकर दाएं तरफ के कैंसर के साथ। रोगियों की इस श्रेणी में, अधिक जीवन-घातक और आमतौर पर अक्षम करने वाली पल्मेक्टोमी की तुलना में अक्सर रिसेक्शन और ब्रोंकोप्लास्टी के साथ एक "समझौता" लोबेक्टोमी को प्राथमिकता दी जाती है।
अन्य संकेत
उच्छेदन और प्लास्टर की आवश्यकता ब्रांकाई की सूजन संबंधी संकीर्णता, पॉलीपस एंडोब्रोंकाइटिस और बेसल स्थानीयकरण के उत्सवपूर्ण ब्रोन्कोजेनिक सिस्ट के साथ हो सकती है।
किसी गैर विशिष्ट सूजन प्रक्रिया के कारण ब्रांकाई का सिकुड़ना दुर्लभ है। नार्किविज़ एट अल. (1964) में गैर-विशिष्ट सीमित एंडोब्रोनकाइटिस के लिए ऑपरेशन किए गए 3 रोगियों का वर्णन किया गया है। विभेदक निदान में, सिफलिस, ब्रोंकोपुलमोनरी ट्यूमर, तपेदिक और ब्रोन्ची के विदेशी निकायों को ध्यान में रखा जाना चाहिए।
सूजन संबंधी स्टेनोसिस में सर्जिकल हस्तक्षेप की मात्रा परिवर्तन की डिग्री और फेफड़े के पैरेन्काइमा की स्थिति पर निर्भर करती है। कभी-कभी यह ब्रोन्कियल लुमेन या एक्साइज निशान पेरिब्रोनचियल बैंड से दानेदार ऊतक को हटाने के लिए पर्याप्त होता है। सीमित घाव के साथ, ब्रोन्कस के एक खंडीय या पच्चर के आकार का उच्छेदन का संकेत दिया जाता है।
हमने 2 रोगियों को देखा, जिनके दाहिने फेफड़े के ऊपरी लोब का क्रोनिक दमन था और एक गैर-विशिष्ट सूजन प्रक्रिया के कारण लोबार ब्रोन्कस का संकुचन हो रहा था। एक रोगी में, ब्रोन्किइक्टेसिस के साथ क्रोनिक नॉनस्पेसिफिक निमोनिया मध्य लोब ब्रोन्कस के पॉलीपस एंडोब्रोंकाइटिस का परिणाम था। इन 3 रोगियों में मुख्य ब्रोन्कस के वेज रिसेक्शन के साथ लोब को हटा दिया गया।
एक मामले में, दाहिने मुख्य ब्रोन्कस के उच्छेदन के संकेत ऊपरी लोब के ब्रोन्कोजेनिक सिस्ट के साथ उत्पन्न हुए। एक सामान्य लोबेक्टोमी नहीं की जा सकती थी क्योंकि सिस्ट की मोटी दीवार लोबार और मुख्य ब्रांकाई के साथ कसकर जुड़ी हुई थी। मुख्य ब्रोन्कस के पच्चर उच्छेदन के साथ ऊपरी लोब को हटा दिया गया।
अध्याय ए वी ए आई वी
संचालन की पद्धति और तकनीक
संज्ञाहरण
बड़ी ब्रांकाई पर सभी प्लास्टिक सर्जरी नियंत्रित श्वास के साथ एनेस्थीसिया के तहत की जानी चाहिए।
ब्रांकाई के उच्छेदन और प्लास्टिक सर्जरी के दौरान एनेस्थीसिया की मुख्य विशेषता श्वासनली या बड़े ब्रोन्कस के लुमेन के लंबे समय तक अंतराल के साथ पर्याप्त फुफ्फुसीय वेंटिलेशन सुनिश्चित करने की आवश्यकता है (टी. टी. बोगडान, 1955;
में। एस. सेवेरोव, 10. एन. ज़ीलिन, ए. पी. डेविडॉव, 1961; एफ.एफ. अमीरोव, 1962; ओ. एम. एविलोवा, ई. पी. क्रावचेंको, 1964; एल.के. बोगुश,
में। एस. सेवेरोव, यू. एन. ज़िलिन, वी. एफ. डिडेंको, 1965; ओ. डी. कोल्युत्स्काया, वी. एस. ट्रुसोव, वी. एन. सिबुल्यक, 1965, आदि)। यह भी ध्यान में रखा जाना चाहिए कि ब्रांकाई पर प्लास्टिक सर्जरी अक्सर बुजुर्ग रोगियों में श्वसन में महत्वपूर्ण परिवर्तन के साथ की जाती हैहृदय प्रणाली और कम कार्यात्मक भंडार।
ऑपरेशन से पहले, एनेस्थेसियोलॉजिस्ट को रेडियोलॉजिकल और ब्रोन्कोलॉजिकल डेटा के आधार पर पैथोलॉजिकल प्रक्रिया की प्रकृति के बारे में विस्तार से परिचित होना चाहिए, और फिर सर्जन के साथ आगामी हस्तक्षेप की योजना और ट्रेकोब्रोनचियल ट्री के स्नेह और पुनर्निर्माण के संभावित विकल्पों पर चर्चा करनी चाहिए। .
ऑपरेटिंग रूम में, एंडोट्रैचियल और एंडोब्रोनचियल इंटुबैषेण के विभिन्न तरीकों के साथ-साथ एनेस्थीसिया के दौरान अनुक्रमिक पुन: ट्यूबेशन के लिए बाँझ एंडोट्रैचियल ट्यूबों का एक सेट होना आवश्यक है। यदि यह संभावना है कि ब्रोन्कस फटने के बाद एटेलेक्टिक फेफड़े को फुलाने की आवश्यकता होगी, तो बाँझ एंडोट्रैचियल और कनेक्टिंग ट्यूब के साथ एक दूसरी एनेस्थीसिया मशीन तैयार की जानी चाहिए।
8 आदेश 255 |
श्वासनली द्विभाजन के उच्छेदन की संभावित आवश्यकता के मामलों में फुफ्फुस गुहा के किनारे से पार किए गए ब्रोन्कस के इंटुबैषेण के लिए भी उनकी आवश्यकता होती है।
सर्जरी की जांच और तैयारी की प्रक्रिया में, सहवर्ती रोगों वाले रोगियों को आवश्यक चिकित्सा निर्धारित की जाती है। सर्जरी से 2-3 दिन पहले अस्थिर मानस वाले उत्साहित रोगियों को, हमने दिन में 2-3 बार एंडैक्सिन या मेक्राटन 200 मिलीग्राम निर्धारित किया। ग्लूकोकार्टोइकोड्स, एक नियम के रूप में, पुनर्जनन प्रक्रिया पर उनके संभावित नकारात्मक प्रभाव के कारण निर्धारित नहीं किए गए थे।
निम्नलिखित विधि के अनुसार एनेस्थीसिया दिया गया:
200 मिलीग्राम प्रोमेडोल और 1 मिलीग्राम एट्रोपिन। बार्बिटुरेट्स या स्टेरॉयड दवाओं के एक साथ अंतःशिरा इंजेक्शन के साथ नाइट्रस ऑक्साइड और ऑक्सीजन के साथ फ्लोरोटेप के एक मास्क के माध्यम से साँस लेना द्वारा संज्ञाहरण का परिचय दिया जाता है। इंटुबैषेण के लिए विध्रुवण मांसपेशी रिलैक्सेंट का उपयोग किया जाता है।
श्वासनली और ब्रांकाई के व्यापक उद्घाटन के दौरान फेफड़ों का पर्याप्त वेंटिलेशन सुनिश्चित करने के लिए, विभिन्न तकनीकों का उपयोग किया जा सकता है। एक पशु प्रयोग में, हमने उनमें से कई की प्रभावशीलता की तुलना की। क्रॉस किए गए ब्रोन्कस को घाव के किनारे से एक क्लैंप या धुंध पैड के साथ बंद कर दिया गया था, ब्रोन्कोब्लॉकर्स, सिंगल और डबल लुमेन ट्यूबों के साथ एंडोब्रोनचियल इंटुबैषेण, एक फेफड़े के बहिष्कार के साथ ट्रांसप्लुरल इंटुबैषेण और शंट श्वास का उपयोग किया गया था। प्रायोगिक अध्ययन और मुख्य रूप से नैदानिक अनुभव के परिणामस्वरूप, हम ब्रांकाई पर सभी प्लास्टिक सर्जरी के लिए एंडोब्रोनचियल इंटुबैषेण को सबसे तर्कसंगत तरीका मानते हैं। यह विधि ऑपरेशन के किनारे ब्रोन्कस को पार करने के बाद एक स्वस्थ फेफड़े के पूर्ण वेंटिलेशन को सुनिश्चित करने की अनुमति देती है, हवादार फेफड़े में थूक, मवाद और रक्त के प्रवाह को बाहर करती है।
ट्यूमर ऊतक के टुकड़ों द्वारा वायुमार्ग में रुकावट को रोकता है और ऑपरेशन करने वाले सर्जन के लिए अनुकूलतम स्थितियाँ बनाता है।
नैदानिक अभ्यास में, दाहिने मुख्य पर ऑपरेशन के दौरान
ब्रोन्कस को पारंपरिक सिंगल-लुमेन ट्यूब या गॉर्डन-ग्रीन ट्यूब के साथ दाहिने ब्रोन्कस में डाला जाना चाहिए। और भी सुविधाजनक
फुलाने योग्य कफ (चित्र 76)। यह ट्यूब संस्थान में बनाई गई थी

चावल। 76. एक संकीर्ण इन्फ्लेटेबल कफ के साथ दो छेद वाली ट्यूब।
ए - ट्यूब डिजाइन आरेख; बी - इंटुबैषेण के लिए कंडक्टर; बी - दाएं और बाएं ब्रांकाई में ट्यूब की स्थिति।
यहां रबर और लेटेक्स उत्पाद हैं और इसे फेफड़ों और ब्रांकाई पर 40 से अधिक विभिन्न ऑपरेशनों में सफलतापूर्वक लागू किया गया है।
इंटुबैषेण विधि का चुनाव न केवल घाव के पक्ष पर निर्भर करता है, बल्कि रोग प्रक्रिया की विशेषताओं और सर्जिकल हस्तक्षेप की प्रकृति पर भी निर्भर करता है। इसलिए, ऑपरेशन के दौरान, कभी-कभी रोगी को पुन: ट्यूबलेशन करना आवश्यक होता है।
बड़ी ब्रांकाई पर विशिष्ट प्लास्टिक सर्जरी में इंटुबैषेण के मुख्य विकल्पों का एक योजनाबद्ध प्रतिनिधित्व चित्र में दिखाया गया है। 77.
ईथर, नाइट्रस ऑक्साइड के साथ ईथर, हैलोथेन, नाइट्रस ऑक्साइड के साथ फ्लोरोथेन, नाइट्रस ऑक्साइड के साथ क्लोरोफॉर्म या ट्रिलीन का उपयोग मुख्य औषधि के रूप में किया जा सकता है। हमारी सामग्री में उनका अनुप्रयोग तालिका 1 में दिखाया गया है। 18.
तालिका 18 |
||||||||||
आवेदन |
विभिन्न प्रमुख |
मादक |
||||||||
प्लास्टिक |
परिचालन |
ब्रांकाई पर |
||||||||
बाद में अभिघातज |
||||||||||
रोड़ा |
||||||||||
तपेदिक के अनुसार |
||||||||||
श्वसनी |
||||||||||
तपेदिक के बाद का रोग |
||||||||||
ब्रोन्कोकन्सट्रिक्शन |
||||||||||
सौम्य |
||||||||||
ब्रोन ट्यूमर |
||||||||||
और टी ओ जी ओ. . . |
||||||||||
हाल ही में, हमारे एनेस्थेसियोलॉजिस्ट ब्रोन्कियल प्लास्टिक सर्जरी में मुख्य दवाओं के रूप में हेलोथेन या क्लोरोफॉर्म का उपयोग कर रहे हैं। ईथर और नाइट्रस ऑक्साइड की तुलना में इन एनेस्थेटिक्स के महत्वपूर्ण फायदे हैं। हेलोथेन या क्लोरोफॉर्म के साथ गैस-मादक मिश्रण में मजबूत मादक गुण होते हैं, यह श्वसन पथ के श्लेष्म झिल्ली को परेशान नहीं करता है, विस्फोटों के खिलाफ सुरक्षित है और आपको ऑक्सीजन की कोई भी एकाग्रता बनाने की अनुमति देता है, जो एक फेफड़े के लंबे समय तक बंद होने के दौरान विशेष रूप से महत्वपूर्ण है। वेंटिलेशन से.

चावल। 77. बड़ी ब्रांकाई पर प्लास्टिक सर्जरी में इंटुबैषेण के मुख्य विकल्पों की योजना।
फ़्लोरोटन और क्लोरोफ़ॉर्म का उपयोग आम तौर पर स्वीकृत विधि के अनुसार VNIIMIiO द्वारा डिज़ाइन किए गए "फ़्लोरोटेक" या गैस परिसंचरण इकाई के बाहर रखे गए "फ़्लोरोटेक मार्क-पी" के माध्यम से किया जाता है।
अर्ध-बंद सर्किट में बुनियादी संज्ञाहरण बनाए रखते समय, साँस के मिश्रण में दवा की एकाग्रता 1.5 वोल्ट से अधिक नहीं होती है। 2:1, 1:1 के अनुपात में ऑक्सीजन के साथ नाइट्रस ऑक्साइड के प्रवाह में % हैलोथेन।
एंटीडिपोलराइज़िंग मांसपेशी रिलैक्सेंट की शुरूआत के कारण लंबे समय तक एपनिया की पृष्ठभूमि के खिलाफ फेफड़ों का कृत्रिम वेंटिलेशन एक AND-2 स्वचालित श्वासयंत्र के साथ किया जाता है।
मध्यम हाइपरवेंटिलेशन का तरीका |
28 मिमी से कम नहीं |
||
संचालित पक्ष के मुख्य श्वसनी से |
एक कैथेटर के माध्यम से |
||
संबंधित चैनल में प्रवेश किया |
इंटुबैषेण |
||
की, लगातार या समय-समय पर चूसा गया |
|||
लंबे समय तक शटडाउन के मामलों में |
वेंटिलेशन से |
||
हवादार फेफड़े में तथाकथित स्प्लेनाइजेशन विकसित हो सकता है। यह फुफ्फुसीय केशिकाओं से एल्वियोली में तरल पदार्थ और यहां तक कि रक्त कोशिकाओं के पसीने के कारण होता है। स्प्लेनाइजेशन को रोकने के लिए, सभी फुफ्फुस आसंजनों को अलग करने के बाद ही फेफड़े को संचालित पक्ष पर वेंटिलेशन से बंद किया जाना चाहिए। यह तकनीक बाएं आलिंद में गैर-ऑक्सीजनयुक्त रक्त के बड़े निर्वहन के कारण होने वाले हाइपोक्सिया को रोकना भी संभव बनाती है। फेफड़े के पूरी तरह से नष्ट हो जाने के बाद, इसमें रक्त का प्रवाह तेजी से कम हो जाता है और धमनीशिरापरक शंट कम स्पष्ट होता है।
ब्रोन्कियल एनास्टोमोसिस की अवधि के दौरान, फेफड़े को स्वचालित रूप से नहीं, बल्कि मैन्युअल रूप से, सर्जन के हेरफेर के अनुसार और जितना संभव हो सके उन्हें सुविधाजनक बनाने के लिए हवादार बनाना वांछनीय है।
सर्जिकल हस्तक्षेप की महत्वपूर्ण अवधि और कुछ चरणों में एनेस्थीसिया की जटिलता के कारण निरंतर इलेक्ट्रोकार्डियोग्राफिक और एन्सेफैलोग्राफिक निगरानी की आवश्यकता होती है। सबसे गंभीर रोगियों में, एसिड-बेस अवस्था और परिसंचारी रक्त की मात्रा की जांच करना भी आवश्यक है।
छाती की दीवार के घाव को सिलने के बाद, एनास्टोमोसिस को नियंत्रित करने और ब्रोन्कियल ट्री की पूरी तरह से ड्रेसिंग करने के लिए ब्रोंकोस्कोपी की जाती है। श्वसन ब्रोंकोस्कोप म्यान को अवशिष्ट क्यूराइज़ेशन को हटाने और पर्याप्त सहज श्वास की बहाली के बाद हटा दिया जाता है।
मुख्य ब्रोन्कस के उच्छेदन के साथ लोबेक्टोमी के दौरान एनेस्थीसिया के पाठ्यक्रम का एक उदाहरण अंजीर में दिखाया गया है। 78.

चावल। 78. रोगी के., उम्र 55 वर्ष। मुख्य ब्रोन्कस के गोलाकार उच्छेदन के साथ दाहिनी ओर ऊपरी लोबेक्टोमी। मुख्य एनेस्थेसिया नाइट्रस ऑक्साइड की एक धारा में क्लोरोफॉर्म है।
एनेस्थिसियोलॉजिस्ट कार्ड. एकल फेफड़े का वेंटिलेशन 3 घंटे 10 मिनट।
शंट श्वास की आवश्यकता, जो खुले फुफ्फुस गुहा के किनारे से पार किए गए ब्रोन्कस के परिधीय अंत में डाली गई एंडोट्रैचियल ट्यूब के माध्यम से की जाती है, हमारी सामग्री में उत्पन्न नहीं हुई।
एनेस्थीसिया के दौरान और प्रारंभिक पश्चात की अवधि में एनेस्थीसिया से जुड़ी कोई जटिलताएँ नहीं थीं।
ऑनलाइन पहुंच
अधिकांश ब्रोन्कियल प्लास्टिक सर्जरी को विभिन्न प्रकार के फेफड़ों के उच्छेदन के साथ जोड़ा जाता है। कभी-कभी, हस्तक्षेप के दौरान, पार्श्व सिवनी या अंत से अंत तक या अगल-बगल से अंतःस्रावी एनास्टोमोसिस लगाने के साथ फुफ्फुसीय धमनी के सीमांत या गोलाकार उच्छेदन की भी आवश्यकता होती है। इसलिए, उपयोग किए गए दृष्टिकोण को ट्रेकोब्रोनचियल कोण के क्षेत्र, मुख्य ब्रांकाई के विभाजन और बड़े फुफ्फुसीय वाहिकाओं के स्थान में हेरफेर के लिए पर्याप्त मुक्त क्षेत्र के साथ एक फुफ्फुसीय ऑपरेशन के प्रदर्शन को सुनिश्चित करना चाहिए। सूचीबद्ध आवश्यकताओं को रोगी के स्वस्थ पक्ष के साथ पांचवें इंटरकोस्टल स्पेस के साथ मानक पार्श्व थोरैकोटॉमी द्वारा सबसे अधिक संतुष्ट किया जाता है।
मानक पार्श्व थोरैकोटॉमी फुफ्फुस गुहा के सभी हिस्सों में आवश्यक जोड़तोड़ को स्वतंत्र रूप से करना संभव बनाता है, ट्रेकोब्रोनचियल कोण के क्षेत्र, फेफड़े की जड़ के सभी तत्वों और मुख्य इंटरलोबार विदर तक एक सुविधाजनक दृष्टिकोण प्रदान करता है। इस पहुंच के साथ, फेफड़े के प्रभावित हिस्से को एक साथ हटाने के साथ-साथ ब्रांकाई और निचली श्वासनली पर प्लास्टिक सर्जरी की पूरी संभावना है। फुफ्फुसीय धमनी के सीमांत या गोलाकार उच्छेदन के साथ पुनर्निर्माण ब्रोन्कियल सर्जरी को जोड़ना भी संभव है।
हालाँकि, कुछ रोगियों में, पार्श्व का नहीं, बल्कि हाइमन के खुलने के साथ प्रवण स्थिति में पीछे के दृष्टिकोण का उपयोग करना बेहतर होता है।
हम दर्दनाक ब्रोन्कस टूटने के बाद पुनर्निर्माण सर्जरी को पश्च पहुंच के लिए एक सीधा संकेत मानते हैं। अनुभव से पता चलता है कि इन मामलों में, मीडियास्टिनम के सिकाट्रिकियल ऊतकों से मुख्य ब्रोन्कस को अलग करने में काफी सुविधा होती है और ढह गए फेफड़े के मुख्य जहाजों को नुकसान होने का खतरा कम हो जाता है।
पश्च दृष्टिकोण के लिए दूसरा प्रत्यक्ष संकेत एक सौम्य ट्यूमर के लिए सर्जरी है, जो मुख्य ब्रोन्कस के मुंह पर स्थानीयकृत होता है। साथ ही, हमेशा उठें
अधिक सटीक रूप से, इसकी रणनीति सीधे ऑन्कोलॉजिकल प्रक्रिया के विकास की डिग्री, इसके रूप, आस-पास के अंगों और ऊतकों में मेटास्टेसिस की उपस्थिति और हिस्टोलॉजिकल परीक्षणों की प्रभावशीलता पर निर्भर करती है। 80% कैंसर रोगियों में, कट्टरपंथी हस्तक्षेप प्रभावी साबित हुआ है; यदि 30% से अधिक रोगियों में लिम्फ नोड्स प्रभावित होते हैं, तो सर्जरी जीवन को लम्बा खींचती है।
ब्रोन्कियल कैंसर के लिए सर्जरी कैसे की जाती है?
संकेतों के आधार पर, उपचार निम्नानुसार किया जाता है: फेफड़े के एक हिस्से को हटाना: लोबेक्टोमी - अंग के एक लोब का उच्छेदन, बिलोबेक्टोमी - फेफड़े के दो लोबों का छांटना; पूर्ण फेफड़े का उच्छेदन: न्यूमोनेक्टॉमी, मीडियास्टिनल लिम्फैडेनेक्टॉमी के साथ न्यूमोनेक्टॉमी, ट्रेकोब्रोनचियल वृक्ष की अखंडता की बहाली के साथ मुख्य शाखाओं में इसके विभाजन के क्षेत्र में श्वासनली के एक खंड का छांटना, बेहतर वेना कावा के गोलाकार उच्छेदन के साथ न्यूमोनेक्टॉमी / वक्ष महाधमनी. कुछ मामलों में, जब प्रारंभिक चरण में कैंसर की प्रक्रिया का पता चल जाता है, तो अंग को गोलाकार या अंतिम रूप से हटा दिया जाता है। ऑन्कोप्रोसेस से निपटने के लिए सर्जिकल या संयुक्त तरीकों का इस्तेमाल किया जाता है। संयुक्त में गामा थेरेपी का उपयोग शामिल है। गामा थेरेपी का उपयोग करके ब्रोन्कियल कैंसर के लिए सर्जरी की कीमत रोग प्रक्रिया के पाठ्यक्रम पर निर्भर करती है, इसका मंचन। कैंसर, एक नियम के रूप में, थोड़े समय में पास के लिम्फ नोड्स में मेटास्टेसिस करता है, इसलिए किसी भी हस्तक्षेप में उन लिम्फ नोड्स का छांटना शामिल होता है जो प्रभावित अंग से लिम्फ प्राप्त करते हैं। उपचार के लिए यह दृष्टिकोण विकृति विज्ञान की संभावित प्रगति और पुनरावृत्ति की घटना के जोखिम को कम करता है, जिससे रोगियों की जीवन प्रत्याशा में काफी वृद्धि होती है। हस्तक्षेप छाती को खोलने (थोरैकोटॉमी) से शुरू होता है, फिर वाहिकाओं को ठीक किया जाता है, दागदार किया जाता है और सिल दिया जाता है। उसके बाद, सर्जन फेफड़े के आवश्यक हिस्से को हटा देता है, या अंग, वसायुक्त ऊतक और लिम्फ नोड्स का पूरा उच्छेदन करता है, फिर एक स्टंप बनाया जाता है। गुहा भाग, जिसमें फेफड़ा स्थित था, बहाली और कमी से गुजरता है। प्रक्रिया के अंत में, जल निकासी स्थापित की जाती है और टांके लगाए जाते हैं। रोगी को गहन देखभाल इकाई में स्थानांतरित कर दिया जाता है, जहां व्यक्ति को एनेस्थीसिया से मुक्त होने तक कृत्रिम वेंटिलेशन (एएलवी) लगाया जाएगा।
ब्रोन्कियल कैंसर सर्जरी की लागत कितनी है?
मॉस्को के विभिन्न क्लीनिकों में, ब्रोन्कियल कैंसर को दूर करने के लिए ऑपरेशन की लागत व्यक्तिगत आधार पर निर्धारित की जाती है। लागत में नैदानिक उपाय, सर्जिकल हस्तक्षेप की मात्रा, पश्चात की अवधि की अवधि शामिल है। आप किसी योग्य विशेषज्ञ से परामर्श के लिए साइन अप कर सकते हैं, या हमारी वेबसाइट पर सर्जिकल उपचार के लिए आवेदन भर सकते हैं।
ब्रोन्कियल कैंसर के लिए पश्चात की अवधि
ब्रोन्कियल कैंसर के लिए सर्जरी के बाद पुनर्वास में रोगी की स्थिति की सावधानीपूर्वक निगरानी शामिल है, रक्तचाप का नियंत्रण, श्वसन क्रिया। पहले कुछ दिनों में, नालियों और सक्शन का उपयोग करके फुफ्फुस गुहा की सक्रिय आकांक्षा की जाती है। हस्तक्षेप के परिणाम और संभावित प्रतिकूल प्रभावों के आधार पर, रोगी को एंटीबायोटिक चिकित्सा और अन्य दवाओं का एक कोर्स निर्धारित किया जाता है। पहले दो या तीन दिनों में परहेज़ आहार आवश्यक है। रोगी को विशेष साँस लेने के व्यायाम सिखाए जाते हैं, जो रक्त परिसंचरण में सुधार करता है और फेफड़ों और ब्रांकाई में जमाव को रोकता है। ब्रोन्कियल कैंसर के लिए सर्जरी के बाद परिणाम ऑन्कोप्रोसेस की पुनरावृत्ति के रूप में प्रकट हो सकते हैंअंग के बाकी हिस्सों में, लेकिन केवल ट्यूमर गठन की दृश्यमान रूपरेखा के पीछे ब्रोन्कस दीवार की घुसपैठ की उपस्थिति में।
4278 0
एंडोस्कोपिक ऑपरेशन के संकेत श्वासनली और बड़ी ब्रांकाई के ट्यूमर और सिकाट्रिकियल स्टेनोज़ हैं। इस प्रावधान को स्पष्टीकरण की आवश्यकता है. सबसे पहले, पैथोलॉजिकल परिवर्तन एक कठोर ब्रोंकोस्कोप के लिए सुलभ होना चाहिए, अर्थात, श्वासनली, मुख्य, मध्यवर्ती और लोबार ब्रांकाई में स्थानीयकृत। ट्यूमर के गहरे स्थान पर, कुछ मामलों में ऑपरेशन संभव है, लेकिन इसके लिए ब्रोंकोफाइब्रोस्कोप के उपयोग की आवश्यकता होती है और यह कुछ तकनीकी कठिनाइयों से जुड़ा होता है।
किसी भी मामले में श्वासनली और ब्रांकाई पर एंडोस्कोपिक ऑपरेशन को शास्त्रीय खुले ऑपरेशन का विरोध नहीं किया जाना चाहिए, जिनकी संभावनाएं और कट्टरता बेहद अधिक है। हालाँकि, एंडोट्रैचियल और एंडोब्रोनचियल ऑपरेशन की काफी कम दर्दनाक प्रकृति के कारण, उन्हें निम्नलिखित विशिष्ट स्थितियों में लाभ होता है।
श्वासनली और बड़ी ब्रांकाई के एक्सोफाइटिक रूप से बढ़ते सौम्य ट्यूमर के लिए एंडोस्कोपिक ऑपरेशन का संकेत दिया जाता है, जब इलेक्ट्रोकोएग्यूलेशन लूप या लेजर का उपयोग करके उनका निष्कासन काफी कट्टरपंथी होता है। यह मुख्य रूप से एकान्त पेपिलोमा पर लागू होता है, जिसमें तकनीकी रूप से सही निष्कासन के बाद, आमतौर पर रिकवरी होती है। एंडोस्कोपिक रूप से, काफी दुर्लभ एंडोब्रोनचियल पॉलीप्स और गैर-उपकला मूल के ट्यूमर को मौलिक रूप से हटाया जा सकता है: फाइब्रोमा, लिपोमा, फाइब्रोलिपोमा, आदि।
स्वरयंत्र, श्वासनली और बड़ी ब्रांकाई के एकाधिक पेपिलोमा के दोबारा होने की संभावना के साथ, एंडोस्कोपिक सर्जरी, हालांकि कट्टरपंथी नहीं है, को पसंद की विधि माना जा सकता है, क्योंकि शास्त्रीय खुली सर्जरी आमतौर पर वर्जित है।
एंडोस्कोपिक ऑपरेशन अपेक्षाकृत दुर्लभ एक्सोफाइटिक रूप से बढ़ने वाले और अच्छी तरह से निर्मित स्टेम तथाकथित श्वासनली और बड़े ब्रांकाई के विशिष्ट कार्सिनॉइड के साथ किया जा सकता है। संयुक्त (इंट्राम्यूरल सहित) ट्यूमर वृद्धि के साथ, एंडोस्कोपिक सर्जरी को केवल जटिलताओं की उपस्थिति में या दुर्बल बुजुर्ग रोगियों में उपचार के पहले चरण के रूप में उचित ठहराया जा सकता है, जिनमें कट्टरपंथी सर्जरी अत्यधिक जोखिम पैदा करती है।
एंडोस्कोपिक सर्जरी का उपयोग निम्नलिखित मामलों में श्वासनली और मुख्य ब्रांकाई के घातक ट्यूमर के लिए उपशामक हस्तक्षेप के रूप में किया जा सकता है:
- अनपेक्टेबल घातक ट्यूमर के साथ, जो हाइपोक्सिया, पोस्ट-स्टेनोटिक संक्रमण, बड़े पैमाने पर हेमोप्टाइसिस, अदम्य खांसी के लक्षणों के साथ श्वासनली और बड़ी ब्रांकाई की धैर्यहीनता का कारण बनता है। इस स्थिति में, श्वासनली या मुख्य ब्रोन्कस का एंडोस्कोपिक रिकैनलाइजेशन, जिसके बाद स्टेंट डाला जाता है, रोगी को गंभीर स्थिति से बाहर लाना, श्वासावरोध को समाप्त करना और रोगी के जीवन को लम्बा खींचना, उसके जीवन की गुणवत्ता में सुधार करना संभव बनाता है, और इससे सुरक्षित परिस्थितियों में विकिरण या कीमोथेरेपी का कोर्स करना भी संभव हो जाता है।
- मुख्य या लोबार ब्रांकाई के हटाने योग्य घातक ट्यूमर के मामले में, जब रोगी की स्थिति की गंभीरता, गंभीर वेंटिलेशन विकारों, पोस्ट-स्टेनोटिक निमोनिया या फेफड़े के कटे हुए हिस्सों में दमन के कारण, एक कट्टरपंथी ऑपरेशन करने की अनुमति नहीं देती है। इन मामलों में, ट्यूमर के एक्सोफाइटिक भाग को हटाने, जल निकासी और वेंटिलेशन को बहाल करने से नशा और हाइपोक्सिया कम हो जाता है, रोगी की स्थिति में सुधार होता है और उसे सर्जरी के लिए तैयार किया जाता है।
- बुजुर्गों या गंभीर दैहिक विकृति वाले रोगियों में बड़ी ब्रांकाई के विच्छेदन योग्य घातक ट्यूमर के साथ, जिनकी स्थिति रेडिकल सर्जरी के जोखिम को बहुत अधिक बना देती है, साथ ही रोगी द्वारा रेडिकल सर्जरी से स्पष्ट इनकार के मामले में भी।
एंडोस्कोपिक सर्जरी के लिए संकेत श्वासनली और मुख्य ब्रांकाई के दानेदार और सिकाट्रिकियल स्टेनोज़ भी हैं जो ट्रेकिओस्टोमी या श्वासनली के लंबे समय तक इंटुबैषेण के बाद होते हैं, और (शायद ही कभी) श्वासनली और बड़े ब्रांकाई पर रिसेक्शन और प्लास्टिक सर्जरी के बाद होते हैं। इस विकृति के लिए एंडोस्कोपिक सर्जरी निम्नलिखित मामलों में इंगित की गई है:
- एकल दाने की उपस्थिति में, जो अक्सर ट्रेकियोस्टोमी के क्षेत्र में या ट्रेकियोस्टोमी प्रवेशनी के अंत में श्वासनली में होता है। इस मामले में, लेजर वाष्पीकरण काफी सफल हो सकता है और पुनर्प्राप्ति की ओर ले जा सकता है।
- श्वासनली के विघटित सिकाट्रिकियल स्टेनोसिस के साथ, गंभीर श्वसन विफलता और/या प्युलुलेंट ट्रेकोब्रोनकाइटिस के साथ, रेडिकल सर्जरी का जोखिम अत्यधिक अधिक हो जाता है। इनमें से अधिकांश मामलों में, ब्रोंकोस्कोपिक श्वासनली पुनरावर्तन स्वास्थ्य कारणों से आपातकालीन या तत्काल आधार पर किया जाता है, और यह स्टेनोटिक श्वासनली क्षेत्र के परिपत्र उच्छेदन के लिए रोगियों को तैयार करने का एक चरण है।
- उन रोगियों में श्वासनली के विघटित सिकाट्रिकियल स्टेनोसिस में जिनकी स्थिति में लंबे समय तक उपचार या पुनर्वास की आवश्यकता होती है और कट्टरपंथी सर्जिकल हस्तक्षेप का सहारा लेने की अनुमति नहीं होती है (गंभीर दर्दनाक मस्तिष्क की चोट के न्यूरोलॉजिकल परिणामों वाले रोगी, संयुक्त चोटों या इंट्राकैवेटरी सर्जिकल हस्तक्षेप की शुद्ध जटिलताओं, आकांक्षा के साथ कुपोषित रोगी) श्वासनली-ग्रासनली नालव्रण या दोषों के साथ स्टेनोज़ के संयोजन में निमोनिया)।
- बड़ी लंबाई (8-9 सेमी से अधिक) के श्वासनली के विघटित या उप-क्षतिपूर्ति सिकाट्रिकियल स्टेनोज़ के साथ, श्वासनली के विभिन्न स्तरों पर कई स्टेनोज़ या ट्रेकोमलेशिया के क्षेत्रों की उपस्थिति, साथ ही पिछले सर्जिकल हस्तक्षेप के बाद आवर्तक स्टेनोसिस श्वासनली, इसकी गतिशीलता और उच्छेदन को लगभग असंभव बना देती है।
ब्रोंकोस्कोपिक सर्जरी ये वास्तविक सर्जिकल ऑपरेशन हैं, जो जटिलताओं और प्रतिकूल परिणामों से भरे हुए हैं।
वायुमार्ग में रक्तस्राव - सबसे वास्तविक और खतरनाक जटिलताओं में से एक। रक्तस्राव अक्सर तब होता है जब श्वासनली और ब्रांकाई के अत्यधिक संवहनी सौम्य और घातक ट्यूमर हटा दिए जाते हैं।
कारण, एक नियम के रूप में, जहाजों को यांत्रिक क्षति है ब्रोंकोस्कोप ट्यूब या उपकरण से ट्यूमर। लेकिन इलेक्ट्रोकोएग्यूलेशन लूप और लेजर विकिरण का उपयोग करते समय भी, वाहिकाओं का अपर्याप्त जमावट रक्तस्राव से जटिल हो सकता है। सर्वाधिक खतरनाक खून बह रहा है ब्रोंकोफाइब्रोस्कोप या वीडियोस्कोप का उपयोग करके स्थानीय एनेस्थीसिया के तहत ऑपरेशन करते समय। रक्त तुरंत लेंस को बंद कर देता है, और दृश्यता पूरी तरह से गायब हो जाती है, और एक संकीर्ण वाद्य चैनल के माध्यम से तीव्रता से बहने वाले और थक्के बनने वाले रक्त को निकालना असंभव है। इस मामले में, रोगी जल्दी से होश खो सकता है और दम घुट सकता है, अपने ही खून में "डूब" सकता है। यह परिस्थिति अधिकांश ब्रोंकोलॉजिस्टों को ब्रांकाई पर एंडोस्कोपिक हस्तक्षेप करते समय स्थानीय एनेस्थीसिया और लचीले एंडोस्कोप की आलोचना करती है और उनका उपयोग केवल दुर्लभ मामलों में, बहुत ही संकीर्ण संकेतों के लिए और सामान्य एनेस्थीसिया के लिए मजबूत मतभेदों की उपस्थिति में करती है। लेकिन सामान्य एनेस्थीसिया के तहत ब्रोंकोस्कोपिक ऑपरेशन करते समय भी, रक्तस्राव की शुरुआत, यहां तक कि मध्यम तीव्रता की, हस्तक्षेप की निरंतरता को काफी जटिल बना देती है, दृश्यता खराब हो जाती है और लेजर का उपयोग करना लगभग असंभव हो जाता है। रक्तस्राव की रोकथाम उच्छेदन शुरू करने से पहले ट्यूमर की सतह या स्टेनोसिस के क्षेत्र का सावधानीपूर्वक जमाव है।
दुर्भाग्य से, भविष्यवाणी करें रक्तस्राव का खतरा यह सभी मामलों में संभव नहीं है, इसलिए आपको इसके लिए हमेशा तैयार रहना चाहिए: एक शक्तिशाली इलेक्ट्रिक सक्शन, रक्तस्राव स्थल को दबाने के लिए टफ़र्स की आपूर्ति, ब्रोन्कस को टैम्पोन करने के लिए एक हेमोस्टैटिक गॉज टेप, हेमोस्टैटिक समाधान (ई-एमिनोकैप्रोइक एसिड) रखें , ट्रांसमचा, डाइसीनोन)।
पर नकसीर , जिसके साथ हम निपटने में कामयाब रहे, किसी को छोटी ब्रांकाई से सावधानीपूर्वक आकांक्षा के महत्व को नहीं भूलना चाहिए, जो रक्त उनमें प्रवाहित हुआ है, जिसके लिए, निष्कासन से पहले, स्वच्छता ब्रोंकोस्कोपी और ब्रोन्कियल लैवेज करना आवश्यक है।
श्वासनली या ब्रोन्कस की दीवार का छिद्र।
इस जटिलता की घटना इसके सिकाट्रिकियल या ट्यूमर स्टेनोसिस के साथ श्वासनली के लेजर रिकैनलाइजेशन के दौरान सबसे वास्तविक है, साथ ही मुख्य रूप से एंडोफाइटिक विकास के साथ ट्यूमर के वाष्पीकरण के दौरान जिसमें स्पष्ट सीमाएं नहीं होती हैं। श्वासनली या ब्रोन्कस की दीवार जल सकती है , यदि आप श्वसन नली के लुमेन की धुरी से विचलित हो जाते हैं और गलत दिशा में निशान या ट्यूमर के ऊतक में गहराई तक चले जाते हैं। दीवार का सबसे खतरनाक छिद्र उन क्षेत्रों में होता है जहां अन्नप्रणाली या एक बड़ी रक्त वाहिका सीधे श्वासनली या ब्रोन्कस से जुड़ती है। इस स्थान पर एक मर्मज्ञ घाव ट्रेकियोसोफेजियल फिस्टुला या घातक रक्तस्राव के विकास से जटिल हो सकता है। इसलिए, श्वासनली या बड़े ब्रोन्कस की झिल्लीदार दीवार के क्षेत्र में ट्यूमर ऊतक का गहरा वाष्पीकरण करने या इससे निकलने वाले ट्यूमर को हटाते समय श्वासनली की झिल्लीदार दीवार को जमावट लूप में पकड़ने की अनुशंसा नहीं की जाती है। . बाएं मुख्य ब्रोन्कस की पार्श्व दीवार से बढ़ने वाले या दाएं मुख्य ब्रोन्कस के स्पर के क्षेत्र में स्थित ट्यूमर के लेजर शोधन के दौरान बेहद सावधान रहना भी आवश्यक है।
लेजर या इलेक्ट्रोसर्जिकल उपकरण के उपयोग के लिए बुनियादी नियमों का सख्त पालन एंडोस्कोपिक ऑपरेशन के सुरक्षित प्रदर्शन की कुंजी है।
इससे श्वासनली या मुख्य श्वसनी की झिल्लीदार दीवार को क्षति पहुँचना संभव है सिकाट्रिकियल स्टेनोसिस को ख़त्म करने का प्रयास एक कठोर ब्रोंकोस्कोप की ट्यूब को पहले लेजर से विच्छेदित किए बिना, क्योंकि यह श्वासनली की झिल्लीदार दीवार है जो इसका सबसे कमजोर बिंदु है। यहां तक कि बड़े ब्रोन्कस की दीवार का एक छोटा सा टूटना भी मीडियास्टीनल वातस्फीति या न्यूमोथोरैक्स के विकास से जटिल हो सकता है, जो अक्सर तनावपूर्ण होता है।
यह रोगी के जागने के दौरान और पश्चात की अवधि में इंजेक्शन वेंटिलेशन और खांसी द्वारा सुगम होता है। एक नियम के रूप में, इस मामले में, चमड़े के नीचे की वातस्फीति गर्दन और पूर्वकाल छाती की दीवार में होती है, जिसका पता विशिष्ट क्रेपिटस द्वारा लगाया जाता है।
श्वासनली और अन्नप्रणाली के मर्मज्ञ घाव , साथ ही श्वसन पथ की दीवारों को नुकसान, मीडियास्टिनल वातस्फीति में वृद्धि के साथ, आपातकालीन थोरैकोटॉमी और दोष की टांके लगाने की आवश्यकता होती है। इसके साथ ही, अन्नप्रणाली को नुकसान पहुंचाए बिना श्वासनली की दीवार में सीमित दोष अपने आप ठीक हो सकते हैं यदि उन्हें अस्थायी रूप से एंडोट्रैचियल स्टेंट के साथ बंद कर दिया जाए और एंटीबायोटिक दवाओं की बड़ी खुराक निर्धारित की जाए, जिसे हमें बार-बार सत्यापित करने का अवसर मिला है।
श्वसन पथ के लुमेन में प्रकाश मार्गदर्शक की सूजन बहुत गंभीर परिणाम हो सकते हैं. ऐसा तब हो सकता है जब आप हवा या गैस को ठंडा किए बिना प्रकाश गाइड का उपयोग करते हैं।
यांत्रिक वेंटिलेशन के साथ सामान्य संज्ञाहरण के तहत ब्रोंकोस्कोपी के दौरान, श्वासनली और ब्रांकाई के लुमेन में ऑक्सीजन की बढ़ी हुई सांद्रता पैदा होती है। ऑक्सीजन युक्त वातावरण में, ऑप्टिकल फाइबर का सिंथेटिक आवरण प्रज्वलित हो सकता है, जिससे श्वसन पथ की श्लेष्मा झिल्ली गंभीर रूप से जल सकती है। यह तब भी हो सकता है जब लेजर किरण श्वासनली में डाली गई दहनशील सामग्री से बनी किसी वस्तु से टकराती है: एक एंडोट्रैचियल ट्यूब, एक ट्रेकिओटॉमी कैनुला, एक एंडोट्रैचियल स्टेंट, इंजेक्शन वेंटिलेशन के लिए एक कैथेटर, कार्बनिक मूल का एक विदेशी शरीर।
हम एक अवलोकन प्रस्तुत करते हैं.
उत्तर ओसेशिया के रहने वाले 26 साल के मरीज जी का एक दावत के दौरान मांस का एक टुकड़ा खा गया और उनका दम घुटने लगा। दोस्तों में से एक ने हाथ में आई पहली लकड़ी की चिप की मदद से स्वरयंत्र में फंसे एक टुकड़े को अन्नप्रणाली में धकेलने की कोशिश की। रोगी मांस निगलने में कामयाब रहा, लेकिन उसके बाद उसे लगातार खांसी होने लगी, और 2 सप्ताह के बाद उसे सांस लेने में कठिनाई होने लगी।
सबग्लॉटिक स्पेस में लैरींगोस्कोपी से दीवार के मोटे होने और श्वासनली के लुमेन के सिकुड़ने का पता चला, जिसके संबंध में मरीज को वी.आई. के नाम पर अखिल रूसी कैंसर अनुसंधान केंद्र (वीओएनटी) में भेजा गया था। एन. एन. ब्लोखिन RAMS। पैथोलॉजी को श्वासनली के ट्यूमर के रूप में माना गया था, और इसका लेजर उच्छेदन करने का निर्णय लिया गया था। ऑक्सीजन के साथ यांत्रिक वेंटिलेशन के साथ सामान्य संज्ञाहरण के तहत किए गए "ट्यूमर" के वाष्पीकरण के दौरान, लकड़ी के चिप का एक टुकड़ा प्रज्वलित हुआ, जो सीधे स्नायुबंधन के नीचे श्वासनली की दीवार में फंस गया और एक स्पष्ट प्रसार प्रतिक्रिया का कारण बना, जिसे ट्यूमर के लिए लिया गया . इसके बाद श्वासनली की श्लेष्मा झिल्ली गंभीर रूप से जल गई, जिससे पूरे श्वासनली में कई सिकाट्रिकियल स्टेनोज़ का विकास हुआ, जिनमें से सबसे महत्वपूर्ण, लगभग 5 सेमी लंबा, श्वासनली के वक्ष भाग के निचले आधे हिस्से में स्थानीयकृत था।
नवंबर 1997 में आगे के उपचार के लिए, रोगी को गंभीर अकड़न और श्वसन विफलता के कारण हमारे क्लिनिक में स्थानांतरित किया गया था। श्वासनली का लेजर रिकैनलाइजेशन किया गया, निचली सख्ती के क्षेत्र में 6 सेमी लंबा ड्यूमॉन्ट एंडोट्रैचियल स्टेंट स्थापित किया गया, जिसके बाद मरीज को संतोषजनक स्थिति में छुट्टी दे दी गई। सर्कुलर ट्रेकिअल रिसेक्शन को सख्ती की कई प्रकृति और ट्रेकिअल घाव की व्यापकता के कारण अव्यावहारिक माना जाता था। अगले 3 वर्षों में, एंडोप्रोस्थैसिस को बदलने और दाने निकालने के लिए मरीज को तीन बार अस्पताल में भर्ती कराया गया (चित्र 1)। हर बार स्टेनोज़ की लंबाई बढ़ती गई। द्विभाजन गतिशील फ्रीटैग स्टेंट स्थापित करने की संभावना पर चर्चा की गई। सितंबर 2000 में, सांस लेने और कफ निकलने में एक और गिरावट के कारण, रोगी ने क्लिनिक में आने का इरादा किया, लेकिन अक्टूबर की शुरुआत में उसे अचानक अस्थमा का दौरा पड़ा, जिससे उसकी मृत्यु हो गई।
ऐसी जटिलताओं की रोकथाम हवा के साथ फाइबर के अंत की अनिवार्य शीतलन है या संपीड़ित अक्रिय गैस। इसके लिए हम एक पारंपरिक कंप्रेसर का उपयोग करते हैं, और हाल के वर्षों में - कार्बन डाइऑक्साइड, एक सिलेंडर जिसके साथ ब्रोंकोस्कोपी कक्ष में स्थापित किया गया है। 1 - 1.5 के दबाव पर गैस को प्रकाश गाइड के समीपस्थ सिरे पर प्लास्टिक कवर में इंजेक्ट किया जाता है। इसके कारण, ऑक्सीजन इंजेक्शन वेंटिलेशन के साथ सामान्य एनेस्थीसिया के तहत बड़ी संख्या में लेजर ऑपरेशन करने के बाद, हमने वायुमार्ग के लुमेन में प्रकाश गाइड के प्रज्वलन से बचा लिया। एकमात्र मामला होल्मियम YAG लेजर के परीक्षण के दौरान हुआ, जिसके प्रकाश गाइड गैस शीतलन प्रणाली से सुसज्जित नहीं थे। इसलिए, जैसा कि हमारे अनुभव से पता चलता है, फाइबर शीथ के पर्याप्त शुद्धिकरण के साथ, इसके प्रज्वलन का जोखिम तब भी कम होता है, जब ऑपरेशन यांत्रिक वेंटिलेशन के साथ सामान्य संज्ञाहरण के तहत किया जाता है।
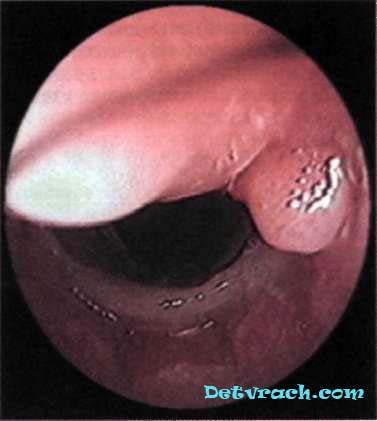
चावल। 1. रोगी जी की ब्रोंकोस्कोपी, आयु 26 वर्ष, थर्मल बर्न के बाद श्वासनली के सिकाट्रिकियल स्टेनोसिस के साथ। एंडोट्रैचियल स्टेंट के समीपस्थ सिरे पर दानेदार बनाना।
फिर भी, हम केवल एपनिया के दौरान लेजर विकिरण को चालू करना उचित समझते हैं, जो वाष्पीकरण के समय वायुमार्ग के लुमेन में ऑक्सीजन की सांद्रता को कम कर देता है और इसके अलावा, वस्तु को स्थिर बना देता है। इसके अलावा, हम स्पष्ट रूप से वायुमार्ग लुमेन में ट्यूब, स्टेंट, कैथेटर इत्यादि की उपस्थिति में लेजर विकिरण के उपयोग की अनुशंसा नहीं करते हैं, उदाहरण के लिए, स्टेंट के सिरों पर दाने को लेजर से हटाना।
फ़ाइबर शीथ के अंदर से गुजरने वाली गैस या हवा इसके सिरे से धुआं और जले हुए ऊतक के कणों को उड़ा देती है। साथ ही, ऑपरेशन के दौरान दृश्यता में सुधार होता है और लाइट गाइड के सिरे कम जलते हैं। यह ध्यान दिया जाना चाहिए कि स्थानीय एनेस्थीसिया के तहत ब्रोंकोफाइब्रोस्कोपी करते समय प्रकाश गाइडों को ठंडा करने के लिए कार्बन डाइऑक्साइड का उपयोग रोगियों में बेकाबू खांसी का कारण बनता है। ऐसे मामलों में, एकमात्र संभावित विकल्प कंप्रेसर का उपयोग करके वायुमंडलीय हवा के साथ तंतुओं को उड़ाना है।
एक अन्य जटिलता लेजर लाइट गाइड के कंडक्टर के रूप में ब्रोंको-फाइबरस्कोप के उपयोग से जुड़ी है। ऊपरी लोब ब्रोन्कस के ट्यूमर के लेजर वाष्पीकरण के दौरान अपने चैनल के माध्यम से पारित प्रकाश गाइड के साथ ब्रोंकोफिब्रोस्कोप के दूरस्थ अंत के एक महत्वपूर्ण मोड़ के साथ, अधिकतम झुकने के क्षेत्र में प्रकाश गाइड का म्यान अचानक जल गया और ब्रोंकोफाइब्रोस्कोप की ट्यूब इतनी गंभीर रूप से क्षतिग्रस्त हो गई थी कि इसके पूर्ण प्रतिस्थापन की आवश्यकता थी। तब से, हमने लेजर ऑपरेशन के दौरान ब्रोंकोफाइब्रोस्कोप का यथासंभव कम उपयोग करने की कोशिश की है और प्रकाश गाइड के झुकने की डिग्री को सावधानीपूर्वक नियंत्रित किया है।
ब्रोंकोस्कोपिक सर्जिकल हस्तक्षेप के दौरान उत्पन्न होने वाली एनेस्थिसियोलॉजिकल जटिलताएँ, नैदानिक और चिकित्सीय ब्रोंकोस्कोपी से थोड़ा अलग है और हमारे द्वारा पहले ही विस्तार से वर्णित किया गया है।
यह फिर से ध्यान दिया जाना चाहिए कि श्वासनली पर एंडोस्कोपिक ऑपरेशन, एक नियम के रूप में, अधिक महत्वपूर्ण आघात के साथ होते हैं और संचालित क्षेत्र में स्थानीय संज्ञाहरण के अतिरिक्त की आवश्यकता होती है। इसके बिना, रोगी को जगाने के समय और ऑपरेशन के बाद की अवधि में लैरींगोस्पास्म और कष्टदायी खांसी की आवृत्ति बढ़ जाती है।
