מחלות דלקתיות של איברי המין הזכריים מסוכנות במיוחד לסיבוכים שלהן. לכן, במקרה זה, חשוב מאוד להתחיל טיפול בזמן.
1. שלפוחית השתן; 2. חזה; 3. ערמונית; 4. השופכה
דלקת השופכה
דלקת השופכה- זוהי דלקת של השופכה (שופכה), הנגרמת על ידי פגיעה בדופן של סוגים שונים של חיידקים ווירוסים.
דלקת השופכה מתרחשת תמיד על רקע ירידה בפעילות של גורמי הגנה. בחיי היומיום, השופכה, כמו כל המערכות והאיברים שלנו, נתקלת כל הזמן בחומרים זיהומיים; חיידקים נכנסים אליו מהעור, מהמעיים, דרך הדם, וגם במהלך קיום יחסי מין. לעת עתה, מערכת החיסון מתמודדת איתם, אך ברגע שמנגנוני ההגנה נכשלים נוצרת דלקת.
סוגי דלקת השופכה
דלקת שופכה ספציפיתנגרמת על ידי פתוגנים של STIs (טרפונומה, גונוקוקוס, כלמידיה, טריכומונס, מיקופלזמה, ureaplasma, לעתים רחוקות יותר - גרדנרלה, כמו גם וירוסים שונים). זה מתפתח בדרך כלל לאחר מגע מיני לא מוגן עם בן זוג נגוע.
דלקת שופכה לא ספציפיתנגרמת על ידי מיקרופלורה פתוגנית מותנית (סטרפטוקוקוס, סטפילוקוק, E. coli, פטריות). זיהום מתרחש גם כתוצאה מקיום יחסי מין, לרוב במהלך יחסי מין אנאליים ללא קונדום או במהלך יחסי מין קלאסיים בנרתיק עם בן זוג הסובל מדיסבקטריוזיס בנרתיק. בתחילה, גבר מפתח balanoposthitis, ולאחר מכן דלקת השופכה.
גורמי סיכון
- היפותרמיה (חד פעמית וגם קבועה)
- פגיעה בפין
- מחלת Urolithiasis
- פעילות גופנית כבדה
- חיי מין לא סדירים
- מחלות דלקתיות כרוניות
- בעיות עיכול (עצירות ושלשולים)
- סיבוכים לאחר ניתוח
תסמינים של דלקת השופכה
התסמינים העיקריים של דלקת השופכה הם כאב, צריבה, צריבה, גירוד ואי נוחות בזמן מתן שתן. אי נוחות במקרה זה יכולה להתרחש הן באזור הראש, והן בשופכה או בפרינאום, אך היא קשורה בהכרח למתן שתן.
סימפטום חשוב נוסף של המחלה הוא הפרשה פתולוגית מהשופכה. בדרך כלל, שתן, זרע ושימון מופרשים ממנו (עם עוררות מינית). דימום מהשופכה מתרחש כאשר הוא נפצע. לרוב זה קורה במהלך פריקת אבן או חול מהכליה, כמו גם עקב התקדמות של דלקת שופכה שחיקה מתקדמת (כיבית). אצל גברים, כתוצאה מהתנזרות מינית ממושכת במהלך עשיית הצרכים או במהלך עוררות מינית, סוד של הערמונית עלול להשתחרר באופן ספונטני.
דלקת שופכה חריפה וכרונית
על פי אופי הקורס, נבדלות צורות אקוטיות וכרוניות (תקופות של החמרות מתחלפות עם תקופות של הפוגות) של המחלה. עם זאת, עם כל החמרה שלאחר מכן, המחלה מתקדמת בהכרח, התהליך הדלקתי משפיע על שטח הולך וגדל של רירית השופכה. ובמוקדם או במאוחר מתחילים סיבוכים.
דופלרוגרפיה היא בדיקת אולטרסאונד המאפשרת להעריך את זרימת הדם באיברים שונים.
סיבוכים
דלקת שופכה כרונית מסוכנת מכיוון שהדלקת מגיעה בהדרגה לבלוטת הערמונית (פרוסטטיטיס), שלפוחית השתן (דלקת שלפוחית השתן) ואפילו לשק האשכים (אורכיטיס, אפידידיטיס). ומדי פעם, בהיעדר טיפול מתאים, עלול להתרחש הסיבוך האימתני ביותר - היצרות של השופכה, שבה כבר נדרשת התערבות כירורגית.
בנפרד, כדאי לשקול סיבוך נוסף - colliculitis, כלומר, דלקת של פקעת הזרע. דלקת של פקעת הזרע מובילה להופעת תסמינים חדשים של דלקת השופכה: כאבים הופכים צורבים, דוקרים או יורים, הם מקרינים לפרינאום, שק האשכים, הירכיים והבטן התחתונה. קיום יחסי מין הופך למבחן של ממש, ובגלל הכאב, משך הזמן שלו מצטמצם משמעותית.
אבחון
העיקר הוא לקבוע בזמן את סיבת השורש האמיתית של דלקת של השופכה. לשם כך, חובה לעבור בדיקות לנוכחות זיהומים סמויים, כמו גם פתוגנים אופורטוניסטיים. לאחר מכן, מוערך מצב הערמונית (אולטרסאונד טרנסרקטלי - TRUS, מיקרוסקופיה של הסוד), שלפוחית השתן (אולטרסאונד, בדיקת שתן) וכמובן אברי שק האשכים (אולטרסאונד עם דופלר).
יַחַס
עם הדמיון של הסימפטומים של דלקת שופכה ספציפית ולא ספציפית, יש הבדל בגישות לטיפול בשתי הצורות של מחלה זו: אחרי הכל, אם מתגלה זיהום מיני, יש צורך לבחון ולטפל בשני בני הזוג ב- אותו זמן. לטיפול בדלקת שופכה לא ספציפית, מומלצת תזונה מיוחדת, שטיפת השופכה עם תרופות חיטוי ואנטיבקטריאליות ונטילת אנטיביוטיקה. דלקת השופכה הספציפית מטופלת באופן דומה, אך בנוסף לטיפול הבסיסי, נקבעים גם אימונומודולטורים.
Balanoposthitis
Balanoposthitisשילוב של דלקת של העטרה הפין (בלניטיס) והעורלה (פוסטיטיס) נקרא. זוהי המחלה הדלקתית השכיחה ביותר של איברי המין בקרב גברים לא נימולים.
בדרך כלל פטריות מהסוג קנדידה פועלות כגורם זיהומי, אך גם חיידקים יכולים לעורר את המחלה - סטפילוקוקוס, E. coli, סטרפטוקוקוס, אנטרוקוקסי ואחרים.
דרכי ההדבקה הנפוצות ביותר הן:
- קיום יחסי מין ללא קונדום עם בן זוג שיש לו דיסבקטריוזיס בנרתיק: חיידקים פתוגניים של אישה גורמים לדלקת בעטרה של הפין בגברים.
- מין אוראלי עם בן זוג הסובל ממחלות דלקתיות של חלל הפה.
- יחסי מין אנאליים ללא קונדום.
גורמי סיכון
- חוסר היגיינת איברי המין
- ירידה בחסינות
תסמינים
המחלה מתחילה באי נוחות באזור העטרה, שמתעצמת עוד יותר: מופיעים גירוד, צריבה וכאב. רגישות הראש עולה בחדות, מה שמשפיע בהכרח על התחושות במהלך קיום יחסי מין. מכיוון שהרגישות המוגברת של הראש גוררת האצת שפיכה, משך הזמן שלה פוחת בהכרח. אז יש אדמומיות של הראש והעורלה, יובש, נקודות אדומות בוהקות, סדקים ואפילו פצעים קטנים על פני העור של הראש, והעור מתייבש ונראה כמו קלף. כל זה מלווה בריח לא נעים. הפין עצמו נראה נפוח עקב עורלה נפוחה.
סיבוכים
סיבוך אדיר של balanoposthitis הוא phimosis - מצב פתולוגי שבו העטרה הפין נפתח בקושי או אינו נפתח כלל. ב-6alanoposthitis כרונית, המלווה בפימוזיס, התפתחות סרטן הפין אפשרי.
טיפול ומניעה
מכיוון שמחלה דלקתית זו קשורה לרוב להפרה של המיקרופלורה של הנרתיק אצל נשים, יש צורך להבדק על ידי גינקולוג: לעשות ניתוח שנקרא "מחקר של המיקרוביוקנוזה הנרתיקית". אחרת, בדיקות מניעה קבועות על ידי אורולוג ועמידה בתקני היגיינה יצילו גבר מבעיות עם דלקת של העורלה והפין העטרה.
יש צורך לפחות פעם ביום, להזיז את העורלה, לשטוף ביסודיות את ראש הפין במים חמים, רצוי עם סבון. אם מופיעים סימני דלקת, יש להשתמש בתמיסות חיטוי (מירמיסטין או כלורהקסידין). יש צורך לעבד את הפין מספר פעמים ביום, לאחר נהלי היגיינה, במשך שבוע. בשום מקרה אין להשתמש באשלגן פרמנגנט, יוד ואלכוהול, שכן חומרים אלה רק מגבירים את הגירוי.
אם לשימוש ממושך בחומרי חיטוי אין את האפקט הרצוי, משמעות הדבר היא שהחסינות של העור והקרום הרירי של הפין מופחתת בחדות. במקרה זה, אתה רק צריך לבקש עזרה ממומחה.
 אפידידימיס היא דלקת של האפידדימיס. לרוב, אפידידיטיס אינה מחלה עצמאית, אלא סיבוך של מחלות זיהומיות שונות. לעיתים מדובר בסיבוך של מחלה זיהומית נפוצה (שפעת, דלקת ריאות, דלקת שקדים), אך לרוב מתרחשת עם מחלות דלקתיות כרוניות של איברי המין הנגרמות על ידי STI: דלקת השופכה, דלקת הערמונית או דלקת שלפוחית השתן – דלקת של שלפוחית הזרע. בנוסף, פגיעות בשק האשכים, פרינאום, אגן קטן, כמו גם גודש באזור האגן תורמים להופעת אפידידיטיס.
אפידידימיס היא דלקת של האפידדימיס. לרוב, אפידידיטיס אינה מחלה עצמאית, אלא סיבוך של מחלות זיהומיות שונות. לעיתים מדובר בסיבוך של מחלה זיהומית נפוצה (שפעת, דלקת ריאות, דלקת שקדים), אך לרוב מתרחשת עם מחלות דלקתיות כרוניות של איברי המין הנגרמות על ידי STI: דלקת השופכה, דלקת הערמונית או דלקת שלפוחית השתן – דלקת של שלפוחית הזרע. בנוסף, פגיעות בשק האשכים, פרינאום, אגן קטן, כמו גם גודש באזור האגן תורמים להופעת אפידידיטיס.
מקרה מיוחד הוא התרחשות של אפידידיטיס עקב עיקור - פעולה כירורגית לקשירה או הסרה של צינור הזרע. במקרה זה, לזרעונים שנוצרו באשכים אין זמן להתמוסס, להצטבר בנספחים ולגרום לדלקת.
מחלה זו יכולה להיות חריפה וכרונית כאחד, אם כי הצורה הכרונית של אפידידימיטיס היא נדירה יחסית.
תסמינים
הופעת המחלה היא חריפה: שק האשכים גדל בגודלו, באחד מחצאיו יש כאב חד, המחמיר בהליכה. בהדרגה, הכאב מתפשט למפשעה, לפרינאום ולעיתים אף לעמוד השדרה הקודש והמותני. הצד הפגוע של שק האשכים גדל, העור שלו הופך לאדום, מאבד את הקיפול שלו בגלל נפיחות. במקביל, טמפרטורת הגוף של החולה עולה ל-38-39 מעלות צלזיוס, מופיעים תסמינים כלליים של מחלה דלקתית: חולשה, כאבי ראש, אובדן תיאבון. האפידידימיס גדל, הופך צפוף, כואב בחדות כאשר נוגעים בו.
סיבוכים
אם לא מטופל, לאחר מספר ימים, התהליך הדלקתי באפידידימיס יכול להוביל להיווצרות של האשך עצמו. במקביל, מצבו של החולה מידרדר בחדות: הוא קודח, עור שק האשכים הופך מבריק, נפיחות וכאב חד מופיעים במגע.
סיבוך נוסף של אפידידיטיס הוא המעבר של דלקת לאשך והתפתחות אורכיטיס חריפה. עם קורס ארוך, תהליך דלקתי כזה מוביל להופעת רקמת חיבור, וכתוצאה מכך, להתרחשות של חסימה של האפידימיס עבור spermatozoa.
יַחַס
טיפול בצורות קלות של epididymitis אפשרי בבית. האשפוז מתבצע רק עם איום של סיבוכים.
על המטופל לציית למנוחה קפדנית במיטה. כדי להבטיח את חוסר התנועה של שק האשכים הוא מקבל תנוחה מוגבהת קבועה (בעזרת מגבת מקופלת או על ידי חבישת תחבושת תומכת מיוחדת - ממתג או תחתונים). לאורך כל תקופת הטיפול, עליך להקפיד על דיאטה הכוללת הרחקה מוחלטת משימוש במזונות חריפים ומטוגנים, כמו גם כל משקאות אלכוהוליים. יש צורך בשתיית מים מרובה, רצוי להשתמש במשקאות פירות ובתה בתוספת צמחי מרפא.
שמה של מחלה זו אינו קשור למגפות ומגיע מהמילה הלטינית epidimis, שפירושה בתרגום "אפידיום".
באפידדימיס חריף, יישום מקומי של קור מצוין: דחיסה קרה על שק האשכים או יחידה (משך הפגישה הוא 1-2 שעות, הפסקה של לפחות 30 דקות).
כדי להשיג השפעה חיובית יציבה, הכרחי לטפל במחלה הבסיסית, שהסיבוך שלה היה epididymitis. אנטיביוטיקה, תרופות אנטי דלקתיות ונספגות, אנזימים, ויטמינים נקבעים. כאשר התהליך הדלקתי החריף באפידידימיס פוחת, נהלים תרמיים מוחלים על שק האשכים, פיזיותרפיה.
עם התפתחות של suppuration של האפידדימיס, מתבצעת ניתוח לפתיחה וניקוז של המורסה, במקרים חמורים, אפידידימקטומיה (הסרת האפידימיס).
אפידידיטיס כרונית
אפידידיטיס כרונית מתפתחת בדרך כלל עם מחלות דלקתיות ספציפיות (עגבת, שחפת) או לאחר עיקור כירורגי של גבר. תסמינים אופייניים: כאב מתמשך או לסירוגין באשך, במיוחד בהליכה; עלייה קבועה בטמפרטורת הגוף עד 37 מעלות צלזיוס; האפידימיס הופך מוצק וכואב למגע.
אפידידיטיס כרונית היא לרוב דו צדדית. במקרה זה, קיימת סבירות גבוהה למחיקה דו-צדדית של האפידידימיס (אטימות של צינור הזרע), מה שמוביל לעיתים קרובות לאי פוריות.
הטיפול באפידדימיטיס כרונית הוא ארוך יותר, והדגש הוא על טיפול מקומי, פיזיותרפיה. אם טיפול שמרני אינו נותן תוצאות חיוביות ומתפתחים סיבוכים, פנה לכריתת epididymectomy.
מְנִיעָה
מניעת אפידידיטיס מורכבת בטיפול בזמן של מחלות דלקתיות כרוניות של איברי המין, בעיקר דלקת שופכה כרונית ודלקת הערמונית.
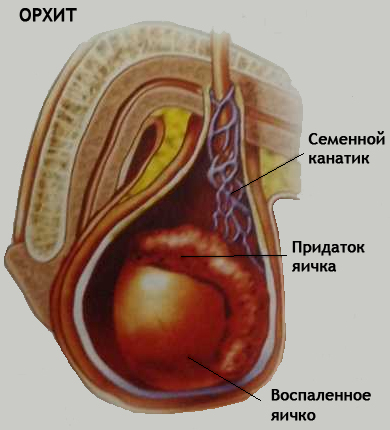 הנקראת דלקת אשכים. ככלל, אורכיטיס אינה מחלה עצמאית, אלא סיבוך של מחלות זיהומיות שונות: חזרת, שפעת, קדחת ארגמן, אבעבועות רוח, דלקת ריאות. אבל לרוב, אורכיטיס מתפתחת על רקע מחלות דלקתיות הנגרמות על ידי זיהומים סמויים (דלקת השופכה, דלקת הערמונית, דלקת הווסיקוליטיס או אפידידיטיס). במקרה זה, פגיעות באשכים יכולות לשמש גם כגורם מעורר רציני.
הנקראת דלקת אשכים. ככלל, אורכיטיס אינה מחלה עצמאית, אלא סיבוך של מחלות זיהומיות שונות: חזרת, שפעת, קדחת ארגמן, אבעבועות רוח, דלקת ריאות. אבל לרוב, אורכיטיס מתפתחת על רקע מחלות דלקתיות הנגרמות על ידי זיהומים סמויים (דלקת השופכה, דלקת הערמונית, דלקת הווסיקוליטיס או אפידידיטיס). במקרה זה, פגיעות באשכים יכולות לשמש גם כגורם מעורר רציני.
המחלה במהלכה יכולה להיות חריפה וכרונית.
אורכיטיס חריפה
דלקת חריפה חריפה מתחילה עם הופעת אוליגו באשך, המעניק את הפרינאום או העצה למפשעה. שק האשכים בצד הפגוע גדל פי 2 או יותר. העור שלה הופך חלק, חם למגע והופך לאדום. האשך המודלק גם גדל בגודלו והופך כואב מאוד למגע.
הסיבוך העיקרי של דלקת חריפה חריפה הוא התפרצות אפשרית של האשך וכתוצאה מכך התפתחות אי פוריות. לכן, אם יש אפילו את הסבירות הקלה ביותר לספירה, יש לאשפז את החולה.
אורכיטיס חריפה חולפת לרוב מעצמה עם טיפול במחלה הבסיסית. עם זאת, הדבר מצריך לבישת כתף או תחתונים כדי לשמור על שק האשכים במצב קבוע, כמו גם יישום מקומי של קור. לאחר ביטול התהליך הדלקתי החריף, מתבצעת פיזיותרפיה.
אולי סיבוך חמור יותר של אורכיטיס חריפה הוא התפתחות של מורסה (דלקת מוגלתית). במקרה זה יש צורך באשפוז: בבית החולים פותחים ומנקזים את האשך. לעתים רחוקות מאוד, במקרים החמורים ביותר, עם התכה מלאה של רקמת האשך עם מוגלה, מבוצעת כריתת אורכיקטומיה חד צדדית - הסרת האשך. בכל פגיעה בשק האשכים, הקפידו לפנות לאורולוג.
אורכיטיס כרונית
אורכיטיס כרונית יכולה להתפתח כסיבוך של מחלות דלקתיות כרוניות של מערכת גניטורינארית (פרוסטטיטיס, דלקת השופכה, דלקת שלפוחית השתן) או להתרחש עם טיפול לא נכון או לא מספיק של אורכיטיס חריפה. התסמין היחיד במקרה זה הוא כאב מסוים של האשך בעת מגע. בזמן החמרה של המחלה מופיעים כאבים באשך בהליכה.
אורכיטיס כרוני מוביל לירידה בתפקוד ההפרשה של האשך ועלול לגרום לאי פוריות בתדירות גבוהה הרבה יותר מאשר אורכיטיס חריפה. הטיפול בו הוא די ארוך ומייגע, הוא מתבצע רק תחת פיקוחו של מומחה. במקרה זה, הטיפול במחלה הבסיסית צריך להפוך למרכיב חובה בטיפול. נטילת קורס של תרופות אנטיבקטריאליות משולבת באופן פעיל עם הליכי פיזיותרפיה. אם במשך זמן רב לא ניתן להשיג אפקט מוחשי, מבוצעת כריתת אורכיקטומיה חד צדדית.
מְנִיעָה
מניעת אורכיטיס היא טיפול בזמן של מחלות דלקתיות חריפות וכרוניות של מערכת גניטורינארית.
דלקת הערמונית היא מחלה המאופיינת בנוכחות של תלונות מסוימות וסימני דלקת בבדיקות מעבדה של הפרשת הערמונית. בין הסוכנים הסיבתיים של prostatitis, חיידקים מהסוג Escherichia coli הם המובילים. הם גורמים למחלה זו לעתים קרובות יותר מאשר הגורמים הגורמים למחלות מין.
גורמי סיכון
- היפותרמיה כרונית של הגוף
- ריקון מושהה של שלפוחית השתן
- הפרעות קצב (אי סדירות) של פעילות מינית
- היפודינמיה (אורח חיים בישיבה)
- מחלות נלוות של מערכת גניטורינארית
- הרגלים רעים (עישון, אלכוהוליזם)
 תסמינים
תסמינים
בין תסמינים רבים ושונים, קודם כל מבחינים בתסמינים כלליים: עצבנות מוגברת, עייפות, עייפות, חוסר תיאבון, חרדה וירידה משמעותית בכושר העבודה. תסמינים ספציפיים קיימים גם הם בהכרח: הפרעת שתן, הטלת שתן תכופה, כאב בזמן מתן שתן וכאבים כואב מתמיד בפרינאום, באזור מפשעתי, שק האשכים, העטרה הפין.למרבה הצער, כאב באזור איברי המין הוא מלווה בלתי נמנע של דלקת הערמונית.
אבל קשה במיוחד לחולים לסבול הפרעות בתפקוד המיני, הקיים תמיד במחלה זו, מכיוון שהם תוצאה של תופעות דלקתיות וגודשות בבלוטת הערמונית ובאיברי האגן. ראשית, מופיעה שפיכה מוקדמת, ואז מרכיב הזקפה נחלש, חדות האורגזמה במהלך קיום יחסי מין נמחקת בחדות, ולאחר מכן החשק המיני נחלש. כתוצאה מכישלונות, גבר עלול לפתח פחד מאינטימיות מינית, לפתח ספק עצמי. וזה, בתורו, מוביל לעצבנות מוגברת ולהופעת נוירוזות.
דלקת ערמונית חריפה וכרונית
יש דלקת ערמונית חיידקית חריפה וכרונית. בדלקת ערמונית חריפה, ככלל, בנוסף לתסמינים המפורטים לעיל, טמפרטורת הגוף עולה, וכאבים בפי הטבעת מתרחשים במהלך יציאות. בשלב של דלקת מוגלתית תיתכן פתיחה ספונטנית של המורסה ויציאת מוגלה מהשופכה או פי הטבעת.
דלקת ערמונית חריפה לרוב אינה מצריכה אשפוז ומטופלת בהצלחה באנטיביוטיקה, אך במקרים מסוימים יש צורך בניתוח. ביקור בטרם עת לרופא עלול להוביל לתוצאות חמורות: התפשטות זיהום לאיברים ורקמות שמסביב, התרחשות של אלח דם (הרעלת דם), מעבר של המחלה לצורה כרונית, שעלולה לגרום לחוסר תפקוד משמעותי של איברי המין. - אימפוטנציה ואי פוריות.
דלקת ערמונית כרונית היא מחלה המאופיינת בקורס ארוך ובחזרות קבועות. התוצאה החמורה שלו היא היווצרות צלקת ורקמת חיבור בבלוטת הערמונית, מה שמוביל להתקמטות של האיבר וכתוצאה מכך לפגיעה במתן שתן, הידרדרות של שלפוחית השתן, הכליות והשופכנים. ובגיל מבוגר, ככלל, מתווספת לכך גם היפרפלזיה של הערמונית.
טיפול בערמונית כרונית
השגת החלמה מלאה מדלקת ערמונית כרונית היא קשה ביותר. הפרוגנוזה תלויה בגורמים כמו משך המחלה ומידת השינויים האנטומיים והתפקודיים בבלוטת הערמונית. לכן, חשוב ביותר להתייעץ עם רופא בזמן ולמלא בקפידה את כל המלצותיו.
הטיפול בדלקת ערמונית כרונית צריך להיות מורכב ולהירשם בנפרד, בהתאם למאפייני הסימפטומים בכל מטופל בנפרד. במקרה זה, תרופות אנטיבקטריאליות, ויטמינים, נהלי פיזיותרפיה ותרגילים גופניים משמשים.
מְנִיעָה
מניעת דלקת הערמונית היא חיסול מקסימלי של גורמים הגורמים להתפתחותה. זוהי מניעת סטגנציה של זרימת הדם באיברי האגן וקיפאון של הפרשות בבלוטת הערמונית, כמו גם טיפול בזמן ומקיף בתהליכים דלקתיים באיברים שכנים.
דלקת ערמונית כרונית מתגלה בלמעלה מ-30% מהגברים מעל גיל 30.
חשיבות רבה היא הנורמליזציה של קצב חיי המין. קיימת נורמה פיזיולוגית ממוצעת של המספר המומלץ ומשך המגע המיני: לגברים בגילאי 20 עד 45 שנים - 2-3 פעולות בשבוע עם משך ממוצע של 3-5 דקות לאחר החדרת הפין לנרתיק. חשוב לציין כי עלייה מלאכותית במספר המעשים המיניים, ללא חשק מספק, רק תפגע בגבר, שכן היא תוביל גם לפגיעה בזרימת הדם בבלוטת הערמונית.
בנוסף, אנו רוצים למשוך תשומת לב מיוחדת של הקוראים לאי-קבילות של שימוש לרעה באלכוהול, שכן על רקע צריכת אלכוהול, יציאת הוורידים מתדרדרת בחדות, מה שגורם להתפתחות של דלקת ערמונית. יתרה מכך, בשימוש שיטתי במשקאות חזקים, רמת הורמוני המין הגבריים יורדת משמעותית ומופיעה חולשה מינית.
ברפואה המודרנית, המושג "פרוסטטיטיס" מתפרש באופן רחב: הוא כולל לא רק דלקת ערמונית חיידקית, אלא גם prostatodynia - תסמונת לא דלקתית של כאבי אגן כרוניים.

כפי שניתן לראות מההגדרה, אנו מדברים אך ורק על מחלות זיהומיות הנגרמות על ידי פתוגן ספציפי - סוג של מיקרואורגניזם פתוגני הפוגע באיברי גניטורינאריה, גברים ונשים כאחד. קבוצה די נרחבת של מין זיהומיםכולל רשימה של מחלות המועברות במגע מיני (STDs) המשפיעות על אותם איברים. זיהומים המועברים במגע מיני הם שם נרדף למחלות המועברות במגע מיני.
עם זאת, הבדל משמעותי בין קבוצת STD לבין כל הזיהומים המועברים במגע מיני הוא שהאחרון יכול להיות מועבר לא רק מינית, אלא גם במגע, ולהשפיע על איברים ומערכות אחרות מלבד מערכת השתן (למשל, כבד, חסינות).
לכן, לעתים קרובות למדי, זיהומים מיניים מתכוונים רק לקבוצה של מחלות המועברות במגע מיני, וזה לא לגמרי נכון. רשימת הזיהומים המיניים רחבה למדי, והגורם הגורם למחלה יכול להיות מועבר הן באמצעות מגע מיני והן באמצעות מגע ביתי (למשל, אי שמירה על היגיינה אישית, הזנחת כללי הסטריליות במוסדות רפואיים, פציעות, וכו.).
אי אפשר לקבוע במדויק את זמן התרחשותם של זיהומים באיברי המין. עם זאת, הם היו ידועים מאז ימי קדם - אפילו הרופאים של סין, רומא, יוון, מצרים והודו תיארו ביטויים שונים של סוג זה של מחלה. אפריקה נחשבת למקום הולדתם של זיהומים רבים המועברים במגע מיני, שם נמצאים בטבע מיקרואורגניזמים הדומים מבחינה גנטית ומורפולוגית לפתוגנים פתוגניים.
הסוכנים הסיבתיים של זיהומים באברי המין - פתוגניים ופתוגניים על תנאי
מיקרואורגניזמים
 הגורם הסיבתי של זיהום מיני יכול להיות מיקרואורגניזם פתוגני או אופורטוניסטי. מה זה אומר?
הגורם הסיבתי של זיהום מיני יכול להיות מיקרואורגניזם פתוגני או אופורטוניסטי. מה זה אומר?
מיקרואורגניזם פתוגני לעולם אינו נמצא בדרך כלל בהרכב המיקרופלורה של איבר אנושי כזה או אחר, וכאשר הוא חודר לגוף, הוא גורם להתפתחות של תהליך זיהומי-דלקתי בעל תכונות האופייניות לפתוגן זה. המיקרואורגניזמים הפתוגניים העיקריים הגורמים להתפתחות זיהומים באיברי המין כוללים:
- טרפונמה חיוורת (Treponema pallidum) - הגורם הסיבתי של עגבת;
- Neisseria gonorrhea (Neisseria gonorrhoeae) - הגורם הסיבתי לזיבה;
- Trichomonas (Trichomonas vaginalis) - הגורם הסיבתי של trichomoniasis (trichomoniasis);
- כלמידיה (כלמידיה trachomatis) - הגורם הסיבתי של כלמידיה;
- וירוס הרפס (נגיף הרפס אנושי);
- וירוס הפפילומה האנושי (HPV - Human Papillomavirus) - הגורם הסיבתי לפפילומות, יבלות, שחיקת צוואר הרחם.
הגורם הסיבתי משפיע על איברים שונים של מערכת הרבייה אצל נשים וגברים, וגורם תמיד לתהליך דלקתי. יש לזכור כי זיהום מיני מאופיין בעובדה שיש פתוגן מסוים (מיקרואורגניזם פתוגני) הפולש לקרום הרירי של איברים שונים של מערכת הרבייה, וגורם לדלקת של האחרון. תהליך דלקתי זה יכול להתנהל בדרכים שונות, בהתאם למצב מערכת החיסון, נוכחות של זיהומים אחרים וכו'. כדי לא לכתוב אבחנה, למשל, "דלקת שופכה זיבה", "דלקת נרתיק זיבה" או "דלקת דלקת זיבה", הרופאים החליטו לקרוא למחלה פשוט זיבה, תוך ציון האיבר הפגוע (לדוגמה, זיבה, דלקת השופכה וכו'). . כך הם עושים במקרה של זיהומים אחרים המועברים במגע מיני – כלומר, הם מציינים את שם המחלה כאבחנה העיקרית ומציינים איזה איבר נפגע.
יש לזכור שזיהומים מיניים עלולים לפגוע במספר איברים של דרכי השתן בו זמנית. או, ראשית, מתפתח נגע של איבר אחד, ואז מעורבים אחרים. במקרה זה, אנו מדברים על הכללה של התהליך הפתולוגי (סיבוך), כלומר, מעורבות של איברים אחרים בתגובה הדלקתית.
על בסיס האיברים המושפעים, ניתן לחלק את כל הזיהומים המיניים לנקבה וזכר. אז, ניתן לייחס את הנוסולוגיות הבאות הנגרמות על ידי הגורם הסיבתי של זיהום מיני לפתולוגיות "גבריות" גרידא:
1.
דלקת של הפין (לדוגמה, balanitis, balanoposthitis).
2.
דלקת של הערמונית.
"נקבה" גרידא הן המחלות הבאות הנגרמות על ידי פתוגנים של זיהומים באברי המין:
1.
דלקת של השחלות.
2.
דלקת של הרחם.
3.
דלקת של החצוצרות.
4.
דלקת של צוואר הרחם.
5.
דלקת של הנרתיק (דלקת הנרתיק).
דלקת השופכה (דלקת של השופכה), דלקת שלפוחית השתן (דלקת שלפוחית השתן) ודלקת של הכליות או השופכנים הן מחלות אוניברסליות שכאשר נדבקות בזיהום מיני, משפיעות באותה מידה על גברים ונשים כאחד.
מוקדים דלקתיים של זיהום מיני יכולים להיות ממוקמים בפה, בנרתיק, בשופכה, בפי הטבעת, בפי הטבעת או בפרינאום, אצל גברים ונשים כאחד. במצב זה, מיקום המוקד הדלקתי תלוי בסוג המגע שגרם לזיהום. לדוגמה, מין אוראלי יכול להוביל להתפתחות של זיבה אוראלית, ומגע אנאלי, בהתאמה, יגרום לזיבה של פי הטבעת או פי הטבעת וכו'.
זיהומים באברי המין - מאפיין כללי
 המונח "זיהומים באברי המין" משמש לעתים קרובות כמילה נרדפת לזיהומים באברי המין. עם זאת, מומחים מבחינים בין מושגים אלה. המונח זיהומים גניטורינאריים מובן כמחלות דלקתיות של דרכי השתן של גברים ונשים הנגרמות על ידי הגורם הסיבתי של זיהום מיני. זיהומים אורוגניטליים כוללים דלקת שלפוחית השתן, דלקת השופכה, פיילונפריטיס ועוד מספר פתולוגיות נדירות יותר. בכל המקרים, זיהומים באברי המין נגרמים על ידי מיקרואורגניזם פתוגני שפלש לאיברים אלה ויוצר דלקת.
המונח "זיהומים באברי המין" משמש לעתים קרובות כמילה נרדפת לזיהומים באברי המין. עם זאת, מומחים מבחינים בין מושגים אלה. המונח זיהומים גניטורינאריים מובן כמחלות דלקתיות של דרכי השתן של גברים ונשים הנגרמות על ידי הגורם הסיבתי של זיהום מיני. זיהומים אורוגניטליים כוללים דלקת שלפוחית השתן, דלקת השופכה, פיילונפריטיס ועוד מספר פתולוגיות נדירות יותר. בכל המקרים, זיהומים באברי המין נגרמים על ידי מיקרואורגניזם פתוגני שפלש לאיברים אלה ויוצר דלקת. כמעט כל זיהום מיני משולב עם גניטורינארית, שכן דלקת השופכה היא אחד הסימנים העיקריים והשכיחים ביותר להתפתחות מחלות מין. זיהום של איברי השתן עם פתוגנים של זיהומים מיניים מתרחשת בשל הקרבה האנטומית שלהם. אז, השופכה (שופכה) ממוקמת ליד הנרתיק אצל נשים והדפרנס אצל גברים.
דלקת השופכה אצל גברים היא מצב שקשה יותר לטפל בו מאשר אצל נשים מכיוון שהתעלה ארוכה בהרבה. אז, אורך השופכה הזכרית הוא 12-15 ס"מ, והנקבה היא רק 4-5 ס"מ. במצב זה, דלקת השופכה בנשים נרפאת בקלות רבה יותר, אך גם הסיכון לסיבוכים גבוה יותר, מכיוון שהפתוגן צריך להתגבר על מרחק קצר ללכת לאיברים אחרים. אצל גברים, דלקת השופכה קשה יותר לריפוי, אך הסיכון ושיעור הסיבוכים נמוכים במקצת, שכן הפתוגן צריך להתגבר על מרחק ניכר לאיברים אחרים.
תסמינים נפוצים של כל הזיהומים באיברי המין
כמובן שלכל זיהום מיני יש מאפיינים משלו, אך כל המחלות של קבוצה זו מאופיינות במספר תסמינים נפוצים. לכן, אם יש לך את הסימנים הבאים, אתה יכול לחשוד בזיהום בכל זיהום מיני:- הפרשות מאיברי המין השונות מהרגיל (לדוגמה, שופע, קצף, עם ריח חריף, צבע יוצא דופן וכו');
- תחושת גירוד באיברי המין והשתן;
- צריבה וכאב באיברי המין והשתן;
- שתן מעונן, שינוי בכמות השתן וכו';
- מוגלה, לויקוציטים, אפיתל, גבס או אריתרוציטים בניתוח כללי של שתן;
- תחושת אי נוחות בבטן התחתונה (כאבי ציור, תחושת כאב וכו');
- כאב במהלך קיום יחסי מין;
- בלוטות לימפה מוגדלות, במיוחד מפשעתיות;
- התפתחות על העור של נגעים שונים - כתמים, פצעונים, שלפוחיות, כיבים וכו'.
דרכי הדבקה
מכיוון שהגורמים הגורמים לזיהומים מיניים אינם מותאמים לחיים בתנאים טבעיים, העברתם מאדם אחד למשנהו אפשרית רק באמצעות מגע ישיר. זיהום מתרחש לרוב באמצעות מגע מיני לא מוגן, מאדם חולה לאדם בריא. זיהום מתרחש באמצעות כל סוג של מגע מיני - נרתיקי, אוראלי או אנאלי. יש לזכור ששימוש במכשירים ארוטיים שונים (דילדו וכו') במהלך קיום יחסי מין עם אדם חולה מוביל גם לזיהום.בנוסף לדרך ההעברה המיני, הפתוגן יכול להיות מועבר באמצעות מגע ביתי קרוב, או בכלים מזוהמים. לדוגמה, וירוס פפילומה או טריכומונס יכולים להיות מועברים על ידי שיתוף מגבות, ספוגים ופריטי היגיינה אחרים. קרדית הגרדת או כינת הערווה מדביקה אדם בריא פשוט באמצעות מגע יומיומי עם החולה, דרך מצעים, ידיות דלת וכו'. מספר זיהומים המועברים במגע מיני יכולים לעבור מאם או אב חולים לילד, כמו למשל במהלך הלידה.
קבוצה נפרדת של דרכים להעברת זיהומים באברי המין היא מכשירים רפואיים לא סטריליים. במקרה זה, הפתוגן מועבר בעת שימוש בכלי, תחילה עבור אדם נגוע, ולאחר מכן, ללא עיבוד מתאים, עבור אדם בריא. איידס והפטיטיס יכולים להיות מועברים באמצעות עירוי דם מזוהם שנתרם שלא עבר את הבדיקות הנדרשות.
האם זיהומים המועברים במגע מיני יכולים לעבור מין אוראלי - וידאו
אילו בדיקות יכולות לזהות זיהומים המועברים במגע מיני?
 כיום, קיים מגוון רחב של שיטות מעבדה שונות המאפשרות לקבוע במדויק את נוכחותו או היעדרו של זיהום מיני, וכן את סוג הפתוגן ורגישותו לתרופה. אז, ניתן לזהות זיהומים באברי המין באמצעות הבדיקות הבאות:
כיום, קיים מגוון רחב של שיטות מעבדה שונות המאפשרות לקבוע במדויק את נוכחותו או היעדרו של זיהום מיני, וכן את סוג הפתוגן ורגישותו לתרופה. אז, ניתן לזהות זיהומים באברי המין באמצעות הבדיקות הבאות: - מבחן מפורש;
- שיטה בקטריולוגית;
- מיקרוסקופיה של כתם שנלקח מאיברי השתן;
- תגובה קרינה חיסונית (RIF);
- בדיקת אנזים חיסונית (ELISA);
- שיטה סרולוגית;
- תגובת שרשרת ליגאז;
- תגובת שרשרת פולימראז;
- מבחנים פרובוקטיביים.
ניתן לבצע במהירות ספוגית של הפרשות של איברי גניטורינאריה, אך מהימנותה נקבעת על פי כישוריו של עוזר המעבדה ונכונות נטילת דגימה ביולוגית.
לבדיקת אנזים אימונו, תגובה קרינה חיסונית, שיטה סרולוגית יש רגישות גבוהה למדי, עם זאת, אמינות התוצאות המתקבלות תלויה בסוג הסוכן הפתוגני וברמת המעבדה. זיהומים מסוימים ניתנים לאבחון מדויק מאוד באמצעות שיטות אלו, ולגילוי מחלות מין אחרות, אין להם רגישות וסגוליות מספקות.
השיטות המדויקות, הרגישות והספציפיות ביותר לאיתור כל זיהום מיני הן זריעה בקטריולוגית על הניתוח הגנטי הבינוני והמולקולרי - ליגאז או תגובת שרשרת פולימראז (LCR או PCR).
בדיקות פרובוקטיביות מבוצעות במיוחד כדי לזהות זיהום מיני כרוני סמוי. במקרה זה, כימיקלים או צריכת מזון גורמים לגירוי לטווח קצר של מערכת החיסון, חומר ביולוגי נלקח, והפתוגן נקבע על ידי חיסון על תגובת שרשרת בינונית או פולימראז.
עקרונות מניעה
בהתחשב בדרכי ההעברה של פתוגנים של זיהומים מיניים, העקרונות הבסיסיים למניעת מחלות אלה הם כדלקמן:- שימוש בקונדום (זכר ונקבה);
- שימוש בחומרים מקומיים שונים המשמידים את הפתוגן לאחר מגע מיני לא מוגן;
- בדיקה קבועה לנוכחות זיהומים באיברי המין;
- טיפול נכון ויעיל עם בקרה לאחר מכן במקרה של זיהום מיני;
- זיהוי וטיפול בבני זוג מיניים;
- מנוחה מינית במהלך הטיפול;
- ליידע את בן הזוג על זיהומים מיניים קיימים;
- שימוש בחיסונים נגד הפטיטיס ווירוס הפפילומה האנושי;
- עמידה בכללי ההיגיינה האישית (נוכחות של מגבת אישית, ספוג, סבון, סכין גילוח וכו').
תרופות לטיפול בזיהומים באיברי המין
 כיום, פרמקולוגיה יכולה לספק מגוון רחב של תרופות המשמשות לטיפול בזיהומים באיברי המין. הקבוצות העיקריות של תרופות יעילות בטיפול בזיהומים באיברי המין:
כיום, פרמקולוגיה יכולה לספק מגוון רחב של תרופות המשמשות לטיפול בזיהומים באיברי המין. הקבוצות העיקריות של תרופות יעילות בטיפול בזיהומים באיברי המין: 1. אנטיביוטיקה:
- קווינולונים מערכתיים;
- אמינוגליקוזידים;
- vamciclovir;
- alpizarin;
- משחה Gossypol;
- מגאסין;
- בונפטון;
- Alpizarin וכו'.
- נפטיפין וכו'.
זכרו שכאשר מתגלה זיהום מיני אצל גבר או אישה, חובה לבדוק ובמידת הצורך לטפל בבן הזוג המיני.
איזה רופא יעזור לאבחן ולטפל בזיהום המועבר במגע מיני?
אם לאדם יש חשד להידבקות בזיהום מיני, יש לפנות מיד למומחה שיבצע אבחון מוסמך ויקבע את הטיפול הנכון והיעיל. לכן, כאשר מופיעים סימנים המצביעים ככל הנראה על הידבקות בזיהום המועבר במגע מיני, עליך לפנות למומחים הבאים:1. גינקולוג (לנשים).
2. אורולוג (לגברים ולנשים).
3. רופא נשים (לגברים ולנשים).
זיהומים מיניים ויכולת רבייה
כל זיהום מיני משפיע על איברי המפתח ללידה ולהתעברות, גברים ונשים כאחד. בהתאם לאיבר הנגע, מצב החסינות, מהלך הזיהום והמאפיינים האישיים של הגבר או האישה, הריון עשוי להתרחש על רקע מחלה כרונית. אם לאישה יש זיהום מיני כרוני, אז לאחר תחילת ההריון, הקורס שלה יהיה שלילי, הסיכון לעיוותים בילד שטרם נולד עולה, מתפתח איום של הפלה ולידה מוקדמת, כמו גם סיבוכים אחרים. אם גבר סובל מזיהום מיני כרוני, אך לאחר מגע מיני עם אישה היא נכנסת להריון, אז במצב זה בן הזוג מקבל זיהום "טרי" עם סיכון גבוה לזיהום תוך רחמי של העובר, או הפלה בשלבים מוקדמים. .אישה הסובלת מזיהום המועבר במגע מיני שלא נרפא לפני או במהלך ההריון מסכנת את תינוקה ואת עצמה במהלך הלידה. בלידה, ילד יכול להידבק כאשר הוא עובר דרך מערכת המין. רקמות דלקתיות של תעלת הלידה ניתנות להרחבה בצורה גרועה, מה שמוביל לקרעים בלידה, וזה תורם לחדירת פתוגנים פתוגניים לדם, ולהתפתחות של דלקת כללית עם איום של מוות או סיבוכים אחרים. תפרים המונחים על רקמות דלקתיות לא מתרפאים היטב, מדגימים וכו'.
גבר הסובל מזיהום מיני כרוני עלול להדביק בן זוג בהריון, דבר שאינו חיובי גם להתפתחות העובר ולמהלך הלידה.
מהלך ממושך או מאסיבי של זיהום מיני אצל גבר או אישה מוביל לרוב לאי פוריות עקב דלקת כרונית, המונעת את המהלך התקין של תהליך ההפריה, והחדרת העובר לאחר מכן לדופן הרחם. יש לזכור כי זיהום מיני, הן בגברים והן בנשים, עלול להוביל לאי פוריות. ברוב המוחלט של המקרים, כדי להחזיר את יכולת ההתרבות, מספיק לטפל בזיהום מיני קיים ולשתות קורס ויטמינים בשילוב תזונה נכונה ואמצעי חיזוק כלליים.
אחריות משפטית להידבקות בזיהומים המועברים במגע מיני
 בפדרציה הרוסית, נקבעה אחריות פלילית על הדבקה מכוונת של מישהו במחלות מין. שיטת ההדבקה במקרה זה אינה נלקחת בחשבון. תחת הדבקה מכוונת של זיהומים מיניים להבין שני סוגים של פעולות:
בפדרציה הרוסית, נקבעה אחריות פלילית על הדבקה מכוונת של מישהו במחלות מין. שיטת ההדבקה במקרה זה אינה נלקחת בחשבון. תחת הדבקה מכוונת של זיהומים מיניים להבין שני סוגים של פעולות: 1. פעולה אקטיבית.
2. חוסר מעש פלילי.
בפעולה אקטיבית, עורכי דין מתכוונים לסירוב מכוון להשתמש בקונדום, לשתות או לאכול מאותו מאכל יחד, וכן הלאה. כלומר, פעולות אקטיביות המכוונות למגע קרוב, שבמהלכן הגורם הגורם לזיהום מיני יועבר לבן זוג בסבירות גבוהה. עורכי דין מבינים את השתיקה והכישלון להזהיר בן זוג מיני על זיהום מיני קיים כחוסר מעש פלילי.
לפני השימוש, עליך להתייעץ עם מומחה.מוכר למדי לכולם בשל שיטת ההפצה שלו. הם רדפו את האנושות במשך מאות שנים, אולי אלפי שנים, וגרמו למחלות קשות, אי פוריות, עיוותים ביילודים ומוות בטרם עת. רופאים למדו להתמודד היטב עם כמה זיהומים, אבל חלק מהם עדיין ניתנים לריפוי בשלבים המוקדמים של המחלה או שעדיין מסוגלים להתנגד למאמצים שלנו.
לפני גיבוש רשימה מלאה של STIs, אתה צריך לברר מה הם, עם מה הם מאיימים על אנשים וכיצד הם משפיעים על הגוף.
זיהומים המועברים במגע מיני, או STI, מועברים משותף מיני אחד לבן זוג לא נגוע באמצעות יחסי מין לא מוגנים בכל צורה שהיא. הגורמים הגורמים יכולים להיות וירוסים, חיידקים, פטריות ו.לעתים קרובות, נצפית צורה מעורבת של זיהום, במיוחד אצל אנשים מופקרים ללא הגנה, נוטים להתנהגות אנטי-חברתית, התמכרות לסמים ואלכוהוליזם.
אי הבנת הסיכון לחלות בכמה סוגים של STI עלול לעלות לאדם ביוקר. הם עלולים להוביל לתהליכים דלקתיים כרוניים באזור איברי המין האנושי, לגרום להפלה או אימפוטנציה ולדלקת בערמונית אצל גברים, לנגעים ולמערכת החיסון, שעלולים לגרום למחלות קשות, אפילו קטלניות.
זיהומים מסוימים משפיעים רק על מערכת הרבייה, אך הם גם מסוגלים "להתיישב" בכל הגוף ולגרום נזק בלתי הפיך לבריאות, המשפיע אפילו על חוט השדרה ועל האדם.
ההגנה האמינה היחידה מפני STI יכולה להיות זהירות וזהירות בבחירת בן זוג מיני, הגנה איכותית וטיפול מלא בזמן אם מתגלה זיהום. שני בני הזוג צריכים להיות מטופלים.
רשימת מחלות מין: סוגים, תיאור וסימנים

מספר הזיהומים המיניים כולל מחלות החודרות לגוף האדם מבחוץ, מבן זוג נגוע, וכאלה שהפתוגנים שלהם במצב תקין חיים כל הזמן על העור והריריות שלנו, מבלי לגרום כל נזק. מיקרואורגניזמים אלה נקראים פלורה פתוגנית על תנאי.
כל עוד הגוף בריא, ומערכת החיסון מתנגדת למתקפת הזיהום ושומרת על מספר המיקרואורגניזמים ברמה נמוכה ולא מסוכנת, המחלה אינה מתרחשת. אבל עם מגע מיני עם נשא של אותו או עם ירידה בחסינות, מספר הפתוגנים גדל בחדות והאדם חולה. את הקכלי הידוע, או הקנדידה, ניתן לייחס למספר המחלות הללו. הפתוגנים שלה נמצאים כל הזמן בגוף של כל אדם, אבל המחלה מתרחשת רק כאשר מספר תנאים חופפים.
מספר פתוגנים של מחלות מין ניתנים לטיפול טוב בתרופות מודרניות, אך עדיף לעשות זאת מוקדם ככל האפשר, עד שהזיהום גרם לתהליכים דלקתיים רציניים.
כתוצאה מכך, יכולות להיווצר הידבקויות המאיימות על אישה באי פוריות, נגעים, פריחות חיצוניות לא נעימות ואפילו גידולים אונקולוגיים. ישנם מחלות מין שאם אינן מטופלות, הן קטלניות. זהו , ו . עם טיפול בזמן ונכון, ניתן להאריך את תוחלת החיים של חולים כאלה למשך זמן לא מבוטל.
סרטון שימושי - סימנים למחלות מין.
המושג של STIs, או (מחלות המועברות במגע מיני) הוא קצת יותר רחב מהמושג של מחלות מין. "מחלות ונוס" נכללות ברשימת הזיהומים המועברים במגע מיני, כחלק בלתי נפרד ממנה.
רשימת STI מלאה:
- עגבת נגרמת על ידי Treponema pallidum, או spirochete, יש שלושה שלבים והיא יכולה להיות מולדת. מסוגל להשפיע על העור, ריריות, רקמות רכות ועצם, מערכת העצבים המרכזית. זה מועבר בקלות לא רק באמצעות יחסי מין, אלא גם באמצעות דם ומגע ביתי עם חפצים אישיים של חולה נגוע - נשא של טרפונמה. זה מתבטא בפריחה, כיבים, תצורות ספציפיות - צ'אנקרים וחניכיים. עגבת משנית ושלישית יכולה להתרחש עם צורה סמויה. אם לא מטפלים, זה מוביל לבעיות בריאותיות ונפשיות רבות, ולאחר מכן למוות.
- זיבה נגרמת על ידי גונוקוקים, משפיעה על הריריות של השופכה וכאשר המחלה מתפשטת, בשלפוחית השתן, קרומי הלחמית, הלוע ורירית הפה. מתבטאת בהפרשות מוגלתיות, צריבה וכאב עם ביקורים תכופים בשירותים. זה יכול להיות אקוטי וכרוני.
- טריכומוניאזיס שכיחה מאוד בכל מדינות העולם ויכולה להיות מועברת בדרך ביתית. אצל גברים זה מתבטא בהטלת שתן כואבת, הפרשות עם דם. אצל נשים, יש אדמומיות חדה של הפות, צריבה, גירוד, הפרשות רבות, כאב במהלך קיום יחסי מין.
- נגרמת על ידי כלמידיה ובעלת "אופי" סודי מאוד. בשל היעדר ביטויים חיצוניים, רמת הזיהום גבוהה מאוד. עם צורות מתקדמות, נשים עלולות לחוות גירוד, כאב וצריבה, כמו גם הפרשה בעלת ריח לא נעים. אצל גברים, צריבה וגרד מתבטאים בעיקר במתן שתן.
- Mycoplasmosis הוא עורר על ידי מיקרואורגניזמים אופורטוניסטי mycoplasmas, לעתים קרובות יותר משפיע על נשים, גרימת וגינוזיס, ומחלות דלקתיות של איברי המין הפנימיים.
- יכול להיות מועבר לא רק מינית, אלא גם במהלך הלידה מאם ליילוד. כמעט תמיד עובר ללא תסמינים בולטים, אך עם מספר רב של ureaplasmas בגברים, סימנים של prostatitis עשויים להופיע, תסמינים קלאסיים של זיהום עשויים להופיע - גירוד, צריבה וכאב.
- גרדנרלוזיס הוא סוג של וגינוזיס חיידקי הקשור ל"הצטמקות" של הלקטובצילים והחלפתם בגרדנרלה ובכמה מיקרואורגניזמים אחרים. יש לו כמה דרכים להופעה, לא רק מיניות. מצב שכיח מאוד.
- קנדידה, או קיכלי, גם היא שכיחה ביותר ויכולה להתרחש ללא התערבות חיצונית, כגון שימוש באנטיביוטיקה. זה בא לידי ביטוי בהפרשות צרורות בשפע, גירוד חמור, גירוי ודלקת. זה יכול להשפיע לא רק על איברי המין, אלא גם על חלל הפה.
- וירוס הפפילומה האנושי () מועבר מינית ובבית, בעל זנים רבים, שחלקם מסוגלים לגרום לסרטן ואחרים מעוררים היווצרות של יבלות באברי המין על רירית איברי המין והפי הטבעת. זה מתבטא בהופעת תצורות דמויות יבלות על העור והריריות, שיכולות להיות בודדות או להפוך לאזורי נזק מתמשכים.
- Cytomegalovirus מופץ באמצעים מיניים וביתיים, דרך נוזלי גוף שונים. זה אסימפטומטי, מסוכן במיוחד לנשים בהריון, שכן הוא משפיע.
- מתפשט לא רק מינית, אלא גם באמצעות כל מגע עם דם נגוע. מתפתח לאט, משפיע על מערכת החיסון, גורם לאיידס. חולים לרוב מתים מזיהומים משניים שהצטרפו, למשל, מדלקת ריאות, מאחר ומערכת החיסון של החולה המומתת על ידי הנגיף אינה מתנגדת.
- יש גם דרכים רבות להפצה, כולל מיניות. עם מחלות מסוכנות אלו מתרחש שינוי במבנה ובתפקוד, המתבטא בשורה של תסמינים אופייניים.
- Lymphogranuloma venereum משפיע על העור ובלוטות הלימפה של אדם נגוע. זה נדיר באירופה ובפדרציה הרוסית, מכיוון שהאזור העיקרי של תפוצתו הוא אפריקה, דרום אמריקה. אסיה והודו. היא נגרמת על ידי סוג מיוחד של כלמידיה, המתבטאת בשלפוחיות, כיבים, דלקת של בלוטות הלימפה, חום, כאבי ראש והפרעות עיכול.
כפי שניתן לראות מהרשימה, חלק מהזיהומים הם בעלי אופי ויראלי (CMV, הרפס, פפילומטוסיס וקונדילומטוסיס, הפטיטיס, HIV ואחרים), פטרייתיים (קנדידה), חיידקיים (זיבה), או מעוררים על ידי פרוטוזואה (אוריאהפלסמוזיס, מיקופלסמוזיס ו אחרים). בהתאם, יש לבחור טיפול עבור פתוגן ספציפי. עבור זיהומים מעורבים, טיפול משולב משמש.
אדנומה של הערמונית (אדנומה של הערמונית) הוא מטבעו מונח מעט מיושן, ולכן נעשה בו שימוש כיום בצורה מעט שונה - בצורה של היפרפלזיה שפירה של הערמונית. אדנומה של הערמונית, שתסמיניה נשקול להלן, מוכרת יותר בהגדרה זו. המחלה מתאפיינת בהופעת גוש קטן (ייתכן מספר גושים), אשר מתגבר בהדרגה עם הזמן. המוזרות של מחלה זו היא שבניגוד לסרטן באזור זה, אדנומה של הערמונית היא היווצרות שפירה.

אזוספרמיה היא מחלה המאופיינת בהיעדר זרע בנוזל הזרע. מחלה זו היא סוג של אי פוריות גברית. יש לציין כי עם מחלה כזו זה די קשה להרות ילד, אפילו עם אחת משיטות הרבייה. אי אפשר לענות באופן חד משמעי על השאלה "האם אפשר לרפא אזוספרמיה", שכן הכל יהיה תלוי בצורת המחלה ובתמונה האטיולוגית.

אסתנוזוספרמיה היא מחלה שבה מספר הזרעונים התנועתיים מופחת באופן משמעותי. עשירית מהחולים הללו הופכים לאחר מכן לא פוריות. עם זאת, ניתן להתמודד עם פתולוגיה זו אם תבחר בטיפול יעיל.

Balanoposthitis היא מחלה דלקתית שכיחה למדי של עור הפין. על פי הסטטיסטיקה, מדי שנה על פני כדור הארץ, 11% מהגברים סובלים ממחלה זו. Balanoposthitis אצל גברים, על פי ICD-10 (סיווג בינלאומי של מחלות) היא מחלה כפולה, שכן היא כרוכה בתהליך דלקתי הן בראש והן על העלה הפנימי של העורלה.

מחלת פיירוני היא פתולוגיה האופיינית רק לחצי הגברי של האנושות. המחלה מאופיינת בהופעת כאב בזמן זקפה, המתרחש על רקע שינויים סיביים בקרום החלבון. המחלה נדירה, והיא שכיחה יותר אצל גברים בגילאי ארבעים עד שישים.

Varicocele הוא שינוי בוורידים באזור חבל הזרע, הנוצר כתוצאה מחשיפה לדליות ומתקדם בשילוב עם הפרה של יציאת הדם הוורידי מהאשך. וריקוצלה, שתסמיניה מתבטאים בצורת כאב מתפרץ ומשיכת, כבדות ואי נוחות הממוקמים בשק האשכים, כמו גם התרחבות ורידית גלויה, מתרחשת לרוב עקב דלקת וקרע אליהם נחשפים כלי דליות, המלווה ב דימום בשק האשכים.

Vesiculitis הוא נגע דלקתי המתרחש בשלפוחית הזרע. Vesiculitis, אשר תסמיניה מוחלקים ברובם, אין ביטויים חריפים, מה שמוביל לטיפול מאוחר בחולים לצורך מתן טיפול רפואי מתאים, וגם קובע כמה קשיים הרלוונטיים בתהליך האבחון.

HIV בגברים היא מחלה ויראלית מסוכנת, שכיום אין דרך לרפא אותה לחלוטין. יש לו מספר דרכי זיהום. הם משפיעים בעיקר על גברים בגיל הפוריות. תיתכן העברה מאם לעובר. במקרה זה, תסמיני המחלה יבואו לידי ביטוי בילדות.

טפטפת האשך (הידרוצלה) היא מחלה, כתוצאה ממנה מצטברים נוזלים באשך. תהליך פתולוגי זה מוביל לעלייה משמעותית בגודל הפין הגברי. נטפת אשך יכולה להתרחש לא רק אצל מבוגרים מהמין החזק, אלא גם אצל תינוקות.

דלקת בערמונית היא מחלה האופיינית רק לגברים ומאופיינת במהלך התהליך הדלקתי בבלוטת הערמונית. המחלה מופיעה בין הגילאים עשרים לחמישים, אך קבוצת הסיכון העיקרית היא גברים מעל שלושים.

טחורים אצל גברים היא מחלה מאובחנת לעיתים קרובות הגורמת למספר רב של צרות פסיכולוגיות ופיזיות, כמו גם מפחיתה מאוד את איכות החיים. אצל נציגי המין החזק, מחלה זו מתרחשת פעמים רבות יותר מאשר אצל נשים. המחלה היא הרחבה של הוורידים של המקלעות של כלי פי הטבעת. זה מאופיין באובדן שלהם ודימום, כמו גם התרחשות של תהליך דלקתי.

גינקומסטיה אצל גברים היא הגדלה פתולוגית של בלוטות החלב, המתפתחת כתוצאה מצמיחת רקמת בלוטות או שומן. ניתן לראות היווצרות פתולוגית כזו הן על שד אחד והן על שניהם. קוטר בלוטת החלב יכול להגיע עד 10 סנטימטרים.

בלוטת הערמונית אחראית על ייצור החלק הנוזלי בנוזל הזרע וכן מסייעת לפליטת נוזל זה בזמן שפיכה. היפרפלזיה של בלוטת הערמונית היא היווצרות שפירה שנוצרת מהאפיתל הבלוטי של הערמונית. חלקו הפנימי גדל בגודל, שיכול לגדול מגודל של ערמון לגודל של תפוז.

היפוספדיאס היא מחלה בעלת אופי מולד, המאופיינת בהפרה של המבנה של איבר המין הגברי. מחלה זו מובילה לעובדה שהצורה הטבעית של הפין אצל גברים מופרעת, וכתוצאה מכך, תהליך מתן השתן. בנוסף, הפתולוגיה מעניקה למטופל אי נוחות פסיכולוגית ומובילה לפגיעה בתפקוד המיני.

זיבה אצל גברים (סינ. זיהום גונוקוקלי, שבר, זיבה) היא תהליך זיהומי ודלקתי המשפיע על איברי מערכת גניטורינארית. מתרחשת השפעת הקרום הרירי, מה שגורם לתסמינים אופייניים. טיפול עצמי במקרה זה הוא בלתי אפשרי, שכן זה יכול להוביל לתוצאות חמורות, במיוחד אי פוריות.

זיהומים מיניים אצל גבריםלהתפתח בעיקר כתוצאה מקיום יחסי מין לא מוגנים עקב חדירת וירוסים וחיידקים לגוף. עם חסינות טובה של הגוף, רוב המחלות הללו נוטות להיות מהלך סמוי והן מתגלות במהלך ההקרנה או כבר כאשר היא פוגעת באיברים אחרים, מובילה לדלקת של לוקליזציות שונות (לדוגמה, דלקת השופכה, הערמונית, דלקת שלפוחית השתן, דלקת שלפוחית השתן, אורכיטיס , אפידדימיטיס וכו') או, למרבה הצער, שפיכה מוקדמת, ירידה בתפקוד הזיקפה, עד אין אונות ובמקרים מסוימים, אי פוריות.
זיהומים נפוצים המועברים במגע מיני אצל גברים
בסך הכל, ישנם כמה עשרות זיהומים באברי המין, הנפוצים שבהם הם:
- עגבת (פתוגן - Treponema Palidum)
- כלמידיה (פתוגן - Chlamydia trachomatis)
- זיבה או זיבה (גורם סיבתי - Neisseria gonorrea)
- הרפס גניטלי (גורם סיבתי - וירוס הרפס סימפלקס סוג 1/2)
- טריכומוניאזיס (פתוגן - Trichomonas vaginalis)
- וירוס הפפילומה האנושי (גורם סיבתי - HPV (HPV))
- gardnerelosis (פתוגן - Gardnerella vaginalis)
- mycoplasmosis (פתוגן - Mycoplasma genitalum / hominis)
- Cytomegalovirus (פתוגן - Cytomegalovirus) ואחרים.
כל המחלות הללו מהוות איום רציני לא רק על הגוף הגברי, אלא גם על הגוף של בן זוגו. על רקע תהליך דלקתי ארוך טווח, נפגעים תאי איברים בריאים שמהם צומחים תאים חדשים, אך כבר לא טיפוסיים, שהיא תחילתה של מחלה סרטנית.
נתיבי שידור
הדרך העיקרית להעברת מחלות מין היא כל סוג של מגע מיני. ככל שגבר מחליף בת זוג מינית בתדירות גבוהה יותר, כך הסיכון לזיהום גבוה יותר. במקרה זה, אתה יכול להידבק במספר זיהומים בבת אחת. לעיתים ניתן לקבל מחלות של אזור איברי המין גם באמצעות מגע ביתי עם אדם נגוע. לכן, גם ילדים שישנים, למשל, באותה מיטה עם הורים נגועים, עלולים להידבק. זיהום מתרחש גם כאשר משתמשים במוצרי היגיינה נפוצים.
זיהום של איברי המין אפשרי בעת ביקור בבריכות ציבוריות, סאונות ואמבטיות. ככלל, במקרה זה, גברים עם מערכת חיסונית מוחלשת וקשישים נמצאים בסיכון הגבוה ביותר.
תסמינים כלליים
כפי שכבר ציינו, רבים מהזיהומים המיניים אינם מתאפיינים בביטויים קליניים בולטים כלשהם עד שהפגיעה בגוף הופכת משמעותית מאוד. ככלל, גבר שחלה במחלת מין עשוי להבחין בתסמינים הבאים:
- אי נוחות קלה או אי נוחות מדי פעם במפשעה
- אי נוחות באזור הערווה או בבטן התחתונה
- אי נוחות או אי נוחות בפרינאום
- התכווצויות וכאבים בעת מתן שתן
- דחף שקרי או תכוף להשתין
- צריך להשתין בלילה
- גירוד באזור איברי המין
- הופעת פריחות או אדמומיות של העטרה הפין והעורלה
- הפרשות מהשופכה
- אי נוחות או כאב במהלך קיום יחסי מין
- שפיכה מוקדמת
- ירידה בתפקוד המיני
- הופעת החינוך בעור איברי המין
אחד התסמינים האופייניים לכל הזיהומים הסמויים - כאב, אי נוחות, אדמומיות או הפרשות בהתחלה יכול ויחלוף מעצמו ללא כל עזרה הודות למערכת החיסון. אבל אם הם מופיעים שוב ונמשכים יותר מ-5 ימים, זו כבר קריאה לעזרה מהגוף.
אם מתפתחים מספר זיהומים המועברים במגע מיני בו-זמנית בגוף, או זיהומים חוזרים (עקב הדבקה חוזרת במגעים מיניים תכופים ומספר רב של פרטנרים מיניים) ואין טיפול מקיף הולם, המחלה הופכת לרוב לכרונית.
חשוב לזכור שאין חסינות למחלות מין וכל אחד מאיתנו יכול להידבק. ואם כבר היה מגע לא מוגן ויש ספקות או חשדות אז אנחנו ממליצים לפנות לרופא.
זיהומים מיניים בגברים ובעיות בהתעברות
כפי שהוזכר לעיל, זיהומים מיניים עלולים להוביל לבעיות בהרות או לעקרות. העניין הוא שלמיקרואורגניזמים פתוגניים הקיימים בגוף של גבר, קודם כל, יש השפעה שלילית על איכות הזרע, מה שגורם לפגיעה בתנועתיות הזרע. בנוסף, התכונות המורפולוגיות של הזרע משתנות גם הן בצורה שלילית.
כמה זיהומים באיברי המין עם מהלך ארוך עלולים להוביל לפגיעה בפטנטיות של צינור הזרע, מה שגם מונע התעברות תקינה. אי פוריות יכולה להתפתח גם כתוצאה מסיבוכים של מחלות מין, כמו אורכיאפידימיטיס, פרוסטטיטיס, נוכחות לויקוציטים בזרע וכו'.
אסור לשכוח שבהיותו נגוע, גבר יכול להדביק את בת זוגו. מחלה דלקתית באגן מסוכנת לנשים בדיוק כמו לגברים, וגורמת לסיבוכים חמורים ולעקרות.
אבחון וטיפול במרפאתנו
מומחים מנוסים במרפאתנו יערכו תוכנית בדיקה מוסמכת לאיתור זיהומים המועברים במגע מיני, וכן ירשמו את הטיפול הדרוש.
כדי להבהיר את האבחנה, אנו משתמשים בשיטות יעילות לאבחון מעבדה:
- אבחון PCR
- אבחון DNA
- בדיקת אימונוסורבנט מקושרת
- תרבות חיידקים.
הטיפול מורכב ונבחר באופן פרטני תוך התחשבות במצב המטופל, תוצאות בדיקות המעבדה שהתקבלו ונתוני האולטרסאונד וכן אורח חייו של המטופל.
אם לגבר יש סיבוכים בצורה של דלקת שלפוחית או ערמונית, בנוסף לטיפול אנטיביוטי, לאחר ביטול התהליך הדלקתי, הרופא עשוי לרשום קורס של עיסוי ערמונית. חודשיים לאחר סיום מהלך הטיפול, יש צורך לעבור בדיקה שנייה כדי לוודא שהמחלה נעלמה.
כדאי לזכור שאתה עצמך יכול להפחית משמעותית את הסיכון להידבקות בזיהומים מיניים על ידי הקפדה על היגיינה אינטימית, הימנעות ממין מזדמן ותרגול מין בטוח. אם אכן מתרחש זיהום, אין לטפל בעצמי או להתעלם מהתסמינים. עדיף להתייעץ מיד עם אורולוג.
