Choroby zapalne męskich narządów płciowych są szczególnie niebezpieczne ze względu na ich powikłania. Dlatego w tym przypadku bardzo ważne jest, aby rozpocząć leczenie w odpowiednim czasie.
1. Pęcherz; 2. Pierś; 3. Prostata; 4. Cewka moczowa
Zapalenie cewki moczowej
Zapalenie cewki moczowej- jest to zapalenie cewki moczowej (cewki moczowej), spowodowane uszkodzeniem jej ściany przez różnego rodzaju bakterie i wirusy.
Zapalenie cewki moczowej zawsze występuje na tle zmniejszenia aktywności czynników ochronnych. W życiu codziennym cewka moczowa, podobnie jak wszystkie nasze układy i narządy, nieustannie styka się z czynnikami zakaźnymi; drobnoustroje dostają się do niego ze skóry, z jelit, przez krew, a także podczas stosunku płciowego. Na razie radzi sobie z nimi układ odpornościowy, ale gdy tylko mechanizmy obronne zawiodą, pojawia się stan zapalny.
Rodzaje zapalenia cewki moczowej
Specyficzne zapalenie cewki moczowej wywołane przez patogeny chorób przenoszonych drogą płciową (treponoma, gonokoki, chlamydie, rzęsistki, mykoplazmy, ureaplasma, rzadziej - gardnerella, a także różne wirusy). Zwykle rozwija się po niezabezpieczonym kontakcie seksualnym z zakażonym partnerem.
Niespecyficzne zapalenie cewki moczowej spowodowane przez warunkowo patogenną mikroflorę (paciorkowce, gronkowce, E. coli, grzyby). Do zakażenia dochodzi również w wyniku stosunku płciowego, najczęściej podczas seksu analnego bez zabezpieczenia lub podczas klasycznego seksu waginalnego z partnerką cierpiącą na dysbakteriozę pochwy. Początkowo mężczyzna rozwija balanoposthitis, a następnie zapalenie cewki moczowej.
Czynniki ryzyka
- Hipotermia (zarówno jednorazowa, jak i trwała)
- uraz prącia
- Choroba kamicy moczowej
- Ciężka aktywność fizyczna
- Nieregularne życie seksualne
- przewlekłe choroby zapalne
- Problemy z trawieniem (zaparcia i biegunki)
- Powikłania po operacji
Objawy zapalenia cewki moczowej
Główne objawy zapalenia cewki moczowej to ból, kłucie, pieczenie, swędzenie i dyskomfort podczas oddawania moczu. Dyskomfort w tym przypadku może wystąpić zarówno w okolicy głowy, jak iw cewce moczowej lub kroczu, ale jest koniecznie związany z oddawaniem moczu.
Innym ważnym objawem choroby jest patologiczne wydzielanie z cewki moczowej. Zwykle wydalany jest z niej mocz, nasienie i lubrykacja (z podnieceniem seksualnym). Krwawienie z cewki moczowej występuje, gdy jest zraniona. Najczęściej dzieje się tak podczas wydalania kamienia lub piasku z nerki, a także z powodu postępu zaawansowanego erozyjnego (wrzodziejącego) zapalenia cewki moczowej. U mężczyzn w wyniku długotrwałej abstynencji seksualnej podczas wypróżniania lub podniecenia seksualnego może dojść do samoistnego uwolnienia wydzieliny gruczołu krokowego.
Ostre i przewlekłe zapalenie cewki moczowej
W zależności od charakteru przebiegu wyróżnia się ostre i przewlekłe (okresy zaostrzeń przeplatają się z okresami remisji) postaci choroby. Jednak z każdym kolejnym zaostrzeniem choroba nieuchronnie postępuje, proces zapalny wpływa na coraz większy obszar błony śluzowej cewki moczowej. I prędzej czy później zaczynają się komplikacje.
Dopplerografia to badanie ultrasonograficzne, które pozwala ocenić przepływ krwi w różnych narządach.
Komplikacje
Przewlekłe zapalenie cewki moczowej jest niebezpieczne, ponieważ stan zapalny stopniowo obejmuje gruczoł krokowy (zapalenie gruczołu krokowego), pęcherz moczowy (zapalenie pęcherza moczowego), a nawet mosznę (zapalenie jądra, zapalenie najądrza). A od czasu do czasu, przy braku odpowiedniego leczenia, może wystąpić najgroźniejsze powikłanie - zwężenie cewki moczowej, w którym wymagana jest już interwencja chirurgiczna.
Osobno warto rozważyć inną komplikację - zapalenie okrężnicy, czyli zapalenie guzka nasiennego. Zapalenie guzka nasiennego prowadzi do pojawienia się nowych objawów zapalenia cewki moczowej: bóle stają się piekące, kłujące lub strzelające, promieniują do krocza, moszny, ud i podbrzusza. Stosunek płciowy staje się prawdziwą próbą, a ze względu na ból czas jego trwania ulega znacznemu skróceniu.
Diagnostyka
Najważniejsze jest, aby na czas ustalić prawdziwą pierwotną przyczynę zapalenia cewki moczowej. Aby to zrobić, obowiązkowe jest zdanie testów na obecność utajonych infekcji, a także patogenów oportunistycznych. Następnie oceniany jest stan prostaty (USG przezodbytnicze - TRUS, mikroskopia wydzieliny), pęcherza moczowego (USG, badanie moczu) i oczywiście narządów moszny (USG z Dopplerem).
Leczenie
Przy podobieństwie objawów swoistego i nieswoistego zapalenia cewki moczowej istnieje różnica w podejściu do leczenia obu postaci tej choroby: wszak w przypadku wykrycia zakażenia płciowego konieczne jest zbadanie i leczenie obojga partnerów na o tym samym czasie. W leczeniu niespecyficznego zapalenia cewki moczowej zaleca się specjalną dietę, płukanie cewki moczowej środkami antyseptycznymi i przeciwbakteryjnymi oraz przyjmowanie antybiotyków. Podobnie leczy się specyficzne zapalenie cewki moczowej, ale oprócz leczenia podstawowego przepisuje się również immunomodulatory.
Zapalenie opuszki balanoposth
Zapalenie opuszki balanoposth Nazywa się połączenie zapalenia żołędzi prącia (balanitis) i napletka (postitis). Jest to najczęstsza choroba zapalna narządów płciowych u nieobrzezanych mężczyzn.
Zwykle grzyby z rodzaju Candida działają jako czynnik zakaźny, ale bakterie mogą również wywoływać chorobę - gronkowce, E. coli, paciorkowce, enterokoki i inne.
Najczęstsze drogi zakażenia to:
- Stosunek płciowy bez zabezpieczenia z partnerem, który ma dysbakteriozę pochwy: chorobotwórcze bakterie kobiety powodują zapalenie żołędzi prącia u mężczyzn.
- Seks oralny z partnerem cierpiącym na choroby zapalne jamy ustnej.
- Seks analny bez prezerwatywy.
Czynniki ryzyka
- Brak właściwej higieny narządów płciowych
- Zmniejszona odporność
Objawy
Choroba zaczyna się od dyskomfortu w okolicy żołędzi prącia, który dalej się nasila: pojawia się swędzenie, pieczenie i ból. Czułość głowy gwałtownie wzrasta, co nieuchronnie wpływa na doznania podczas stosunku. Ponieważ zwiększona wrażliwość głowy pociąga za sobą przyspieszenie wytrysku, czas jego trwania nieuchronnie maleje. Następnie pojawia się zaczerwienienie głowy i napletka, suchość, jaskrawoczerwone kropki, pęknięcia, a nawet małe rany na powierzchni skóry głowy, a skóra staje się sucha i wygląda jak pergamin. Temu wszystkiemu towarzyszy nieprzyjemny zapach. Sam penis wygląda na spuchnięty z powodu spuchniętego napletka.
Komplikacje
Potężnym powikłaniem zapalenia balanoposthitis jest stulejka - stan patologiczny, w którym żołądź prącia otwiera się z trudem lub wcale. W przewlekłym 6alanoposthitis, któremu towarzyszy stulejka, możliwy jest rozwój raka prącia.
Leczenie i profilaktyka
Ponieważ ta choroba zapalna jest najczęściej związana z naruszeniem mikroflory pochwy u kobiet, konieczne jest jej zbadanie przez ginekologa: wykonanie analizy zwanej „badaniem mikrobiocenozy pochwy”. W przeciwnym razie regularne badania profilaktyczne u urologa i przestrzeganie zasad higieny uchronią mężczyznę przed problemami z zapaleniem napletka i żołędzi prącia.
Należy przynajmniej raz dziennie, przesuwając napletek, dokładnie umyć główkę prącia ciepłą wodą, najlepiej z mydłem. Jeśli pojawią się objawy stanu zapalnego, należy zastosować roztwory antyseptyczne (miramistyna lub chlorheksydyna). Konieczne jest przetwarzanie penisa kilka razy dziennie, po zabiegach higienicznych, przez 1 tydzień. W żadnym wypadku nie należy stosować nadmanganianu potasu, jodu i alkoholu, ponieważ substancje te tylko zwiększają podrażnienie.
Jeśli długotrwałe stosowanie środków antyseptycznych nie przynosi pożądanego efektu, oznacza to, że odporność skóry i błony śluzowej prącia jest znacznie zmniejszona. W takim przypadku wystarczy zwrócić się o pomoc do specjalisty.
 Zapalenie najądrza to zapalenie najądrza. Najczęściej zapalenie najądrza nie jest niezależną chorobą, ale powikłaniem różnych chorób zakaźnych. Czasami jest to powikłanie powszechnej choroby zakaźnej (grypa, zapalenie płuc, zapalenie migdałków), ale najczęściej występuje przy przewlekłych chorobach zapalnych narządów moczowo-płciowych, które są spowodowane przez choroby przenoszone drogą płciową: zapalenie cewki moczowej, zapalenie gruczołu krokowego lub zapalenie pęcherzyków - zapalenie pęcherzyków nasiennych. Ponadto urazy moszny, krocza, miednicy małej, a także przekrwienie w okolicy miednicy przyczyniają się do pojawienia się zapalenia najądrza.
Zapalenie najądrza to zapalenie najądrza. Najczęściej zapalenie najądrza nie jest niezależną chorobą, ale powikłaniem różnych chorób zakaźnych. Czasami jest to powikłanie powszechnej choroby zakaźnej (grypa, zapalenie płuc, zapalenie migdałków), ale najczęściej występuje przy przewlekłych chorobach zapalnych narządów moczowo-płciowych, które są spowodowane przez choroby przenoszone drogą płciową: zapalenie cewki moczowej, zapalenie gruczołu krokowego lub zapalenie pęcherzyków - zapalenie pęcherzyków nasiennych. Ponadto urazy moszny, krocza, miednicy małej, a także przekrwienie w okolicy miednicy przyczyniają się do pojawienia się zapalenia najądrza.
Szczególnym przypadkiem jest wystąpienie zapalenia najądrza w wyniku sterylizacji - operacji chirurgicznej polegającej na podwiązaniu lub usunięciu nasieniowodu. W tym przypadku plemniki powstałe w jądrach nie mają czasu na rozpuszczenie, gromadzenie się w przydatkach i wywoływanie stanu zapalnego.
Choroba ta może być zarówno ostra, jak i przewlekła, chociaż przewlekła postać zapalenia najądrzy występuje stosunkowo rzadko.
Objawy
Początek choroby jest ostry: moszna powiększa się, w jednej z jej połówek pojawia się ostry ból, nasilający się podczas chodzenia. Stopniowo ból promieniuje do pachwiny, krocza, a czasem nawet do odcinka krzyżowego i lędźwiowego kręgosłupa. Dotknięta strona moszny powiększa się, jej skóra staje się czerwona, traci fałdowanie z powodu obrzęku. W tym samym czasie temperatura ciała pacjenta wzrasta do 38-39 C, pojawiają się ogólne objawy choroby zapalnej: osłabienie, ból głowy, utrata apetytu. Najądrza wzrasta, staje się gęsty, ostro bolesny po dotknięciu.
Komplikacje
Nieleczony, po kilku dniach proces zapalny w najądrzu może doprowadzić do ropienia samego jądra. Jednocześnie stan pacjenta gwałtownie się pogarsza: ma gorączkę, skóra moszny staje się błyszcząca, po dotknięciu pojawia się obrzęk i ostry ból.
Innym powikłaniem zapalenia najądrza jest przejście stanu zapalnego do jądra i rozwój ostrego zapalenia jąder. Przy długim przebiegu taki proces zapalny prowadzi do pojawienia się tkanki łącznej, aw rezultacie do wystąpienia niedrożności najądrza dla plemników.
Leczenie
Leczenie łagodnych postaci zapalenia najądrzy jest możliwe w domu. Hospitalizacja odbywa się tylko z groźbą powikłań.
Pacjent musi przestrzegać ścisłego leżenia w łóżku. Aby zapewnić unieruchomienie moszny, umieszcza się ją na stałe w podwyższonej pozycji (przy pomocy złożonego ręcznika lub poprzez założenie specjalnego bandaża podtrzymującego - szelki lub majtek). Przez cały okres kuracji należy przestrzegać diety polegającej na całkowitym wyeliminowaniu spożywania potraw pikantnych i smażonych oraz wszelkich napojów alkoholowych. Należy pić dużo wody, wskazane jest stosowanie napojów owocowych i herbat z dodatkiem roślin leczniczych.
Nazwa tej choroby nie ma nic wspólnego z epidemiami i pochodzi od łacińskiego słowa epidimis, co w tłumaczeniu oznacza „epidium”.
W ostrym najądrzu wskazane jest miejscowe zastosowanie zimna: okład zimny na mosznę lub jednostkę (czas trwania zabiegu 1-2 godziny, przerwa min. 30 minut).
Aby osiągnąć stabilny pozytywny efekt, konieczne jest leczenie choroby podstawowej, której powikłaniem było zapalenie najądrzy. Przepisywane są antybiotyki, leki przeciwzapalne i wchłanialne, enzymy, witaminy. Gdy ostry proces zapalny w najądrzu ustępuje, stosuje się zabiegi termiczne na mosznę, fizjoterapię.
Wraz z rozwojem ropienia najądrza wykonuje się operację otwarcia i osuszenia ropnia, w ciężkich przypadkach najądrza (usunięcie najądrza).
Przewlekłe zapalenie najądrzy
Przewlekłe zapalenie najądrzy zwykle rozwija się wraz ze specyficznymi chorobami zapalnymi (kiła, gruźlica) lub po chirurgicznej sterylizacji mężczyzny. Charakterystyczne objawy: uporczywy lub przerywany ból jądra, szczególnie podczas chodzenia; regularny wzrost temperatury ciała do 37 ° C; najądrze staje się twarde i bolesne w dotyku.
Przewlekłe zapalenie najądrzy jest najczęściej obustronne. W takim przypadku istnieje duże prawdopodobieństwo obustronnego obliteracji najądrzy (niedrożności nasieniowodów), co często prowadzi do bezpłodności.
Leczenie przewlekłego zapalenia najądrzy jest dłuższe, a nacisk kładzie się na leczenie miejscowe, fizjoterapię. Jeśli leczenie zachowawcze nie daje pozytywnych rezultatów i pojawiają się powikłania, należy zastosować najądrza.
Zapobieganie
Zapobieganie zapaleniu najądrzy polega na terminowym leczeniu przewlekłych chorób zapalnych narządów moczowo-płciowych, przede wszystkim przewlekłego zapalenia cewki moczowej i zapalenia gruczołu krokowego.
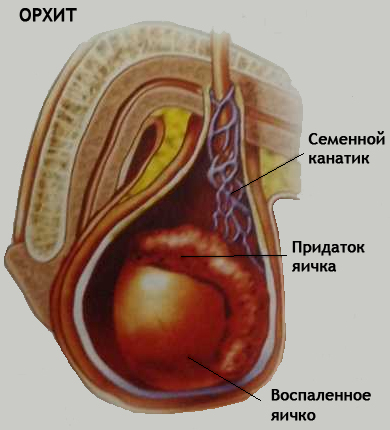 zwane zapaleniem jąder. Z reguły zapalenie jąder nie jest niezależną chorobą, ale powikłaniem różnych chorób zakaźnych: świnki, grypy, szkarlatyny, ospy wietrznej, zapalenia płuc. Ale najczęściej zapalenie jąder rozwija się na tle chorób zapalnych spowodowanych utajonymi infekcjami (zapalenie cewki moczowej, zapalenie gruczołu krokowego, zapalenie pęcherzyków lub zapalenie najądrzy). W takim przypadku urazy jąder mogą również służyć jako poważny czynnik prowokujący.
zwane zapaleniem jąder. Z reguły zapalenie jąder nie jest niezależną chorobą, ale powikłaniem różnych chorób zakaźnych: świnki, grypy, szkarlatyny, ospy wietrznej, zapalenia płuc. Ale najczęściej zapalenie jąder rozwija się na tle chorób zapalnych spowodowanych utajonymi infekcjami (zapalenie cewki moczowej, zapalenie gruczołu krokowego, zapalenie pęcherzyków lub zapalenie najądrzy). W takim przypadku urazy jąder mogą również służyć jako poważny czynnik prowokujący.
Choroba w swoim przebiegu może być ostra i przewlekła.
Ostre zapalenie jąder
Ostre zapalenie jąder zaczyna się od pojawienia się oligonukleotydu w jądrze, który oddaje krocze lub kość krzyżową do pachwiny. Moszna po dotkniętej stronie zwiększa się o 2 razy lub więcej. Jej skóra staje się gładka, gorąca w dotyku i zaczerwieniona. Zapalone jądro również powiększa się i staje się bardzo bolesne w dotyku.
Głównym powikłaniem ostrego zapalenia jąder jest możliwe ropienie jądra, aw rezultacie rozwój niepłodności. Dlatego, jeśli istnieje choćby najmniejsze prawdopodobieństwo ropienia, pacjent musi być hospitalizowany.
Ostre zapalenie jąder często ustępuje samoistnie po leczeniu choroby podstawowej. Wymaga to jednak noszenia podwiązki lub majtek utrzymujących mosznę w ustalonej pozycji, a także miejscowego stosowania zimna. Po wyeliminowaniu ostrego procesu zapalnego przeprowadza się fizjoterapię.
Być może poważniejszym powikłaniem ostrego zapalenia jąder jest rozwój ropnia (ropne zapalenie). W takim przypadku konieczna jest hospitalizacja: w szpitalu jądro jest otwierane i osuszane. Bardzo rzadko, w najcięższych przypadkach, przy całkowitym stopieniu tkanki jądra z ropą, wykonuje się jednostronną orchiektomię - usunięcie jądra. W przypadku jakiegokolwiek urazu moszny należy skonsultować się z urologiem.
przewlekłe zapalenie jąder
Przewlekłe zapalenie jąder może rozwinąć się jako powikłanie przewlekłych chorób zapalnych układu moczowo-płciowego (zapalenie gruczołu krokowego, zapalenie cewki moczowej, zapalenie pęcherzyków) lub wystąpić przy niewłaściwym lub niewystarczającym leczeniu ostrego zapalenia jąder. Jedynym objawem w tym przypadku jest bolesność jądra po dotknięciu. Podczas zaostrzenia choroby podczas chodzenia pojawia się ból w jądrze.
Przewlekłe zapalenie jądra prowadzi do zmniejszenia funkcji wydzielniczej jądra i może powodować bezpłodność znacznie częściej niż ostre zapalenie jądra. Jego leczenie jest dość długie i pracochłonne, odbywa się tylko pod nadzorem specjalisty. W takim przypadku leczenie choroby podstawowej powinno stać się obowiązkowym elementem terapii. Przyjmowanie kursu leków przeciwbakteryjnych jest aktywnie łączone z procedurami fizjoterapeutycznymi. Jeśli przez długi czas nie można osiągnąć namacalnego efektu, wykonuje się jednostronną orchiektomię.
Zapobieganie
Zapobieganie zapaleniu jąder to terminowe leczenie ostrych i przewlekłych chorób zapalnych układu moczowo-płciowego.
Zapalenie gruczołu krokowego jest chorobą charakteryzującą się występowaniem pewnych dolegliwości i objawów stanu zapalnego w badaniach laboratoryjnych wydzielania gruczołu krokowego. Wśród czynników wywołujących zapalenie gruczołu krokowego prym wiodą bakterie z rodzaju Escherichia coli. Powodują tę chorobę znacznie częściej niż czynniki sprawcze chorób przenoszonych drogą płciową.
Czynniki ryzyka
- Przewlekła hipotermia organizmu
- Opóźnione opróżnianie pęcherza
- Dysrytmia (nieregularność) aktywności seksualnej
- hipodynamia (siedzący tryb życia)
- Współistniejące choroby układu moczowo-płciowego
- Złe nawyki (palenie, alkoholizm)
 Objawy
Objawy
Wśród wielu różnych objawów wyróżnia się przede wszystkim objawy ogólne: zwiększona drażliwość, letarg, zmęczenie, utrata apetytu, niepokój, znaczny spadek zdolności do pracy. Konieczne są również specyficzne objawy: zaburzenia oddawania moczu, częste oddawanie moczu, ból podczas oddawania moczu oraz ciągłe bóle krocza, okolicy pachwinowej, moszny, żołędzi prącia.Niestety, ból w okolicy narządów płciowych jest nieuniknionym towarzyszem zapalenia gruczołu krokowego.
Ale pacjentom szczególnie trudno jest znosić dysfunkcje seksualne, które zawsze występują w tej chorobie, ponieważ są one wynikiem zjawisk zapalnych i zastoinowych w gruczole krokowym i narządach miednicy. Najpierw pojawia się przedwczesny wytrysk, następnie składnik erekcji słabnie, ostrość orgazmu podczas stosunku zostaje gwałtownie wymazana, po czym libido słabnie. W wyniku niepowodzeń u mężczyzny może rozwinąć się lęk przed intymnością seksualną, zwątpienie w siebie. A to z kolei prowadzi do zwiększonej drażliwości i pojawienia się nerwic.
Ostre i przewlekłe zapalenie gruczołu krokowego
Istnieją ostre i przewlekłe bakteryjne zapalenie gruczołu krokowego. W ostrym zapaleniu gruczołu krokowego z reguły oprócz wyżej wymienionych objawów wzrasta temperatura ciała, a podczas wypróżnień pojawia się ból w odbytnicy. W stadium ropnego zapalenia możliwe jest samoistne otwarcie ropnia i wypływ ropy z cewki moczowej lub odbytnicy.
Ostre zapalenie gruczołu krokowego zwykle nie wymaga hospitalizacji i jest skutecznie leczone antybiotykami, ale w niektórych przypadkach konieczna jest operacja. Przedwczesna wizyta u lekarza może prowadzić do poważnych konsekwencji: rozprzestrzenienia się infekcji na otaczające narządy i tkanki, wystąpienia posocznicy (zatrucia krwi), przejścia choroby do postaci przewlekłej, co może spowodować znaczną dysfunkcję narządów płciowych - impotencja i niepłodność.
Przewlekłe zapalenie gruczołu krokowego to choroba charakteryzująca się długim przebiegiem i ciągłymi nawrotami. Jej poważnym następstwem jest tworzenie się blizny i tkanki łącznej w gruczole krokowym, co prowadzi do marszczenia się narządu, aw efekcie do upośledzenia oddawania moczu, pogorszenia stanu pęcherza moczowego, nerek i moczowodów. A na starość z reguły dodaje się do tego przerost prostaty.
Leczenie przewlekłego zapalenia gruczołu krokowego
Osiągnięcie pełnego wyleczenia z przewlekłego zapalenia gruczołu krokowego jest niezwykle trudne. Rokowanie zależy od takich czynników, jak czas trwania choroby oraz stopień zmian anatomicznych i czynnościowych w gruczole krokowym. Dlatego niezwykle ważne jest, aby skonsultować się z lekarzem w odpowiednim czasie i dokładnie przestrzegać wszystkich jego zaleceń.
Leczenie przewlekłego zapalenia gruczołu krokowego powinno być złożone i przepisywane indywidualnie, w zależności od charakterystyki objawów u każdego pacjenta. W tym przypadku stosuje się leki przeciwbakteryjne, witaminy, procedury fizjoterapeutyczne i ćwiczenia fizyczne.
Zapobieganie
Profilaktyka zapalenia gruczołu krokowego to maksymalne wyeliminowanie czynników predysponujących do jego rozwoju. Jest to zapobieganie stagnacji krążenia krwi w narządach miednicy i stagnacji wydzielin w gruczole krokowym, a także terminowe i kompleksowe leczenie procesów zapalnych w sąsiednich narządach.
Przewlekłe zapalenie gruczołu krokowego wykrywane jest u ponad 30% mężczyzn powyżej 30 roku życia.
Ogromne znaczenie ma normalizacja rytmu życia seksualnego. Istnieje średnia fizjologiczna norma zalecanej liczby i czasu trwania stosunku płciowego: dla mężczyzn w wieku od 20 do 45 lat - 2-3 akty tygodniowo ze średnim czasem trwania 3-5 minut po wprowadzeniu penisa do pochwy. Należy zauważyć, że sztuczne zwiększenie liczby aktów seksualnych, bez wystarczającego pragnienia, tylko zaszkodzi mężczyźnie, ponieważ doprowadzi również do zaburzenia krążenia krwi w gruczole krokowym.
Ponadto chcemy zwrócić szczególną uwagę czytelników na niedopuszczalność nadużywania alkoholu, ponieważ na tle spożycia alkoholu gwałtownie pogarsza się odpływ żylny, co powoduje rozwój zastoinowego zapalenia gruczołu krokowego. Ponadto przy systematycznym stosowaniu mocnych napojów poziom męskich hormonów płciowych ulega znacznemu obniżeniu i dochodzi do osłabienia seksualnego.
We współczesnej medycynie pojęcie „zapalenie gruczołu krokowego” jest interpretowane szeroko: obejmuje nie tylko bakteryjne zapalenie gruczołu krokowego, ale także prostatodynię - niezapalny zespół przewlekłego bólu miednicy.

Jak widać z definicji, mówimy wyłącznie o chorobach zakaźnych wywoływanych przez określony patogen - jakiś patogenny mikroorganizm, który atakuje narządy moczowo-płciowe, zarówno mężczyzn, jak i kobiet. Dość obszerna grupa seksu infekcje zawiera listę chorób przenoszonych drogą płciową (STD), które wpływają na te same narządy. Infekcje przenoszone drogą płciową są synonimem chorób przenoszonych drogą płciową.
Jednak istotną różnicą między grupą STD a wszystkimi infekcjami przenoszonymi drogą płciową jest to, że te ostatnie mogą być przenoszone nie tylko drogą płciową, ale także kontaktową i wpływać na inne narządy i układy inne niż układ moczowy (na przykład wątroba, odporność).
Dlatego dość często infekcje seksualne oznaczają tylko grupę chorób przenoszonych drogą płciową, co nie jest do końca prawdą. Lista infekcji seksualnych jest dość szeroka, a czynnik sprawczy choroby może być przenoszony zarówno poprzez kontakt seksualny, jak i kontakt domowy (na przykład nieprzestrzeganie higieny osobistej, zaniedbanie zasad bezpłodności w placówkach medycznych, urazy, itp.).
Dokładne określenie czasu wystąpienia infekcji narządów płciowych jest niemożliwe. Znane są jednak od czasów starożytnych – nawet lekarze z Chin, Rzymu, Grecji, Egiptu czy Indii opisywali różne przejawy tego typu chorób. Afryka jest uważana za miejsce narodzin wielu infekcji przenoszonych drogą płciową, gdzie w naturze występują mikroorganizmy, które są genetycznie i morfologicznie podobne do patogennych patogenów.
Czynniki sprawcze infekcji narządów płciowych - patogenne i warunkowo patogenne
mikroorganizmy
 Czynnikiem sprawczym zakażenia narządów płciowych może być patogenny lub oportunistyczny mikroorganizm. Co to znaczy?
Czynnikiem sprawczym zakażenia narządów płciowych może być patogenny lub oportunistyczny mikroorganizm. Co to znaczy?
Patogenny mikroorganizm nigdy normalnie nie występuje w składzie mikroflory jednego lub drugiego narządu ludzkiego, a kiedy dostanie się do organizmu, powoduje rozwój procesu zakaźno-zapalnego o cechach charakterystycznych dla tego patogenu. Główne drobnoustroje chorobotwórcze powodujące rozwój infekcji narządów płciowych to:
- Blady treponema (Treponema pallidum) - czynnik sprawczy kiły;
- Neisseria gonorrhoea (Neisseria gonorrhoeae) - czynnik sprawczy rzeżączki;
- Trichomonas (Trichomonas vaginalis) - czynnik sprawczy rzęsistkowicy (rzęsistkowica);
- Chlamydia (Chlamydia trachomatis) - czynnik sprawczy chlamydii;
- Wirus opryszczki (ludzki herpeswirus);
- Wirus brodawczaka ludzkiego (HPV - Human Papillomavirus) - czynnik sprawczy brodawczaków, brodawek, erozji szyjki macicy.
Czynnik sprawczy wpływa na różne narządy układu rozrodczego u kobiet i mężczyzn, zawsze powodując proces zapalny. Należy pamiętać, że infekcja płciowa charakteryzuje się tym, że pewien patogen (mikroorganizm chorobotwórczy) atakuje błonę śluzową różnych narządów układu rozrodczego, powodując stan zapalny tego ostatniego. Ten proces zapalny może przebiegać w różny sposób, w zależności od stanu układu odpornościowego, obecności innych infekcji itp. Aby nie pisać diagnozy, na przykład „rzeżączkowe zapalenie cewki moczowej”, „rzeżączkowe zapalenie pochwy” lub „rzeżączkowe zapalenie przydatków”, lekarze postanowili nazwać tę chorobę po prostu rzeżączką, określając dotknięty narząd (na przykład rzeżączkę, zapalenie cewki moczowej itp.) . To samo robią w przypadku innych infekcji przenoszonych drogą płciową - to znaczy wskazują nazwę choroby jako główne rozpoznanie i określają, który narząd jest dotknięty.
Należy pamiętać, że infekcje seksualne mogą dotyczyć jednocześnie kilku narządów układu moczowego. Lub najpierw rozwija się uszkodzenie jednego narządu, a następnie inne są zaangażowane. W tym przypadku mówimy o uogólnieniu procesu patologicznego (powikłaniu), czyli zaangażowaniu innych narządów w reakcję zapalną.
Na podstawie dotkniętych narządów wszystkie infekcje seksualne można podzielić na kobiece i męskie. Tak więc następujące nozologie spowodowane przez czynnik sprawczy infekcji seksualnych można przypisać czysto „męskim” patologiom:
1.
Zapalenie prącia (na przykład zapalenie balanitis, balanoposthitis).
2.
Zapalenie prostaty.
Czysto „kobiece” to następujące choroby wywołane przez patogeny infekcji narządów płciowych:
1.
Zapalenie jajników.
2.
Zapalenie macicy.
3.
Zapalenie jajowodów.
4.
Zapalenie szyjki macicy.
5.
Zapalenie pochwy (zapalenie pochwy).
Zapalenie cewki moczowej (zapalenie cewki moczowej), zapalenie pęcherza moczowego, zapalenie nerek czy moczowodów to choroby uniwersalne, które w przypadku zakażenia drogą płciową równie często dotykają zarówno mężczyzn, jak i kobiety.
Ogniska zapalne zakażenia narządów płciowych mogą lokalizować się w jamie ustnej, pochwie, cewce moczowej, odbycie, odbytnicy czy kroczu, zarówno u mężczyzn, jak iu kobiet. W tej sytuacji lokalizacja ogniska zapalnego zależy od rodzaju kontaktu, który spowodował infekcję. Na przykład seks oralny może prowadzić do rozwoju rzeżączki jamy ustnej, a kontakt analny odpowiednio spowoduje rzeżączkę odbytu lub odbytnicy itp.
Infekcje układu moczowo-płciowego – ogólna charakterystyka
 Termin „infekcje układu moczowo-płciowego” jest często używany jako synonim infekcji narządów płciowych. Jednak eksperci rozróżniają te pojęcia. Pod pojęciem infekcji układu moczowo-płciowego rozumie się choroby zapalne układu moczowego kobiet i mężczyzn wywołane przez czynnik wywołujący zakażenie narządów płciowych. Infekcje układu moczowo-płciowego obejmują zapalenie pęcherza, zapalenie cewki moczowej, odmiedniczkowe zapalenie nerek i szereg innych, rzadszych patologii. We wszystkich przypadkach infekcje układu moczowo-płciowego są spowodowane przez patogenny mikroorganizm, który zaatakował te narządy, tworząc stan zapalny.
Termin „infekcje układu moczowo-płciowego” jest często używany jako synonim infekcji narządów płciowych. Jednak eksperci rozróżniają te pojęcia. Pod pojęciem infekcji układu moczowo-płciowego rozumie się choroby zapalne układu moczowego kobiet i mężczyzn wywołane przez czynnik wywołujący zakażenie narządów płciowych. Infekcje układu moczowo-płciowego obejmują zapalenie pęcherza, zapalenie cewki moczowej, odmiedniczkowe zapalenie nerek i szereg innych, rzadszych patologii. We wszystkich przypadkach infekcje układu moczowo-płciowego są spowodowane przez patogenny mikroorganizm, który zaatakował te narządy, tworząc stan zapalny. Prawie każda infekcja seksualna jest połączona z układem moczowo-płciowym, ponieważ zapalenie cewki moczowej jest jednym z głównych i najczęstszych objawów rozwoju chorób przenoszonych drogą płciową. Zakażenie narządów moczowych patogenami infekcji seksualnych następuje z powodu ich bliskości anatomicznej. Tak więc cewka moczowa (cewka moczowa) znajduje się obok pochwy u kobiet i nasieniowodu u mężczyzn.
Zapalenie cewki moczowej u mężczyzn jest schorzeniem trudniejszym do leczenia niż u kobiet, ponieważ kanał jest znacznie dłuższy. Tak więc długość męskiej cewki moczowej wynosi 12-15 cm, a żeńskiej tylko 4-5 cm W tej sytuacji zapalenie cewki moczowej u kobiet jest łatwiejsze do wyleczenia, ale ryzyko powikłań jest również większe, ponieważ patogen potrzebuje pokonać niewielką odległość, aby przejść do innych narządów. U mężczyzn zapalenie cewki moczowej jest trudniejsze do wyleczenia, ale ryzyko i częstość powikłań jest nieco mniejsze, ponieważ patogen musi pokonać znaczną odległość do innych narządów.
Typowe objawy wszystkich infekcji narządów płciowych
Oczywiście każda infekcja seksualna ma swoje własne cechy, ale wszystkie choroby z tej grupy charakteryzują się szeregiem wspólnych objawów. Tak więc, jeśli masz następujące objawy, możesz podejrzewać infekcję jakąkolwiek infekcją seksualną:- wydzielina z genitaliów inna niż zwykle (na przykład obfita, pienista, o ostrym zapachu, nietypowym kolorze itp.);
- uczucie swędzenia w narządach płciowych i moczowych;
- pieczenie i bolesność narządów płciowych i moczowych;
- mętny mocz, zmiana ilości oddawanego moczu itp.;
- ropa, leukocyty, nabłonek, wałeczki lub erytrocyty w ogólnej analizie moczu;
- uczucie dyskomfortu w dolnej części brzucha (bóle przy rysowaniu, uczucie bólu itp.);
- ból podczas stosunku płciowego;
- powiększone węzły chłonne, zwłaszcza pachwinowe;
- rozwój na skórze różnych zmian - plam, krost, pęcherzyków, owrzodzeń itp.
Sposoby infekcji
Ponieważ czynniki sprawcze infekcji seksualnych nie są przystosowane do życia w warunkach naturalnych, ich przenoszenie z jednej osoby na drugą jest możliwe tylko poprzez bezpośredni kontakt. Do zakażenia najczęściej dochodzi poprzez kontakt seksualny bez zabezpieczenia, od osoby chorej do zdrowej. Do zakażenia dochodzi poprzez każdy rodzaj kontaktu seksualnego – waginalny, oralny lub analny. Należy pamiętać, że używanie różnych urządzeń erotycznych (wibratory itp.) podczas stosunku płciowego z osobą chorą również prowadzi do infekcji.Oprócz drogi przenoszenia drogą płciową patogen może być przenoszony przez bliski kontakt z gospodarstwem domowym lub zanieczyszczone narzędzia. Na przykład wirus brodawczaka lub Trichomonas mogą być przenoszone przez wspólne ręczniki, gąbki i inne artykuły higieniczne. Świerzbowiec lub wszy łonowe zarażają zdrowego człowieka po prostu poprzez codzienny kontakt z pacjentem, przez pościel, klamki itp. Szereg infekcji przenoszonych drogą płciową może zostać przeniesionych z chorej matki lub ojca na dziecko, na przykład podczas porodu.
Osobną grupę dróg przenoszenia infekcji narządów płciowych stanowią niesterylne narzędzia medyczne. W takim przypadku patogen jest przenoszony podczas używania narzędzia, najpierw dla osoby zakażonej, a następnie, bez odpowiedniej obróbki, dla osoby zdrowej. AIDS i zapalenie wątroby mogą być przenoszone przez transfuzję zanieczyszczonej krwi od dawców, która nie przeszła niezbędnych kontroli.
Czy seks oralny może przenosić infekcje przenoszone drogą płciową - wideo
Jakie testy mogą wykryć infekcje przenoszone drogą płciową?
 Obecnie istnieje szeroki wachlarz różnych metod laboratoryjnych, które pozwalają dokładnie określić obecność lub brak infekcji narządów płciowych, a także rodzaj patogenu i jego wrażliwość na lek. Tak więc infekcje narządów płciowych można wykryć za pomocą następujących testów:
Obecnie istnieje szeroki wachlarz różnych metod laboratoryjnych, które pozwalają dokładnie określić obecność lub brak infekcji narządów płciowych, a także rodzaj patogenu i jego wrażliwość na lek. Tak więc infekcje narządów płciowych można wykryć za pomocą następujących testów: - ekspresowy test;
- metoda bakteriologiczna;
- mikroskopia wymazu pobranego z narządów moczowych;
- immunologiczna reakcja fluorescencyjna (RIF);
- test immunoenzymatyczny (ELISA);
- metoda serologiczna;
- reakcja łańcuchowa ligazy;
- reakcja łańcuchowa polimerazy;
- testy prowokacyjne.
Wymaz wydzieliny z narządów moczowo-płciowych można wykonać szybko, ale o jego wiarygodności decydują kwalifikacje asystenta laboratoryjnego i poprawność pobrania materiału biologicznego.
Test immunologiczny enzymatyczny, immunofluorescencyjna reakcja, metoda serologiczna mają dość wysoką czułość, jednak wiarygodność uzyskanych wyników zależy od rodzaju czynnika chorobotwórczego i poziomu laboratorium. Niektóre infekcje można bardzo dokładnie zdiagnozować za pomocą tych metod, a do wykrywania innych chorób narządów płciowych mają one niewystarczającą czułość i specyficzność.
Najdokładniejszymi, czułymi i specyficznymi metodami wykrywania wszelkich infekcji płciowych są bakteriologiczne posiewy na podłoże oraz molekularne analizy genetyczne - reakcja łańcuchowa ligazy lub polimerazy (LCR lub PCR).
Testy prowokacyjne są przeprowadzane specjalnie w celu wykrycia utajonej przewlekłej infekcji seksualnej. W tym przypadku chemikalia lub spożycie pokarmu powoduje krótkotrwałą stymulację układu odpornościowego, pobierany jest materiał biologiczny i określany jest patogen poprzez inokulację na pożywkę lub reakcję łańcuchową polimerazy.
Zasady profilaktyki
Biorąc pod uwagę drogi przenoszenia patogenów infekcji seksualnych, podstawowe zasady profilaktyki tych chorób są następujące:- używanie prezerwatyw (mężczyzn i kobiet);
- stosowanie różnych lokalnych środków, które niszczą patogen po kontakcie seksualnym bez zabezpieczenia;
- regularne badania na obecność infekcji narządów płciowych;
- prawidłowe i skuteczne leczenie z późniejszą kontrolą w przypadku infekcji seksualnej;
- identyfikacja i leczenie partnerów seksualnych;
- odpoczynek seksualny podczas leczenia;
- poinformowanie partnera o istniejących infekcjach seksualnych;
- stosowanie szczepionek przeciwko zapaleniu wątroby i wirusowi brodawczaka ludzkiego;
- przestrzeganie zasad higieny osobistej (obecność osobistego ręcznika, gąbki, mydła, maszynki do golenia itp.).
Leki stosowane w leczeniu infekcji narządów płciowych
 Dzisiaj farmakologia może dostarczyć szeroką gamę leków, które są stosowane w leczeniu infekcji narządów płciowych. Główne grupy leków skutecznych w leczeniu infekcji narządów płciowych:
Dzisiaj farmakologia może dostarczyć szeroką gamę leków, które są stosowane w leczeniu infekcji narządów płciowych. Główne grupy leków skutecznych w leczeniu infekcji narządów płciowych: 1. Antybiotyki:
- układowe chinolony;
- aminoglikozydy;
- wamcyklowir;
- alpizaryna;
- maść Gossypol;
- Megasyn;
- Bonafton;
- Alpizaryna itp.
- Naftyfin itp.
Pamiętaj, że w przypadku wykrycia infekcji seksualnej u mężczyzny lub kobiety konieczne jest zbadanie iw razie potrzeby leczenie partnera seksualnego.
Który lekarz pomoże zdiagnozować i leczyć infekcję przenoszoną drogą płciową?
Jeśli dana osoba ma podejrzenie zarażenia się infekcją seksualną, należy natychmiast skontaktować się ze specjalistą, który przeprowadzi kwalifikowaną diagnozę i przepisze prawidłowe i skuteczne leczenie. Tak więc, gdy pojawiają się oznaki, które prawdopodobnie wskazują na zakażenie infekcją przenoszoną drogą płciową, należy skontaktować się z następującymi specjalistami:1. Ginekolog (dla kobiet).
2. Urolog (dla kobiet i mężczyzn).
3. Wenerolog (dla kobiet i mężczyzn).
Infekcje seksualne i zdolność do reprodukcji
Każda infekcja seksualna wpływa na narządy kluczowe dla porodu i poczęcia, zarówno u mężczyzn, jak iu kobiet. W zależności od narządu zmiany, stanu odporności, przebiegu infekcji oraz indywidualnych cech mężczyzny lub kobiety, ciąża może wystąpić na tle choroby przewlekłej. Jeśli u kobiety występuje przewlekła infekcja narządów płciowych, to po rozpoczęciu ciąży jej przebieg będzie niekorzystny, wzrasta ryzyko deformacji u nienarodzonego dziecka, rozwija się zagrożenie poronieniem i przedwczesnym porodem oraz inne powikłania. Jeśli mężczyzna cierpi na przewlekłą infekcję seksualną, ale po kontakcie seksualnym z kobietą zachodzi w ciążę, to w tej sytuacji partner otrzymuje „świeżą” infekcję z dużym ryzykiem zakażenia wewnątrzmacicznego płodu lub poronienia we wczesnych stadiach .Kobieta cierpiąca na infekcję przenoszoną drogą płciową, która nie została wyleczona przed lub w czasie ciąży, naraża swoje dziecko i siebie na ryzyko podczas porodu. Podczas porodu dziecko może zostać zarażone podczas przechodzenia przez drogi rodne. Zapalone tkanki kanału rodnego są słabo rozciągliwe, co prowadzi do pęknięć podczas porodu, a to przyczynia się do przenikania patogenów chorobotwórczych do krwi i rozwoju uogólnionego stanu zapalnego z groźbą zgonu lub innych powikłań. Szwy zakładane na tkanki zapalne źle się goją, ropieją itp.
Mężczyzna cierpiący na przewlekłą infekcję seksualną może zarazić ciężarną partnerkę, co również jest niekorzystne dla rozwoju nienarodzonego dziecka i przebiegu porodu.
Przedłużający się lub masywny przebieg infekcji narządów płciowych u mężczyzny lub kobiety często prowadzi do bezpłodności z powodu przewlekłego stanu zapalnego, który uniemożliwia prawidłowy przebieg procesu zapłodnienia, a następnie wprowadzenie zarodka do ściany macicy. Należy pamiętać, że infekcja na tle seksualnym, zarówno u mężczyzn, jak iu kobiet, może prowadzić do niepłodności. W zdecydowanej większości przypadków, aby przywrócić zdolność do rozmnażania, wystarczy wyleczyć istniejącą infekcję narządów płciowych i wypić serię witamin w połączeniu z odpowiednim odżywianiem i ogólnymi środkami wzmacniającymi.
Odpowiedzialność prawna za zarażenie się chorobami przenoszonymi drogą płciową
 W Federacji Rosyjskiej ustanowiono odpowiedzialność karną za umyślne zarażenie kogoś chorobami wenerycznymi. Metoda infekcji w tym przypadku nie jest brana pod uwagę. Pod celową infekcją infekcji seksualnych rozumie się dwa rodzaje działań:
W Federacji Rosyjskiej ustanowiono odpowiedzialność karną za umyślne zarażenie kogoś chorobami wenerycznymi. Metoda infekcji w tym przypadku nie jest brana pod uwagę. Pod celową infekcją infekcji seksualnych rozumie się dwa rodzaje działań: 1. Aktywna akcja.
2. Bezczynność karna.
Przez aktywne działanie prawnicy rozumieją celową odmowę użycia prezerwatyw, wspólnego picia lub jedzenia z tego samego naczynia i tak dalej. Oznacza to aktywne działania mające na celu bliski kontakt, podczas których czynnik sprawczy infekcji seksualnej zostanie przeniesiony na partnera z dużym prawdopodobieństwem. Prawnicy rozumieją milczenie i brak ostrzeżenia partnera seksualnego o istniejącej infekcji seksualnej jako bezczynność przestępczą.
Przed użyciem należy skonsultować się ze specjalistą.Dość powszechnie znany każdemu ze względu na sposób jego dystrybucji. Nawiedzają ludzkość od wieków, a może tysiącleci, powodując poważne choroby, bezpłodność, deformacje noworodków i przedwczesną śmierć. Lekarze nauczyli się dobrze radzić sobie z niektórymi infekcjami, ale niektóre z nich są nadal albo uleczalne we wczesnych stadiach choroby, albo nadal są w stanie oprzeć się naszym wysiłkom.
Przed sformułowaniem pełnej listy chorób przenoszonych drogą płciową należy dowiedzieć się, czym one są, czym zagrażają ludziom i jak wpływają na organizm.
Infekcje przenoszone drogą płciową lub choroby przenoszone drogą płciową są przenoszone z jednego partnera seksualnego na niezainfekowanego partnera poprzez stosunek płciowy bez zabezpieczenia w dowolnej formie. Czynnikami sprawczymi mogą być wirusy, bakterie, grzyby i.Dość często obserwuje się mieszaną postać zakażenia, zwłaszcza u osób rozwiązłych bez zabezpieczenia, skłonnych do zachowań aspołecznych, narkomanii i alkoholizmu.
Brak zrozumienia ryzyka zarażenia się niektórymi rodzajami chorób przenoszonych drogą płciową może drogo kosztować osobę. Mogą prowadzić do przewlekłych procesów zapalnych w okolicy narządów płciowych człowieka, powodować poronienia lub impotencję oraz zapalenie gruczołu krokowego u mężczyzn, zmiany chorobowe i układ odpornościowy, które mogą powodować ciężkie choroby, nawet śmiertelne.
Niektóre infekcje wpływają tylko na układ rozrodczy, ale są również w stanie „osiedlić się” w całym ciele i spowodować nieodwracalne szkody zdrowotne, dotykając nawet rdzenia kręgowego i człowieka.
Jedyną niezawodną ochroną przed chorobami przenoszonymi drogą płciową może być ostrożność i ostrożność przy wyborze partnera seksualnego, wysokiej jakości ochrona i terminowe pełne leczenie w przypadku wykrycia infekcji. Obaj partnerzy muszą być leczeni.
Lista chorób przenoszonych drogą płciową: rodzaje, opis i znaki

Liczba infekcji seksualnych obejmuje choroby, które dostają się do organizmu człowieka z zewnątrz, od zakażonego partnera, oraz takie, których patogeny w normalnym stanie stale żyją na naszej skórze i błonach śluzowych, nie powodując żadnych szkód. Te mikroorganizmy nazywane są florą warunkowo patogenną.
Dopóki organizm jest zdrowy, a układ odpornościowy opiera się atakowi infekcji i utrzymuje liczbę mikroorganizmów na niskim, niegroźnym poziomie, choroba nie występuje. Ale przy kontakcie seksualnym z nosicielem tego samego lub ze spadkiem odporności liczba patogenów gwałtownie wzrasta i osoba zachoruje. Powszechnie znany pleśniawki, czyli kandydoza, można przypisać liczbie takich chorób. Jego patogeny są stale obecne w ciele każdej osoby, ale choroba występuje tylko wtedy, gdy zbiega się szereg warunków.
Szereg patogenów chorób wenerycznych można dość dobrze leczyć nowoczesnymi lekami, ale lepiej zrobić to jak najwcześniej, dopóki infekcja nie wywoła poważnych procesów zapalnych.
W rezultacie mogą wystąpić zrosty, które zagrażają kobiecie bezpłodnością, zmianami chorobowymi, nieprzyjemnymi wysypkami zewnętrznymi, a nawet guzami onkologicznymi. Istnieją choroby przenoszone drogą płciową, które nieleczone są śmiertelne. To jest i . Dzięki terminowemu i właściwemu leczeniu żywotność takich pacjentów może zostać przedłużona na dość długi czas.
Przydatne wideo - Oznaki chorób przenoszonych drogą płciową.
Pojęcie chorób przenoszonych drogą płciową lub (choroby przenoszone drogą płciową) jest nieco szersze niż pojęcie chorób przenoszonych drogą płciową. „Choroby Wenus” znajdują się na liście infekcji przenoszonych drogą płciową, jako jej integralna część.
Pełna lista chorób przenoszonych drogą płciową:
- Kiła jest spowodowana przez Treponema pallidum lub krętek, ma trzy etapy i może być wrodzona. Może wpływać na skórę, błony śluzowe, tkanki miękkie i kostne, ośrodkowy układ nerwowy. Łatwo przenosi się nie tylko poprzez stosunek płciowy, ale także poprzez krew i kontakty domowe z rzeczami osobistymi zakażonego pacjenta - nosiciela treponemy. Objawia się wysypką, owrzodzeniami, specyficznymi formacjami - wrzodami i dziąsłami. Kiła wtórna i trzeciorzędowa może występować w postaci utajonej. Nieleczona prowadzi do wielu problemów zdrowotnych i psychicznych, a w dalszej kolejności do śmierci.
- Rzeżączka jest wywoływana przez gonokoki, atakuje błony śluzowe cewki moczowej, aw przypadku rozprzestrzeniania się choroby także pęcherz moczowy, błony spojówkowe, gardło i błonę śluzową jamy ustnej. Objawia się ropną wydzieliną, pieczeniem i bólem, częstymi wizytami w toalecie. Może być ostry i przewlekły.
- Rzęsistkowica jest bardzo powszechna we wszystkich krajach świata i może być przenoszona w warunkach domowych. U mężczyzn objawia się to bolesnym oddawaniem moczu, wydzieliną z krwią. U kobiet występuje ostre zaczerwienienie sromu, pieczenie, swędzenie, obfite wydzielanie, ból podczas stosunku.
- spowodowane przez chlamydię i ma bardzo skryty „charakter”. Ze względu na brak zewnętrznych objawów poziom infekcji jest bardzo wysoki. Przy zaawansowanych postaciach kobiety mogą odczuwać swędzenie, ból i pieczenie, a także nieprzyjemnie pachnącą wydzielinę. U mężczyzn pieczenie i swędzenie objawiają się głównie podczas oddawania moczu.
- Mykoplazmoza jest wywoływana przez oportunistyczne mikroorganizmy mykoplazmy, częściej dotyka kobiety, powodując zapalenie pochwy i choroby zapalne narządów wewnętrznych.
- może być przenoszony nie tylko drogą płciową, ale także podczas porodu z matki na noworodka. Prawie zawsze przechodzi bez wyraźnych objawów, ale przy dużej liczbie ureaplazm u mężczyzn mogą pojawić się objawy zapalenia gruczołu krokowego, mogą wystąpić klasyczne objawy infekcji - swędzenie, pieczenie i ból.
- Gardnereloza jest rodzajem bakteryjnego zapalenia pochwy związanego z „wypychaniem” pałeczek kwasu mlekowego i zastępowaniem ich gardnerellą i niektórymi innymi mikroorganizmami. Ma kilka sposobów pojawiania się, nie tylko seksualnych. Bardzo częsty stan.
- Kandydoza lub pleśniawka jest również niezwykle powszechna i może wystąpić bez interwencji z zewnątrz, takiej jak stosowanie antybiotyków. Objawia się obfitą zsiadłą wydzieliną, silnym swędzeniem, podrażnieniem i stanem zapalnym. Może wpływać nie tylko na narządy płciowe, ale także na jamę ustną.
- Wirus brodawczaka ludzkiego () jest przenoszony drogą płciową i domową, ma wiele odmian, z których niektóre mogą powodować raka, a inne powodują powstawanie brodawek narządów płciowych na błonie śluzowej narządów płciowych i odbytu. Przejawia się to pojawieniem się brodawkowatych formacji na skórze i błonach śluzowych, które mogą być pojedyncze lub przekształcić się w ciągłe strefy uszkodzeń.
- Cytomegalowirus rozprzestrzenia się drogą seksualną i domową, poprzez różne płyny ustrojowe. Jest bezobjawowy, szczególnie niebezpieczny dla kobiet w ciąży, ponieważ wpływa.
- rozprzestrzenia się nie tylko drogą płciową, ale także poprzez kontakt z zakażoną krwią. Rozwija się powoli, wpływa na układ odpornościowy, powodując AIDS. Pacjenci najczęściej umierają z powodu wtórnych infekcji, do których dołączyło np. zapalenie płuc, ponieważ układ odpornościowy pacjenta zabity przez wirusa nie stawia oporu.
- mają również wiele sposobów dystrybucji, w tym seksualnych. Przy tych groźnych chorobach dochodzi do zmiany struktury i funkcjonowania, co objawia się szeregiem charakterystycznych objawów.
- Lymphogranuloma venereum atakuje skórę i węzły chłonne zakażonej osoby. Jest rzadki w Europie i Federacji Rosyjskiej, ponieważ głównym regionem jego dystrybucji jest Afryka, Ameryka Południowa. Azji i Indii. Wywołuje ją szczególny rodzaj chlamydii, objawiający się pęcherzykami, owrzodzeniami, zapaleniem węzłów chłonnych, gorączką, bólem głowy i niestrawnością.
Jak wynika z zestawienia, niektóre infekcje mają charakter wirusowy (CMV, opryszczka, brodawczakowatość i kłykcinowatość, zapalenie wątroby, HIV i inne), grzybiczy (kandydoza), bakteryjny (rzeżączka) lub wywołany przez pierwotniaki (ureaplazmoza, mykoplazmoza i inni). W związku z tym leczenie należy wybrać dla określonego patogenu. W przypadku infekcji mieszanych stosuje się leczenie skojarzone.
Gruczolak gruczołu krokowego (gruczolak prostaty) jest z natury terminem nieco przestarzałym, dlatego też stosuje się go współcześnie w nieco innej postaci – w postaci łagodnego rozrostu gruczołu krokowego. Gruczolak prostaty, którego objawy rozważymy poniżej, jest bardziej znany w tej definicji. Choroba charakteryzuje się pojawieniem się małego guzka (prawdopodobnie kilku guzków), który z czasem stopniowo się powiększa. Osobliwością tej choroby jest to, że w przeciwieństwie do raka tego obszaru, gruczolak prostaty jest łagodną formacją.

Azoospermia to choroba charakteryzująca się brakiem plemników w płynie nasiennym. Ta choroba jest formą męskiej niepłodności. Należy zauważyć, że przy takiej chorobie dość trudno jest począć dziecko, nawet przy użyciu jednej z metod reprodukcyjnych. Nie da się jednoznacznie odpowiedzieć na pytanie „czy azoospermię można wyleczyć”, ponieważ wszystko będzie zależało od postaci choroby i obrazu etiologicznego.

Astenozoospermia to choroba, w której liczba ruchliwych plemników jest znacznie zmniejszona. Jedna dziesiąta z tych pacjentów staje się później bezpłodna. Jednak z tą patologią można sobie poradzić, jeśli wybierzesz skuteczne leczenie.

Balanoposthitis jest dość powszechną chorobą zapalną skóry prącia. Według statystyk każdego roku na Ziemi cierpi na tę chorobę 11% mężczyzn. Zapalenie opuszki balanoposth u mężczyzn według ICD-10 (międzynarodowa klasyfikacja dolegliwości) jest chorobą podwójną, gdyż obejmuje proces zapalny zarówno na głowie, jak i na wewnętrznej stronie napletka.

Choroba Peyroniego jest patologią charakterystyczną tylko dla męskiej połowy ludzkości. Choroba charakteryzuje się występowaniem bólu podczas erekcji, który występuje na tle zmian włóknistych w błonie białkowej. Choroba jest rzadka i częściej występuje u mężczyzn w wieku od czterdziestu do sześćdziesięciu lat.

Varicocele to zmiana żył w okolicy powrózka nasiennego, która powstaje w wyniku narażenia na żylaki i przebiega w połączeniu z naruszeniem odpływu krwi żylnej z jądra. Żylaki powrózka nasiennego, których objawy objawiają się w postaci bólu pękającego i ciągnącego, ciężkości i dyskomfortu zlokalizowanego w mosznie, a także widocznego poszerzenia żylnego, często powstają na skutek stanu zapalnego i pęknięcia, na które narażone są naczynia żylakowate, czemu towarzyszy krwotok w mosznie.

Vesiculitis to zmiana zapalna, która występuje w pęcherzykach nasiennych. Zapalenie pęcherzyków, którego objawy są w większości wygładzone, nie ma ostrych objawów, co prowadzi do późnego leczenia pacjentów w celu zapewnienia odpowiedniej opieki medycznej, a także determinuje pewne trudności, które są istotne w procesie postawienia diagnozy.

HIV u mężczyzn to niebezpieczna choroba wirusowa, której na dzień dzisiejszy nie ma możliwości całkowitego wyleczenia. Ma kilka dróg zakażenia. Dotykają głównie mężczyzn w wieku rozrodczym. Możliwa jest transmisja z matki na płód. W takim przypadku objawy choroby objawią się w dzieciństwie.

Kroplówka jądra (wodniak) to choroba, w wyniku której w jądrze gromadzi się płyn. Ten patologiczny proces prowadzi do znacznego wzrostu rozmiaru męskiego penisa. Obrzęk jądra może wystąpić nie tylko u osób dorosłych silniejszej płci, ale także u niemowląt.

Zapalenie gruczołu krokowego jest chorobą charakterystyczną tylko dla mężczyzn i charakteryzuje się przebiegiem procesu zapalnego w gruczole krokowym. Choroba występuje między dwudziestym a pięćdziesiątym rokiem życia, ale główną grupą ryzyka są mężczyźni po trzydziestce.

Hemoroidy u mężczyzn to często diagnozowana dolegliwość, która powoduje wiele problemów psychicznych i fizycznych, a także znacznie obniża jakość życia. U przedstawicieli silniejszej płci choroba ta występuje kilka razy częściej niż u kobiet. Choroba polega na rozszerzeniu żył splotów naczyń odbytnicy. Charakteryzuje się ich utratą i krwawieniem, a także występowaniem procesu zapalnego.

Ginekomastia u mężczyzn to patologiczne powiększenie gruczołów piersiowych, które rozwija się w wyniku rozrostu tkanki gruczołowej lub tłuszczowej. Taką patologiczną formację można zaobserwować zarówno na jednej piersi, jak i na obu. Gruczoł sutkowy może osiągnąć średnicę do 10 centymetrów.

Gruczoł krokowy jest odpowiedzialny za wytwarzanie płynnej części płynu nasiennego, a także pomaga wyrzucać ten płyn podczas wytrysku. Gruczołowy rozrost gruczołu krokowego jest łagodną formacją, która powstaje z gruczołowego nabłonka gruczołu krokowego. Jego wewnętrzna część powiększa się, co może zwiększyć się od wielkości kasztana do wielkości pomarańczy.

Spodziectwo jest chorobą wrodzoną, która charakteryzuje się naruszeniem struktury męskiego narządu płciowego. Choroba ta prowadzi do tego, że naturalny kształt penisa u mężczyzn jest zaburzony, aw rezultacie proces oddawania moczu. Ponadto patologia powoduje dyskomfort psychiczny pacjenta i prowadzi do upośledzenia funkcji seksualnych.

Rzeżączka u mężczyzn (syn. infekcja gonokokowa, złamanie, rzeżączka) jest procesem zakaźnym i zapalnym, który atakuje narządy układu moczowo-płciowego. Następuje ropienie błony śluzowej, powodujące charakterystyczne objawy. Samoleczenie w tym przypadku jest niemożliwe, ponieważ może prowadzić do poważnych konsekwencji, w szczególności bezpłodności.

Infekcje seksualne u mężczyzn rozwijają się głównie w wyniku stosunku płciowego bez zabezpieczenia z powodu przenikania wirusów i bakterii do organizmu. Przy dobrej odporności organizmu większość tych chorób ma zwykle przebieg utajony i są one wykrywane podczas badań przesiewowych lub już wtedy, gdy dotykają inne narządy, prowadzą do stanów zapalnych o różnej lokalizacji (np. , zapalenie najądrzy itp.) lub, co gorsza, przedwczesny wytrysk, pogorszenie erekcji, aż do impotencji, aw niektórych przypadkach bezpłodności.
Częste infekcje przenoszone drogą płciową u mężczyzn
W sumie istnieje kilkadziesiąt infekcji narządów płciowych, z których najczęstsze to:
- kiła (patogen - Treponema Palidum)
- chlamydia (patogen - Chlamydia trachomatis)
- rzeżączka lub rzeżączka (czynnik sprawczy - Neisseria gonorrea)
- opryszczka narządów płciowych (czynnik sprawczy - wirus opryszczki pospolitej typu 1/2)
- rzęsistkowica (patogen - Trichomonas vaginalis)
- wirus brodawczaka ludzkiego (czynnik sprawczy - HPV (HPV))
- gardnereloza (patogen - Gardnerella vaginalis)
- mykoplazmoza (patogen - Mycoplasma genitalum / hominis)
- Wirus cytomegalii (patogen - wirus cytomegalii) i inne.
Wszystkie te choroby stanowią poważne zagrożenie nie tylko dla męskiego organizmu, ale także dla organizmu jego partnerki. Na tle długotrwałego procesu zapalnego dochodzi do uszkodzenia zdrowych komórek narządów, z których wyrastają nowe, ale już nietypowe komórki, co jest początkiem choroby nowotworowej.
Trasy transmisji
Głównym sposobem przenoszenia chorób przenoszonych drogą płciową jest każdy rodzaj kontaktu seksualnego. Im częściej mężczyzna zmienia partnerki seksualne, tym większe ryzyko infekcji. W takim przypadku możesz zarazić się kilkoma infekcjami jednocześnie. Czasami chorobami narządów płciowych można się zarazić również poprzez kontakt domowy z osobą zakażoną. Tak więc nawet dzieci, które na przykład śpią w jednym łóżku z zakażonymi rodzicami, mogą zostać zarażone. Zakażenie występuje również podczas używania zwykłych produktów higienicznych.
Zakażenie narządów płciowych jest możliwe podczas odwiedzania publicznych basenów, saun i łaźni. Z reguły w tym przypadku najbardziej zagrożeni są mężczyźni z osłabionym układem odpornościowym oraz osoby starsze.
Objawy ogólne
Jak już wspomniano, wiele infekcji seksualnych nie charakteryzuje się żadnymi wyraźnymi objawami klinicznymi, dopóki uszkodzenie ciała nie stanie się bardzo znaczące. Z reguły mężczyzna, który zaraził się chorobą przenoszoną drogą płciową, może zauważyć następujące objawy:
- lekki dyskomfort lub sporadyczny dyskomfort w pachwinie
- dyskomfort w okolicy łonowej lub w dolnej części brzucha
- dyskomfort lub dyskomfort w kroczu
- skurcze i ból przy oddawaniu moczu
- fałszywe lub częste parcie na mocz
- potrzeba oddawania moczu w nocy
- swędzenie w okolicy narządów płciowych
- pojawienie się wysypki lub zaczerwienienia żołędzi prącia i napletka
- wydzielina z cewki moczowej
- dyskomfort lub ból podczas stosunku
- przedwczesny wytrysk
- obniżone funkcje seksualne
- pojawienie się edukacji w skórze narządów płciowych
Jeden z najbardziej typowych objawów wszystkich utajonych infekcji - ból, dyskomfort, zaczerwienienie lub wydzielina na początku może i minie samoistnie bez żadnej pomocy dzięki układowi odpornościowemu. Ale jeśli pojawiają się ponownie i trwają dłużej niż 5 dni, jest to już wołanie o pomoc ze strony ciała.
Jeśli w organizmie rozwija się jednocześnie kilka infekcji przenoszonych drogą płciową lub dochodzi do reinfekcji (z powodu powtarzających się infekcji przy częstych kontaktach seksualnych i dużej liczbie partnerów seksualnych) i nie ma odpowiedniego kompleksowego leczenia, choroba często staje się przewlekła.
Należy pamiętać, że nie ma odporności na choroby przenoszone drogą płciową i każdy z nas może się zarazić. A jeśli doszło już do kontaktu bez zabezpieczenia i są jakiekolwiek wątpliwości lub podejrzenia, to zalecamy kontakt z lekarzem.
Infekcje seksualne u mężczyzn a problemy z poczęciem
Jak wspomniano powyżej, infekcje seksualne mogą prowadzić do problemów z poczęciem dziecka lub bezpłodności. Rzecz w tym, że drobnoustroje chorobotwórcze obecne w organizmie mężczyzny przede wszystkim mają negatywny wpływ na jakość nasienia, powodując upośledzoną ruchliwość plemników. Ponadto właściwości morfologiczne plemników również zmieniają się w sposób negatywny.
Niektóre infekcje narządów płciowych o długim przebiegu mogą prowadzić do upośledzenia drożności nasieniowodu, co również uniemożliwia prawidłowe poczęcie. Niepłodność może również rozwinąć się w wyniku powikłań chorób seksualnych, takich jak zapalenie jąder, zapalenie gruczołu krokowego, obecność leukocytów w nasieniu itp.
Nie wolno nam zapominać, że będąc zarażonym, mężczyzna może zarazić swoją partnerkę. Zapalenie narządów miednicy mniejszej jest tak samo niebezpieczne dla kobiet, jak i dla mężczyzn, powodując poważne powikłania i bezpłodność.
Diagnostyka i leczenie w naszej klinice
Doświadczeni specjaliści naszej kliniki opracują kompetentny plan badań w celu wykrycia infekcji przenoszonych drogą płciową, a także przepiszą niezbędne leczenie.
Aby wyjaśnić diagnozę, stosujemy skuteczne metody diagnostyki laboratoryjnej:
- Diagnostyka PCR
- diagnostyka DNA
- połączony test immunosorpcyjny
- kultura bakteryjna.
Leczenie jest kompleksowe i dobierane jest indywidualnie, biorąc pod uwagę stan pacjenta, wyniki uzyskanych badań laboratoryjnych i USG, a także tryb życia pacjenta.
Jeśli mężczyzna ma powikłania w postaci zapalenia pęcherzyków lub zapalenia gruczołu krokowego, oprócz antybiotykoterapii, po wyeliminowaniu procesu zapalnego, lekarz może przepisać kurs masażu prostaty. Dwa miesiące po zakończeniu kuracji konieczne jest poddanie się drugiemu badaniu, aby upewnić się, że choroba ustąpiła.
Warto pamiętać, że sami możemy znacznie zmniejszyć ryzyko zarażenia się infekcjami seksualnymi poprzez uważne przestrzeganie higieny intymnej, unikanie przypadkowego seksu i uprawianie bezpiecznego seksu. Jeśli wystąpi infekcja, nie należy samoleczyć ani ignorować objawów. Lepiej natychmiast skonsultować się z urologiem.
