पुरुष जननांग अंगों की सूजन संबंधी बीमारियां उनकी जटिलताओं के लिए विशेष रूप से खतरनाक हैं। इसलिए, इस मामले में, समय पर उपचार शुरू करना बहुत महत्वपूर्ण है।
1. मूत्राशय; 2. सीना; 3. प्रोस्टेट; 4. मूत्रमार्ग
मूत्रमार्गशोथ
मूत्रमार्गशोथ- यह मूत्रमार्ग (मूत्रमार्ग) की सूजन है, जो विभिन्न प्रकार के बैक्टीरिया और वायरस की दीवार को नुकसान के कारण होता है।
सुरक्षात्मक कारकों की गतिविधि में कमी की पृष्ठभूमि के खिलाफ मूत्रमार्ग हमेशा होता है। रोजमर्रा की जिंदगी में, मूत्रमार्ग, हमारे सभी प्रणालियों और अंगों की तरह, लगातार संक्रामक एजेंटों का सामना करता है; रोगाणु इसमें त्वचा से, आंतों से, रक्त के माध्यम से और संभोग के दौरान भी प्रवेश करते हैं। कुछ समय के लिए, प्रतिरक्षा प्रणाली उनके साथ मुकाबला करती है, लेकिन जैसे ही रक्षा तंत्र विफल हो जाते हैं, सूजन आ जाती है।
मूत्रमार्गशोथ के प्रकार
विशिष्ट मूत्रमार्गएसटीआई के रोगजनकों (ट्रेपोनोमा, गोनोकोकस, क्लैमाइडिया, ट्राइकोमोनास, माइकोप्लाज्मा, यूरियाप्लाज्मा, कम अक्सर - गार्डनेरेला, साथ ही विभिन्न वायरस) के कारण होता है। यह आमतौर पर संक्रमित साथी के साथ असुरक्षित यौन संपर्क के बाद विकसित होता है।
निरर्थक मूत्रमार्गसशर्त रूप से रोगजनक माइक्रोफ्लोरा (स्ट्रेप्टोकोकी, स्टेफिलोकोसी, ई। कोलाई, कवक) के कारण होता है। संक्रमण संभोग के परिणामस्वरूप भी होता है, ज्यादातर बिना कंडोम के गुदा मैथुन के दौरान या योनि डिस्बैक्टीरियोसिस से पीड़ित साथी के साथ क्लासिक योनि सेक्स के दौरान। प्रारंभ में, एक आदमी बालनोपोस्टहाइटिस और फिर मूत्रमार्ग विकसित करता है।
जोखिम
- हाइपोथर्मिया (दोनों एक बार और स्थायी)
- शिश्न आघात
- यूरोलिथियासिस रोग
- भारी शारीरिक गतिविधि
- अनियमित यौन जीवन
- जीर्ण सूजन संबंधी बीमारियां
- पाचन संबंधी समस्याएं (कब्ज और दस्त)
- सर्जरी के बाद जटिलताएं
मूत्रमार्गशोथ के लक्षण
मूत्रमार्गशोथ के मुख्य लक्षण पेशाब के दौरान दर्द, चुभन, जलन, खुजली और बेचैनी हैं। इस मामले में बेचैनी सिर के क्षेत्र में और मूत्रमार्ग या पेरिनेम दोनों में हो सकती है, लेकिन यह जरूरी पेशाब से जुड़ी है।
रोग का एक अन्य महत्वपूर्ण लक्षण मूत्रमार्ग से पैथोलॉजिकल डिस्चार्ज है। सामान्यतः इससे मूत्र, वीर्य तथा स्नेहन (कामोत्तेजना के साथ) उत्सर्जित होते हैं। चोट लगने पर मूत्रमार्ग से रक्तस्राव होता है। अक्सर यह गुर्दे से पत्थर या रेत के निर्वहन के दौरान होता है, साथ ही साथ उन्नत क्षरणकारी (अल्सरेटिव) मूत्रमार्ग की प्रगति के कारण भी होता है। पुरुषों में, शौच के दौरान या यौन उत्तेजना के दौरान लंबे समय तक यौन संयम के परिणामस्वरूप, प्रोस्टेट का एक रहस्य अनायास ही निकल सकता है।
तीव्र और पुरानी मूत्रमार्ग
पाठ्यक्रम की प्रकृति के अनुसार, रोग के तीव्र और जीर्ण (अवधि की अवधि के साथ वैकल्पिक रूप से छूट की अवधि) प्रतिष्ठित हैं। हालांकि, प्रत्येक बाद के प्रकोप के साथ, रोग अनिवार्य रूप से बढ़ता है, भड़काऊ प्रक्रिया मूत्रमार्ग के श्लेष्म के बढ़ते क्षेत्र को प्रभावित करती है। और जल्दी या बाद में जटिलताएं शुरू हो जाती हैं।
डॉपलरोग्राफी एक अल्ट्रासाउंड परीक्षा है जो आपको विभिन्न अंगों में रक्त प्रवाह का मूल्यांकन करने की अनुमति देती है।
जटिलताओं
जीर्ण मूत्रमार्गशोथ खतरनाक है क्योंकि सूजन धीरे-धीरे प्रोस्टेट ग्रंथि (प्रोस्टेटाइटिस), मूत्राशय (सिस्टिटिस) और यहां तक कि अंडकोश (ऑर्काइटिस, एपिडीडिमाइटिस) तक पहुंच जाती है। और समय-समय पर, उचित उपचार की अनुपस्थिति में, सबसे विकट जटिलता हो सकती है - मूत्रमार्ग का संकुचन, जिसमें पहले से ही सर्जिकल हस्तक्षेप की आवश्यकता होती है।
अलग से, यह एक और जटिलता पर विचार करने योग्य है - कोलिकुलिटिस, यानी, सेमिनल ट्यूबरकल की सूजन। सेमिनल ट्यूबरकल की सूजन मूत्रमार्गशोथ के नए लक्षणों की उपस्थिति की ओर ले जाती है: दर्द जलन, छुरा या शूटिंग बन जाता है, वे पेरिनेम, अंडकोश, जांघों और निचले पेट में विकीर्ण हो जाते हैं। संभोग एक वास्तविक परीक्षा बन जाता है, और दर्द के कारण इसकी अवधि काफी कम हो जाती है।
निदान
मुख्य बात यह है कि मूत्रमार्ग की सूजन का सही मूल कारण समय पर निर्धारित करना है। ऐसा करने के लिए, अव्यक्त संक्रमणों के साथ-साथ अवसरवादी रोगजनकों की उपस्थिति के लिए परीक्षण पास करना अनिवार्य है। अगला, प्रोस्टेट की स्थिति का आकलन किया जाता है (ट्रांसरेक्टल अल्ट्रासाउंड - टीआरयूएस, गुप्त की माइक्रोस्कोपी), मूत्राशय (अल्ट्रासाउंड, यूरिनलिसिस) और, ज़ाहिर है, अंडकोश के अंग (डॉपलर के साथ अल्ट्रासाउंड)।
इलाज
विशिष्ट और निरर्थक मूत्रमार्ग के लक्षणों की समानता के साथ, इस बीमारी के दो रूपों के उपचार के दृष्टिकोण में अंतर है: आखिरकार, यदि यौन संक्रमण का पता चला है, तो दोनों भागीदारों की जांच और उपचार करना आवश्यक है उसी समय। निरर्थक मूत्रमार्गशोथ के उपचार के लिए, एक विशेष आहार, एंटीसेप्टिक्स और जीवाणुरोधी दवाओं के साथ मूत्रमार्ग को धोने और एंटीबायोटिक लेने की सिफारिश की जाती है। विशिष्ट मूत्रमार्गशोथ का समान रूप से इलाज किया जाता है, लेकिन मूल उपचार के अलावा, इम्यूनोमॉड्यूलेटर्स भी निर्धारित किए जाते हैं।
बालनोपोस्टहाइटिस
बालनोपोस्टहाइटिसग्लान्स पेनिस (बैलेनाइटिस) और चमड़ी (पोस्टाइटिस) की सूजन के संयोजन को कहा जाता है। यह खतनारहित पुरुषों में जननांग अंगों की सबसे आम सूजन वाली बीमारी है।
आमतौर पर जीनस कैंडिडा का कवक एक संक्रामक कारक के रूप में कार्य करता है, लेकिन बैक्टीरिया भी रोग को भड़का सकते हैं - स्टैफिलोकोकी, ई। कोलाई, स्ट्रेप्टोकोकी, एंटरोरोकोकी और अन्य।
संक्रमण के सबसे आम मार्ग हैं:
- योनि डिस्बैक्टीरियोसिस वाले साथी के साथ कंडोम के बिना संभोग: एक महिला के रोगजनक बैक्टीरिया पुरुषों में ग्लान्स लिंग की सूजन का कारण बनते हैं।
- मौखिक गुहा की सूजन संबंधी बीमारियों से पीड़ित साथी के साथ मौखिक सेक्स।
- कंडोम के बिना गुदा मैथुन.
जोखिम
- उचित जननांग स्वच्छता का अभाव
- रोग प्रतिरोधक क्षमता कम होना
लक्षण
रोग ग्लान्स लिंग के क्षेत्र में असुविधा के साथ शुरू होता है, जो आगे बढ़ जाता है: खुजली, जलन और दर्द दिखाई देता है। सिर की संवेदनशीलता तेजी से बढ़ जाती है, जो संभोग के दौरान संवेदनाओं को अनिवार्य रूप से प्रभावित करती है। चूंकि सिर की बढ़ी हुई संवेदनशीलता स्खलन के त्वरण पर जोर देती है, इसकी अवधि अनिवार्य रूप से कम हो जाती है। फिर सिर की त्वचा की सतह पर लाली और चमड़ी, सूखापन, चमकीले लाल बिंदु, दरारें और यहां तक कि छोटे घाव भी होते हैं, और त्वचा सूख जाती है और चर्मपत्र की तरह दिखती है। यह सब एक अप्रिय गंध के साथ है। सूजी हुई चमड़ी के कारण लिंग स्वयं सूजा हुआ दिखता है।
जटिलताओं
बालनोपोस्टहाइटिस की एक दुर्जेय जटिलता फिमोसिस है - एक रोग संबंधी स्थिति जिसमें ग्लान्स लिंग कठिनाई से खुलता है या बिल्कुल नहीं खुलता है। जीर्ण 6 एलानोपोस्टहाइटिस में, फिमोसिस के साथ, पेनाइल कैंसर का विकास संभव है।
उपचार और रोकथाम
चूंकि यह सूजन की बीमारी अक्सर महिलाओं में योनि के माइक्रोफ्लोरा के उल्लंघन से जुड़ी होती है, इसलिए उसके लिए स्त्री रोग विशेषज्ञ द्वारा जांच की जानी जरूरी है: "योनि माइक्रोबायोकोनोसिस का अध्ययन" नामक विश्लेषण करने के लिए। अन्यथा, एक मूत्र रोग विशेषज्ञ द्वारा नियमित निवारक परीक्षाएं और स्वच्छता मानकों के अनुपालन से एक व्यक्ति को चमड़ी और मुंड लिंग की सूजन से बचाया जा सकेगा।
यह आवश्यक है कि दिन में कम से कम एक बार, चमड़ी को हिलाते हुए, लिंग के सिर को गर्म पानी से अच्छी तरह धो लें, अधिमानतः साबुन से। यदि सूजन के लक्षण दिखाई देते हैं, तो एंटीसेप्टिक समाधान (मिरामिस्टिन या क्लोरहेक्सिडिन) का उपयोग किया जाना चाहिए। स्वच्छता प्रक्रियाओं के बाद, 1 सप्ताह के लिए लिंग को दिन में कई बार संसाधित करना आवश्यक है। किसी भी मामले में पोटेशियम परमैंगनेट, आयोडीन और अल्कोहल का उपयोग न करें, क्योंकि ये पदार्थ केवल जलन बढ़ाते हैं।
यदि एंटीसेप्टिक्स के लंबे समय तक उपयोग से वांछित प्रभाव नहीं होता है, तो इसका मतलब है कि लिंग की त्वचा और श्लेष्म झिल्ली की प्रतिरक्षा तेजी से कम हो जाती है। इस मामले में, आपको बस किसी विशेषज्ञ की मदद लेने की जरूरत है।
 एपिडीडिमाइटिस एपिडीडिमिस की सूजन है। सबसे अधिक बार, एपिडीडिमाइटिस एक स्वतंत्र बीमारी नहीं है, बल्कि विभिन्न संक्रामक रोगों की जटिलता है। कभी-कभी यह एक सामान्य संक्रामक रोग (इन्फ्लूएंजा, निमोनिया, टॉन्सिलिटिस) की जटिलता है, लेकिन अक्सर जननांग अंगों की पुरानी सूजन संबंधी बीमारियों के साथ होती है जो एसटीआई के कारण होती हैं: मूत्रमार्गशोथ, प्रोस्टेटाइटिस या वेसिकुलिटिस - वीर्य पुटिकाओं की सूजन। इसके अलावा, अंडकोश की थैली, पेरिनेम, छोटे श्रोणि, साथ ही श्रोणि क्षेत्र में भीड़ एपिडीडिमाइटिस की उपस्थिति में योगदान करती है।
एपिडीडिमाइटिस एपिडीडिमिस की सूजन है। सबसे अधिक बार, एपिडीडिमाइटिस एक स्वतंत्र बीमारी नहीं है, बल्कि विभिन्न संक्रामक रोगों की जटिलता है। कभी-कभी यह एक सामान्य संक्रामक रोग (इन्फ्लूएंजा, निमोनिया, टॉन्सिलिटिस) की जटिलता है, लेकिन अक्सर जननांग अंगों की पुरानी सूजन संबंधी बीमारियों के साथ होती है जो एसटीआई के कारण होती हैं: मूत्रमार्गशोथ, प्रोस्टेटाइटिस या वेसिकुलिटिस - वीर्य पुटिकाओं की सूजन। इसके अलावा, अंडकोश की थैली, पेरिनेम, छोटे श्रोणि, साथ ही श्रोणि क्षेत्र में भीड़ एपिडीडिमाइटिस की उपस्थिति में योगदान करती है।
एक विशेष मामला नसबंदी के कारण एपिडीडिमाइटिस की घटना है - वैस डेफेरेंस को जोड़ने या हटाने के लिए एक सर्जिकल ऑपरेशन। इस मामले में, अंडकोष में बनने वाले शुक्राणुओं को भंग करने, उपांगों में जमा होने और सूजन का कारण बनने का समय नहीं होता है।
यह बीमारी तीव्र और पुरानी दोनों हो सकती है, हालांकि एपिडीडिमाइटिस का जीर्ण रूप अपेक्षाकृत दुर्लभ है।
लक्षण
रोग की शुरुआत तीव्र है: अंडकोश आकार में बढ़ जाता है, इसके एक हिस्से में तेज दर्द होता है, चलने से बढ़ जाता है। धीरे-धीरे, दर्द ग्रोइन, पेरिनेम और कभी-कभी सैक्रल और लम्बर स्पाइन तक भी फैल जाता है। अंडकोष का प्रभावित भाग बढ़ जाता है, इसकी त्वचा लाल हो जाती है, सूजन के कारण इसकी तह खो जाती है। इसी समय, रोगी के शरीर का तापमान 38-39 सी तक बढ़ जाता है, सूजन की बीमारी के सामान्य लक्षण दिखाई देते हैं: कमजोरी, सिरदर्द, भूख न लगना। एपिडीडिमिस बढ़ता है, घना हो जाता है, छूने पर तेज दर्द होता है।
जटिलताओं
यदि अनुपचारित किया जाता है, तो कुछ दिनों के बाद, एपिडीडिमिस में भड़काऊ प्रक्रिया से अंडकोष का दमन हो सकता है। उसी समय, रोगी की स्थिति तेजी से बिगड़ती है: वह बुखार से पीड़ित होता है, अंडकोश की त्वचा चमकदार हो जाती है, छूने पर सूजन और तेज दर्द दिखाई देता है।
एपिडीडिमाइटिस की एक और जटिलता अंडकोष में सूजन का संक्रमण और तीव्र ऑर्काइटिस का विकास है। एक लंबे पाठ्यक्रम के साथ, इस तरह की एक भड़काऊ प्रक्रिया संयोजी ऊतक की उपस्थिति की ओर ले जाती है और, परिणामस्वरूप, शुक्राणुजोज़ा के लिए एपिडीडिमिस की रुकावट की घटना होती है।
इलाज
एपिडीडिमाइटिस के हल्के रूपों का उपचार घर पर संभव है। जटिलताओं के खतरे के साथ ही अस्पताल में भर्ती किया जाता है।
रोगी को सख्त बेड रेस्ट का पालन करना चाहिए। अंडकोश की गतिहीनता सुनिश्चित करने के लिए, इसे एक निश्चित ऊंचा स्थान दिया जाता है (एक मुड़े हुए तौलिये की मदद से या एक विशेष सहायक पट्टी - एक सस्पेंसर या पैंटी पहनकर)। उपचार की पूरी अवधि के दौरान, आपको ऐसे आहार का पालन करना चाहिए जिसमें मसालेदार और तले हुए खाद्य पदार्थों के उपयोग के साथ-साथ किसी भी मादक पेय का पूर्ण बहिष्कार शामिल हो। खूब पानी पीना आवश्यक है, औषधीय पौधों के साथ फलों के पेय और चाय का उपयोग करने की सलाह दी जाती है।
इस बीमारी के नाम का महामारी से कोई लेना-देना नहीं है और यह लैटिन शब्द एपिडिमिस से आया है, जिसका अनुवाद "एपिडियम" है।
तीव्र एपिडीडिमिस में, ठंड के स्थानीय अनुप्रयोग का संकेत दिया जाता है: अंडकोश या एक इकाई पर एक ठंडा सेक (सत्र की अवधि 1-2 घंटे, कम से कम 30 मिनट का ब्रेक)।
एक स्थिर सकारात्मक प्रभाव प्राप्त करने के लिए, अंतर्निहित बीमारी का इलाज करना अनिवार्य है, जिसकी जटिलता एपिडीडिमाइटिस थी। एंटीबायोटिक्स, विरोधी भड़काऊ और शोषक दवाएं, एंजाइम, विटामिन निर्धारित हैं। जब एपिडीडिमिस में तीव्र भड़काऊ प्रक्रिया कम हो जाती है, तो अंडकोश, फिजियोथेरेपी पर थर्मल प्रक्रियाएं लागू की जाती हैं।
एपिडीडिमिस के दमन के विकास के साथ, फोड़े को खोलने और निकालने के लिए एक ऑपरेशन किया जाता है, गंभीर मामलों में, एपिडीडिमेक्टोमी (एपिडीडिमिस को हटाना)।
क्रोनिक एपिडीडिमाइटिस
क्रोनिक एपिडीडिमाइटिस आमतौर पर विशिष्ट सूजन संबंधी बीमारियों (सिफलिस, तपेदिक) के साथ या किसी व्यक्ति के सर्जिकल नसबंदी के बाद विकसित होता है। विशेषता लक्षण: अंडकोष में लगातार या आंतरायिक दर्द, विशेष रूप से चलते समय; 37 डिग्री सेल्सियस तक शरीर के तापमान में नियमित वृद्धि; एपिडीडिमिस स्पर्श करने के लिए दृढ़ और दर्दनाक हो जाता है।
क्रोनिक एपिडीडिमाइटिस सबसे अधिक बार द्विपक्षीय होता है। इस मामले में, एपिडीडिमिस (वास डेफेरेंस की अभेद्यता) के द्विपक्षीय विस्मरण की उच्च संभावना है, जो अक्सर बांझपन की ओर ले जाती है।
पुरानी एपिडीडिमाइटिस का उपचार लंबा है, और स्थानीय उपचार, फिजियोथेरेपी पर जोर दिया गया है। यदि रूढ़िवादी चिकित्सा सकारात्मक परिणाम नहीं देती है और जटिलताएं विकसित होती हैं, तो एपिडीडिमेक्टोमी का सहारा लें।
निवारण
एपिडीडिमाइटिस की रोकथाम में जननांग अंगों की पुरानी सूजन संबंधी बीमारियों का समय पर उपचार होता है, मुख्य रूप से पुरानी मूत्रमार्गशोथ और प्रोस्टेटाइटिस।
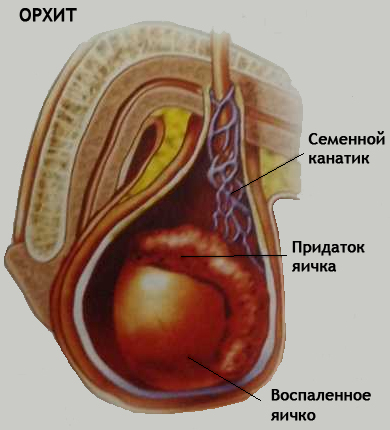 वृषण शोथ कहलाता है। एक नियम के रूप में, ऑर्काइटिस एक स्वतंत्र बीमारी नहीं है, बल्कि विभिन्न संक्रामक रोगों की जटिलता है: कण्ठमाला, इन्फ्लूएंजा, स्कार्लेट ज्वर, चिकन पॉक्स, निमोनिया। लेकिन सबसे अधिक बार, ऑर्काइटिस अव्यक्त संक्रमण (मूत्रमार्गशोथ, प्रोस्टेटाइटिस, वेसिकुलिटिस या एपिडीडिमाइटिस) के कारण होने वाली सूजन संबंधी बीमारियों की पृष्ठभूमि के खिलाफ विकसित होता है। इस मामले में, वृषण चोटें भी एक गंभीर उत्तेजक कारक के रूप में काम कर सकती हैं।
वृषण शोथ कहलाता है। एक नियम के रूप में, ऑर्काइटिस एक स्वतंत्र बीमारी नहीं है, बल्कि विभिन्न संक्रामक रोगों की जटिलता है: कण्ठमाला, इन्फ्लूएंजा, स्कार्लेट ज्वर, चिकन पॉक्स, निमोनिया। लेकिन सबसे अधिक बार, ऑर्काइटिस अव्यक्त संक्रमण (मूत्रमार्गशोथ, प्रोस्टेटाइटिस, वेसिकुलिटिस या एपिडीडिमाइटिस) के कारण होने वाली सूजन संबंधी बीमारियों की पृष्ठभूमि के खिलाफ विकसित होता है। इस मामले में, वृषण चोटें भी एक गंभीर उत्तेजक कारक के रूप में काम कर सकती हैं।
रोग अपने पाठ्यक्रम में तीव्र और जीर्ण हो सकता है।
तीव्र ऑर्काइटिस
तीव्र ऑर्काइटिस अंडकोष में एक ओलिगो की उपस्थिति के साथ शुरू होता है, जो कमर को पेरिनेम या त्रिकास्थि देता है। प्रभावित पक्ष पर अंडकोश 2 गुना या अधिक बढ़ जाता है। उसकी त्वचा चिकनी, स्पर्श करने के लिए गर्म और लाल हो जाती है। सूजे हुए अंडकोष का आकार भी बढ़ जाता है और छूने में बहुत दर्द होता है।
तीव्र ऑर्काइटिस की मुख्य जटिलता अंडकोष का संभावित दमन है और इसके परिणामस्वरूप बांझपन का विकास होता है। इसलिए, यदि दमन की थोड़ी सी भी संभावना है, तो रोगी को अस्पताल में भर्ती कराया जाना चाहिए।
तीव्र ऑर्काइटिस अक्सर अंतर्निहित बीमारी के उपचार के साथ अपने आप ठीक हो जाता है। हालांकि, इसके लिए अंडकोश को एक निश्चित स्थिति में रखने के लिए सस्पेंसोरियम या कच्छा पहनने की आवश्यकता होती है, साथ ही ठंड के स्थानीय अनुप्रयोग की भी आवश्यकता होती है। तीव्र भड़काऊ प्रक्रिया के उन्मूलन के बाद, फिजियोथेरेपी की जाती है।
शायद तीव्र ऑर्काइटिस की अधिक गंभीर जटिलता एक फोड़ा (प्यूरुलेंट सूजन) का विकास है। इस मामले में, अस्पताल में भर्ती होना आवश्यक है: अस्पताल में अंडकोष को खोलकर निकाला जाता है। बहुत कम ही, सबसे गंभीर मामलों में, मवाद के साथ वृषण ऊतक के पूर्ण पिघलने के साथ, एकतरफा ऑर्कियोटॉमी की जाती है - अंडकोष को हटाना। अंडकोश की किसी भी चोट के लिए, एक मूत्र रोग विशेषज्ञ से परामर्श करना सुनिश्चित करें।
जीर्ण orchitis
क्रोनिक ऑर्काइटिस जेनिटोरिनरी सिस्टम (प्रोस्टेटाइटिस, यूरेथ्राइटिस, वेसिकुलिटिस) की पुरानी सूजन संबंधी बीमारियों की जटिलता के रूप में विकसित हो सकता है या तीव्र ऑर्काइटिस के अनुचित या अपर्याप्त उपचार के साथ हो सकता है। इस मामले में एकमात्र लक्षण स्पर्श करने पर अंडकोष की कुछ खटास है। रोग के तेज होने के दौरान, चलने पर अंडकोष में दर्द दिखाई देता है।
क्रोनिक ऑर्काइटिस अंडकोष के स्रावी कार्य में कमी की ओर जाता है और तीव्र ऑर्काइटिस की तुलना में अधिक बार बांझपन का कारण बन सकता है। इसका उपचार काफी लंबा और श्रमसाध्य है, इसे किसी विशेषज्ञ की देखरेख में ही किया जाता है। इस मामले में, अंतर्निहित बीमारी का उपचार चिकित्सा का एक अनिवार्य घटक होना चाहिए। जीवाणुरोधी दवाओं का कोर्स सक्रिय रूप से फिजियोथेरेपी प्रक्रियाओं के साथ जोड़ा जाता है। यदि लंबे समय तक एक मूर्त प्रभाव प्राप्त करना संभव नहीं है, तो एकतरफा ऑर्कियोटॉमी की जाती है।
निवारण
ऑर्काइटिस की रोकथाम जननांग प्रणाली की तीव्र और पुरानी सूजन संबंधी बीमारियों का समय पर उपचार है।
प्रोस्टेटाइटिस एक बीमारी है जो प्रोस्टेट स्राव के प्रयोगशाला परीक्षणों में कुछ शिकायतों और सूजन के संकेतों की उपस्थिति की विशेषता है। प्रोस्टेटाइटिस के प्रेरक एजेंटों में जीनस एस्चेरिचिया कोलाई के बैक्टीरिया प्रमुख हैं। वे इस बीमारी को एसटीआई के प्रेरक एजेंटों की तुलना में बहुत अधिक बार पैदा करते हैं।
जोखिम
- शरीर का पुराना हाइपोथर्मिया
- मूत्राशय का विलंबित खाली होना
- यौन क्रिया की डिसरिथिमिया (अनियमितता)।
- हाइपोडायनामिया (गतिहीन जीवन शैली)
- जननांग प्रणाली के सहवर्ती रोग
- बुरी आदतें (धूम्रपान, शराब)
 लक्षण
लक्षण
कई अलग-अलग लक्षणों में, सबसे पहले, सामान्य लक्षणों को प्रतिष्ठित किया जाता है: चिड़चिड़ापन, सुस्ती, थकान, भूख न लगना, चिंता और कार्य क्षमता में उल्लेखनीय कमी। विशिष्ट लक्षण भी आवश्यक रूप से मौजूद हैं: पेशाब विकार, बार-बार पेशाब आना, पेशाब के दौरान दर्द और पेरिनेम में लगातार दर्द, वंक्षण क्षेत्र, अंडकोश, मुंड लिंग। दुर्भाग्य से, जननांग क्षेत्र में दर्द प्रोस्टेटाइटिस का एक अनिवार्य साथी है।
लेकिन रोगियों के लिए यौन रोग को सहना विशेष रूप से कठिन होता है, जो हमेशा इस बीमारी में मौजूद होता है, क्योंकि वे प्रोस्टेट ग्रंथि और पैल्विक अंगों में भड़काऊ और भीड़भाड़ वाली घटनाओं का परिणाम होते हैं। सबसे पहले, शीघ्रपतन प्रकट होता है, फिर स्तंभन घटक कमजोर हो जाता है, संभोग के दौरान संभोग का तेज तेजी से मिट जाता है, जिसके बाद कामेच्छा कमजोर हो जाती है। विफलताओं के परिणामस्वरूप, एक आदमी यौन अंतरंगता का डर विकसित कर सकता है, आत्म-संदेह विकसित कर सकता है। और यह, बदले में, चिड़चिड़ापन और न्यूरोसिस की उपस्थिति में वृद्धि की ओर जाता है।
तीव्र और पुरानी प्रोस्टेटाइटिस
तीव्र और पुरानी बैक्टीरियल प्रोस्टेटाइटिस हैं। तीव्र प्रोस्टेटाइटिस में, एक नियम के रूप में, ऊपर सूचीबद्ध लक्षणों के अलावा, शरीर का तापमान बढ़ जाता है, और मल त्याग के दौरान मलाशय में दर्द होता है। प्यूरुलेंट सूजन के चरण में, मूत्रमार्ग या मलाशय से फोड़े का सहज उद्घाटन और मवाद का बहिर्वाह संभव है।
तीव्र प्रोस्टेटाइटिस में आमतौर पर अस्पताल में भर्ती होने की आवश्यकता नहीं होती है और एंटीबायोटिक दवाओं के साथ इसका सफलतापूर्वक इलाज किया जाता है, लेकिन कुछ मामलों में सर्जरी आवश्यक होती है। एक डॉक्टर की असामयिक यात्रा से गंभीर परिणाम हो सकते हैं: आसपास के अंगों और ऊतकों में संक्रमण का प्रसार, सेप्सिस (रक्त विषाक्तता) की घटना, रोग का जीर्ण रूप में संक्रमण, जो जननांग अंगों की महत्वपूर्ण शिथिलता का कारण बन सकता है। - नपुंसकता और बांझपन।
क्रोनिक प्रोस्टेटाइटिस एक बीमारी है जो एक लंबे कोर्स और लगातार रिलैप्स की विशेषता है। इसका गंभीर परिणाम प्रोस्टेट ग्रंथि में निशान और संयोजी ऊतक का निर्माण होता है, जिससे अंग की झुर्रियां होती हैं और परिणामस्वरूप, बिगड़ा हुआ पेशाब, मूत्राशय, गुर्दे और मूत्रवाहिनी का बिगड़ना होता है। और बुढ़ापे में, एक नियम के रूप में, इसमें प्रोस्टेटिक हाइपरप्लासिया भी जोड़ा जाता है।
क्रोनिक प्रोस्टेटाइटिस का उपचार
क्रोनिक प्रोस्टेटाइटिस से पूरी तरह से ठीक होना बेहद मुश्किल है। रोग का निदान रोग की अवधि और प्रोस्टेट ग्रंथि में शारीरिक और कार्यात्मक परिवर्तनों की डिग्री जैसे कारकों पर निर्भर करता है। इसलिए, समय-समय पर डॉक्टर से परामर्श करना और उनकी सभी सिफारिशों का सावधानीपूर्वक पालन करना बेहद जरूरी है।
क्रोनिक प्रोस्टेटाइटिस का उपचार जटिल होना चाहिए और प्रत्येक व्यक्तिगत रोगी में लक्षणों की विशेषताओं के आधार पर व्यक्तिगत रूप से निर्धारित किया जाना चाहिए। इस मामले में, जीवाणुरोधी दवाओं, विटामिन, फिजियोथेरेपी प्रक्रियाओं और शारीरिक व्यायाम का उपयोग किया जाता है।
निवारण
प्रोस्टेटाइटिस की रोकथाम इसके विकास के लिए कारकों का अधिकतम उन्मूलन है। यह पैल्विक अंगों में रक्त परिसंचरण के ठहराव और प्रोस्टेट ग्रंथि में स्राव के ठहराव के साथ-साथ पड़ोसी अंगों में भड़काऊ प्रक्रियाओं का समय पर और व्यापक उपचार है।
30 वर्ष से अधिक आयु के 30% से अधिक पुरुषों में क्रोनिक प्रोस्टेटाइटिस का पता चला है।
यौन जीवन की लय के सामान्यीकरण का बहुत महत्व है। अनुशंसित संख्या और संभोग की अवधि का एक औसत शारीरिक मानदंड है: 20 से 45 वर्ष की आयु के पुरुषों के लिए - योनि में लिंग की शुरूआत के बाद 3-5 मिनट की औसत अवधि के साथ प्रति सप्ताह 2-3 कार्य। यह ध्यान रखना महत्वपूर्ण है कि यौन क्रियाओं की संख्या में कृत्रिम वृद्धि, पर्याप्त इच्छा के बिना, केवल पुरुष को नुकसान पहुंचाएगी, क्योंकि इससे प्रोस्टेट ग्रंथि में बिगड़ा हुआ रक्त परिसंचरण भी होगा।
इसके अलावा, हम शराब के सेवन की अयोग्यता पर पाठकों का विशेष ध्यान आकर्षित करना चाहते हैं, क्योंकि शराब के सेवन की पृष्ठभूमि के खिलाफ, शिरापरक बहिर्वाह तेजी से बिगड़ता है, जो कंजेस्टिव प्रोस्टेटाइटिस के विकास का कारण बनता है। इसके अलावा, मजबूत पेय के व्यवस्थित उपयोग के साथ, पुरुष सेक्स हार्मोन का स्तर काफी कम हो जाता है और यौन कमजोरी होती है।
आधुनिक चिकित्सा में, "प्रोस्टेटाइटिस" की अवधारणा की व्यापक रूप से व्याख्या की जाती है: इसमें न केवल बैक्टीरियल प्रोस्टेटाइटिस, बल्कि प्रोस्टेटोडोनिया भी शामिल है - पुरानी पैल्विक दर्द का एक गैर-भड़काऊ सिंड्रोम।

जैसा कि परिभाषा से देखा जा सकता है, हम विशेष रूप से संक्रामक रोगों के बारे में बात कर रहे हैं जो एक विशिष्ट रोगज़नक़ के कारण होते हैं - कुछ प्रकार के रोगजनक सूक्ष्मजीव जो पुरुषों और महिलाओं दोनों के जननांग अंगों को प्रभावित करते हैं। सेक्स का काफी व्यापक समूह संक्रमणोंयौन संचारित रोगों (एसटीडी) की सूची शामिल है जो समान अंगों को प्रभावित करते हैं। यौन संचारित संक्रमण यौन संचारित रोगों का पर्याय हैं।
हालांकि, एसटीडी समूह और सभी यौन संचारित संक्रमणों के बीच एक महत्वपूर्ण अंतर यह है कि बाद वाले को न केवल यौन रूप से, बल्कि संपर्क द्वारा भी प्रसारित किया जा सकता है, और मूत्र प्रणाली (उदाहरण के लिए, यकृत, प्रतिरक्षा) के अलावा अन्य अंगों और प्रणालियों को प्रभावित करता है।
इसलिए, अक्सर, यौन संक्रमण का मतलब केवल यौन संचारित रोगों का एक समूह होता है, जो पूरी तरह सच नहीं है। यौन संक्रमणों की सूची काफी विस्तृत है, और रोग के प्रेरक एजेंट को यौन संपर्क और घरेलू संपर्क दोनों के माध्यम से प्रेषित किया जा सकता है (उदाहरण के लिए, व्यक्तिगत स्वच्छता का पालन न करना, चिकित्सा संस्थानों में बाँझपन के नियमों की उपेक्षा, चोटें, वगैरह।)।
जननांग संक्रमण की घटना के समय को सटीक रूप से निर्धारित करना असंभव है। हालाँकि, उन्हें प्राचीन काल से जाना जाता है - यहाँ तक कि चीन, रोम, ग्रीस, मिस्र और भारत के डॉक्टरों ने भी इस प्रकार की बीमारी की विभिन्न अभिव्यक्तियों का वर्णन किया है। अफ्रीका को कई यौन संचारित संक्रमणों का जन्मस्थान माना जाता है, जहां जंगली में सूक्ष्मजीव पाए जाते हैं जो आनुवंशिक रूप से और रूपात्मक रूप से रोगजनक रोगजनकों के समान होते हैं।
जननांग संक्रमण के कारक एजेंट - रोगजनक और सशर्त रूप से रोगजनक
सूक्ष्मजीवों
 यौन संक्रमण का कारक एजेंट रोगजनक या अवसरवादी सूक्ष्मजीव हो सकता है। इसका मतलब क्या है?
यौन संक्रमण का कारक एजेंट रोगजनक या अवसरवादी सूक्ष्मजीव हो सकता है। इसका मतलब क्या है?
एक या किसी अन्य मानव अंग के माइक्रोफ्लोरा की संरचना में एक रोगजनक सूक्ष्मजीव सामान्य रूप से कभी नहीं पाया जाता है, और जब यह शरीर में प्रवेश करता है, तो यह इस रोगज़नक़ की विशेषताओं के साथ एक संक्रामक-भड़काऊ प्रक्रिया के विकास का कारण बनता है। जननांग संक्रमण के विकास का कारण बनने वाले मुख्य रोगजनक सूक्ष्मजीवों में शामिल हैं:
- पेल ट्रेपोनिमा (ट्रेपोनिमा पैलिडम) - सिफलिस का प्रेरक एजेंट;
- निसेरिया गोनोरिया (निसेरिया गोनोरिया) - सूजाक का प्रेरक एजेंट;
- ट्राइकोमोनास (ट्राइकोमोनास वेजिनेलिस) - ट्राइकोमोनिएसिस (ट्राइकोमोनिएसिस) का प्रेरक एजेंट;
- क्लैमाइडिया (क्लैमाइडिया ट्रैकोमैटिस) - क्लैमाइडिया का प्रेरक एजेंट;
- हरपीज वायरस (मानव हर्पीसवायरस);
- मानव पेपिलोमावायरस (एचपीवी - मानव पैपिलोमावायरस) - पैपिलोमा, मौसा, गर्भाशय ग्रीवा के कटाव का प्रेरक एजेंट।
प्रेरक एजेंट महिलाओं और पुरुषों में प्रजनन प्रणाली के विभिन्न अंगों को प्रभावित करता है, जिससे हमेशा एक भड़काऊ प्रक्रिया होती है। यह याद रखना चाहिए कि एक यौन संक्रमण इस तथ्य की विशेषता है कि एक निश्चित रोगज़नक़ (रोगजनक सूक्ष्मजीव) है जो प्रजनन प्रणाली के विभिन्न अंगों के श्लेष्म झिल्ली पर आक्रमण करता है, जिससे बाद की सूजन होती है। यह भड़काऊ प्रक्रिया अलग-अलग तरीकों से आगे बढ़ सकती है, जो प्रतिरक्षा प्रणाली की स्थिति, अन्य संक्रमणों की उपस्थिति आदि पर निर्भर करती है। निदान नहीं लिखने के लिए, उदाहरण के लिए, "सूजाक मूत्रमार्गशोथ", "सूजाक योनिशोथ" या "गोनोरियाल एडनेक्सिटिस", डॉक्टरों ने प्रभावित अंग (उदाहरण के लिए, सूजाक, मूत्रमार्ग, आदि) को निर्दिष्ट करते हुए रोग को केवल गोनोरिया कहने का फैसला किया। . वे अन्य यौन संचारित संक्रमणों के मामले में भी ऐसा ही करते हैं - अर्थात, वे रोग के नाम को मुख्य निदान के रूप में इंगित करते हैं और निर्दिष्ट करते हैं कि कौन सा अंग प्रभावित है।
यह याद रखना चाहिए कि यौन संक्रमण एक ही समय में मूत्र पथ के कई अंगों को प्रभावित कर सकता है। या, सबसे पहले, एक अंग का घाव विकसित होता है, और फिर अन्य शामिल होते हैं। इस मामले में, हम पैथोलॉजिकल प्रक्रिया (जटिलता) के सामान्यीकरण के बारे में बात कर रहे हैं, अर्थात, भड़काऊ प्रतिक्रिया में अन्य अंगों की भागीदारी।
प्रभावित अंगों के आधार पर, सभी यौन संक्रमणों को महिला और पुरुष में विभाजित किया जा सकता है। तो, यौन संक्रमण के प्रेरक एजेंट के कारण होने वाली निम्नलिखित विकृति को विशुद्ध रूप से "पुरुष" विकृति के लिए जिम्मेदार ठहराया जा सकता है:
1.
लिंग की सूजन (उदाहरण के लिए, बैलेनाइटिस, बालनोपोस्टहाइटिस)।
2.
प्रोस्टेट की सूजन।
विशुद्ध रूप से "मादा" जननांग संक्रमण के रोगजनकों के कारण होने वाली निम्नलिखित बीमारियाँ हैं:
1.
अंडाशय की सूजन।
2.
गर्भाशय की सूजन।
3.
फैलोपियन ट्यूब की सूजन।
4.
गर्भाशय ग्रीवा की सूजन।
5.
योनि की सूजन (योनिशोथ)।
मूत्रमार्गशोथ (मूत्रमार्ग की सूजन), सिस्टिटिस (मूत्राशय की सूजन), और गुर्दे या मूत्रवाहिनी की सूजन सार्वभौमिक बीमारियां हैं, जो यौन संक्रमण से संक्रमित होने पर, पुरुषों और महिलाओं दोनों को समान रूप से प्रभावित करती हैं।
पुरुषों और महिलाओं दोनों में यौन संक्रमण का भड़काऊ केंद्र मुंह, योनि, मूत्रमार्ग, गुदा, मलाशय या पेरिनेम में स्थित हो सकता है। इस स्थिति में, भड़काऊ फोकस का स्थान उस प्रकार के संपर्क पर निर्भर करता है जिसके परिणामस्वरूप संक्रमण हुआ। उदाहरण के लिए, ओरल सेक्स से ओरल गोनोरिया का विकास हो सकता है, और गुदा संपर्क क्रमशः गुदा या मलाशय के गोनोरिया आदि का कारण बन सकता है।
जननांग संक्रमण - एक सामान्य विशेषता
 शब्द "जननांग संक्रमण" अक्सर जननांग संक्रमण के पर्याय के रूप में प्रयोग किया जाता है। हालांकि, विशेषज्ञ इन अवधारणाओं के बीच अंतर करते हैं। जीनिटोरिनरी इन्फेक्शन शब्द को पुरुषों और महिलाओं के मूत्र पथ के सूजन संबंधी रोगों के रूप में समझा जाता है, जो यौन संक्रमण के प्रेरक एजेंट के कारण होता है। मूत्रजननांगी संक्रमणों में सिस्टिटिस, मूत्रमार्गशोथ, वृक्कगोणिकाशोध और कई अन्य दुर्लभ विकृतियां शामिल हैं। सभी मामलों में, जेनिटोरिनरी संक्रमण एक रोगजनक सूक्ष्मजीव के कारण होता है जिसने इन अंगों पर आक्रमण किया है, जिससे सूजन हो गई है।
शब्द "जननांग संक्रमण" अक्सर जननांग संक्रमण के पर्याय के रूप में प्रयोग किया जाता है। हालांकि, विशेषज्ञ इन अवधारणाओं के बीच अंतर करते हैं। जीनिटोरिनरी इन्फेक्शन शब्द को पुरुषों और महिलाओं के मूत्र पथ के सूजन संबंधी रोगों के रूप में समझा जाता है, जो यौन संक्रमण के प्रेरक एजेंट के कारण होता है। मूत्रजननांगी संक्रमणों में सिस्टिटिस, मूत्रमार्गशोथ, वृक्कगोणिकाशोध और कई अन्य दुर्लभ विकृतियां शामिल हैं। सभी मामलों में, जेनिटोरिनरी संक्रमण एक रोगजनक सूक्ष्मजीव के कारण होता है जिसने इन अंगों पर आक्रमण किया है, जिससे सूजन हो गई है। लगभग किसी भी यौन संक्रमण को जननांगों के साथ जोड़ा जाता है, क्योंकि मूत्रमार्ग एसटीडी के विकास के मुख्य और सबसे सामान्य लक्षणों में से एक है। यौन संक्रमण के रोगजनकों के साथ मूत्र अंगों का संक्रमण उनकी शारीरिक निकटता के कारण होता है। तो, मूत्रमार्ग (मूत्रमार्ग) महिलाओं में योनि के बगल में स्थित है और पुरुषों में वास deferens।
पुरुषों में मूत्रमार्गशोथ एक ऐसी स्थिति है जिसका इलाज महिलाओं की तुलना में अधिक कठिन होता है क्योंकि नहर बहुत लंबी होती है। तो, पुरुष मूत्रमार्ग की लंबाई 12-15 सेमी है, और महिला केवल 4-5 सेमी है। इस स्थिति में, महिलाओं में मूत्रमार्ग अधिक आसानी से ठीक हो जाता है, लेकिन जटिलताओं का जोखिम भी अधिक होता है, क्योंकि रोगज़नक़ों की आवश्यकता होती है अन्य अंगों में जाने के लिए थोड़ी दूरी तय करना। पुरुषों में, मूत्रमार्गशोथ का इलाज करना अधिक कठिन होता है, लेकिन जोखिम और जटिलताओं की दर कुछ हद तक कम होती है, क्योंकि रोगज़नक़ को अन्य अंगों से काफी दूरी तय करने की आवश्यकता होती है।
सभी जननांग संक्रमणों के सामान्य लक्षण
बेशक, प्रत्येक यौन संक्रमण की अपनी विशेषताएं होती हैं, लेकिन इस समूह के सभी रोगों में कई सामान्य लक्षण होते हैं। इसलिए, यदि आपके पास निम्नलिखित लक्षण हैं, तो आप किसी भी यौन संक्रमण से संक्रमित होने का संदेह कर सकते हैं:- जननांगों से निर्वहन जो सामान्य से भिन्न होता है (उदाहरण के लिए, विपुल, झागदार, तीखी गंध, असामान्य रंग, आदि के साथ);
- जननांग और मूत्र अंगों में खुजली की अनुभूति;
- जननांग और मूत्र अंगों में जलन और दर्द;
- धुंधला पेशाब, पेशाब की मात्रा में बदलाव आदि;
- मूत्र के सामान्य विश्लेषण में मवाद, ल्यूकोसाइट्स, एपिथेलियम, कास्ट या एरिथ्रोसाइट्स;
- निचले पेट में बेचैनी की भावना (दर्द खींचना, दर्द महसूस करना, आदि);
- संभोग के दौरान दर्द;
- बढ़े हुए लिम्फ नोड्स, विशेष रूप से वंक्षण;
- विभिन्न घावों की त्वचा पर विकास - धब्बे, pustules, पुटिका, अल्सर, आदि।
संक्रमण के तरीके
चूंकि यौन संक्रमण के प्रेरक एजेंट प्राकृतिक परिस्थितियों में जीवन के अनुकूल नहीं होते हैं, इसलिए उनका एक व्यक्ति से दूसरे व्यक्ति में संचरण सीधे संपर्क के माध्यम से ही संभव है। संक्रमण अक्सर असुरक्षित यौन संपर्क के माध्यम से होता है, बीमार व्यक्ति से स्वस्थ व्यक्ति तक। संक्रमण किसी भी प्रकार के यौन संपर्क के माध्यम से होता है - योनि, मौखिक या गुदा। यह याद रखना चाहिए कि बीमार व्यक्ति के साथ संभोग के दौरान विभिन्न कामुक उपकरणों (डिल्डो आदि) के उपयोग से भी संक्रमण होता है।संचरण के यौन मार्ग के अलावा, रोगज़नक़ को निकट घरेलू संपर्क, या दूषित उपकरणों के माध्यम से प्रेषित किया जा सकता है। उदाहरण के लिए, पेपिलोमावायरस या ट्राइकोमोनास को तौलिये, स्पंज और अन्य स्वच्छता वस्तुओं को साझा करने से प्रेषित किया जा सकता है। स्केबीज घुन या जघन्य जूँ एक स्वस्थ व्यक्ति को रोगी के साथ दैनिक संपर्क, बिस्तर की चादर, दरवाज़े की कुंडी आदि के माध्यम से संक्रमित करता है। बीमार माता या पिता से बच्चे को कई यौन संचारित संक्रमण हो सकते हैं, जैसे कि बच्चे के जन्म के दौरान।
जननांग संक्रमण के संचरण के तरीकों का एक अलग समूह गैर-बाँझ चिकित्सा उपकरण है। इस मामले में, उपकरण का उपयोग करते समय रोगज़नक़ स्थानांतरित हो जाता है, पहले एक संक्रमित व्यक्ति के लिए, और फिर, उचित प्रसंस्करण के बिना, एक स्वस्थ व्यक्ति के लिए। एड्स और हेपेटाइटिस दूषित दान किए गए रक्त के आधान के माध्यम से प्रेषित किया जा सकता है जो आवश्यक जांचों को पार नहीं कर पाया है।
क्या यौन संचारित संक्रमणों को ओरल सेक्स - वीडियो के माध्यम से प्रेषित किया जा सकता है
कौन से परीक्षण यौन संचारित संक्रमणों का पता लगा सकते हैं?
 आज, विभिन्न प्रयोगशाला विधियों की एक विस्तृत श्रृंखला है जो आपको यौन संक्रमण की उपस्थिति या अनुपस्थिति के साथ-साथ रोगजनक के प्रकार और दवा की संवेदनशीलता को सटीक रूप से निर्धारित करने की अनुमति देती है। तो, निम्नलिखित परीक्षणों का उपयोग करके जननांग संक्रमण का पता लगाया जा सकता है:
आज, विभिन्न प्रयोगशाला विधियों की एक विस्तृत श्रृंखला है जो आपको यौन संक्रमण की उपस्थिति या अनुपस्थिति के साथ-साथ रोगजनक के प्रकार और दवा की संवेदनशीलता को सटीक रूप से निर्धारित करने की अनुमति देती है। तो, निम्नलिखित परीक्षणों का उपयोग करके जननांग संक्रमण का पता लगाया जा सकता है: - एक्सप्रेस परीक्षण;
- बैक्टीरियोलॉजिकल विधि;
- मूत्र अंगों से लिए गए स्मीयर की माइक्रोस्कोपी;
- प्रतिरक्षा प्रतिदीप्ति प्रतिक्रिया (आरआईएफ);
- एंजाइम इम्यूनोएसे (एलिसा);
- सीरोलॉजिकल विधि;
- लिगेज चेन रिएक्शन;
- पोलीमरेज श्रृंखला अभिक्रिया;
- उत्तेजक परीक्षण।
जननांग अंगों के निर्वहन का एक स्वैब जल्दी से किया जा सकता है, लेकिन इसकी विश्वसनीयता प्रयोगशाला सहायक की योग्यता और जैविक नमूना लेने की शुद्धता से निर्धारित होती है।
एंजाइम इम्यूनोएसे, प्रतिरक्षा प्रतिदीप्ति प्रतिक्रिया, सीरोलॉजिकल विधि में उच्च संवेदनशीलता होती है, हालांकि, प्राप्त परिणामों की विश्वसनीयता रोगजनक एजेंट के प्रकार और प्रयोगशाला के स्तर पर निर्भर करती है। इन विधियों का उपयोग करके कुछ संक्रमणों का बहुत सटीक निदान किया जा सकता है, और अन्य यौन रोगों का पता लगाने के लिए उनमें अपर्याप्त संवेदनशीलता और विशिष्टता होती है।
किसी भी यौन संक्रमण का पता लगाने के लिए सबसे सटीक, संवेदनशील और विशिष्ट तरीके मध्यम और आणविक आनुवंशिक विश्लेषण - लिगेज या पोलीमरेज़ चेन रिएक्शन (LCR या PCR) पर बैक्टीरियोलॉजिकल सीडिंग हैं।
गुप्त पुराने यौन संक्रमण का पता लगाने के लिए विशेष रूप से उत्तेजक परीक्षण किए जाते हैं। इस मामले में, रसायनों या भोजन का सेवन प्रतिरक्षा प्रणाली की अल्पकालिक उत्तेजना का कारण बनता है, जैविक सामग्री ली जाती है, और रोगज़नक़ को मध्यम या पोलीमरेज़ चेन रिएक्शन पर इनोक्यूलेशन द्वारा निर्धारित किया जाता है।
रोकथाम के सिद्धांत
यौन संक्रमण के रोगजनकों के संचरण के तरीकों को ध्यान में रखते हुए, इन रोगों की रोकथाम के मूल सिद्धांत इस प्रकार हैं:- कंडोम का उपयोग (पुरुष और महिला);
- असुरक्षित यौन संपर्क के बाद रोगज़नक़ को नष्ट करने वाले विभिन्न स्थानीय एजेंटों का उपयोग;
- जननांग संक्रमण की उपस्थिति के लिए नियमित परीक्षण;
- यौन संक्रमण के मामले में अनुवर्ती नियंत्रण के साथ सही और प्रभावी उपचार;
- यौन भागीदारों की पहचान और उपचार;
- उपचार के दौरान यौन आराम;
- साथी को मौजूदा यौन संक्रमणों के बारे में सूचित करना;
- हेपेटाइटिस और मानव पेपिलोमावायरस के खिलाफ टीकों का उपयोग;
- व्यक्तिगत स्वच्छता के नियमों का अनुपालन (एक व्यक्तिगत तौलिया, स्पंज, साबुन, रेजर, आदि की उपस्थिति)।
जननांग संक्रमण के उपचार के लिए दवाएं
 आज, फार्माकोलॉजी जननांग संक्रमण के इलाज के लिए उपयोग की जाने वाली दवाओं की एक विस्तृत श्रृंखला प्रदान कर सकती है। जननांग संक्रमण के उपचार में प्रभावी दवाओं के मुख्य समूह:
आज, फार्माकोलॉजी जननांग संक्रमण के इलाज के लिए उपयोग की जाने वाली दवाओं की एक विस्तृत श्रृंखला प्रदान कर सकती है। जननांग संक्रमण के उपचार में प्रभावी दवाओं के मुख्य समूह: 1. एंटीबायोटिक्स :
- प्रणालीगत क्विनोलोन;
- एमिनोग्लाइकोसाइड्स;
- वैम्किक्लोविर;
- अल्पिज़रीन;
- मरहम गॉसिपोल;
- मेगासिन;
- बोनाफटन;
- अल्पिज़रीन, आदि।
- नाफ्टीफिन, आदि।
याद रखें कि जब किसी पुरुष या महिला में यौन संक्रमण का पता चलता है, तो यौन साथी की जांच करना और यदि आवश्यक हो तो इलाज करना अनिवार्य है।
कौन सा डॉक्टर यौन संचारित संक्रमण का निदान और उपचार करने में मदद करेगा?
यदि किसी व्यक्ति को यौन संक्रमण होने का संदेह है, तो आपको तुरंत एक विशेषज्ञ से संपर्क करना चाहिए जो एक योग्य निदान करेगा और सही और प्रभावी उपचार बताएगा। इसलिए, जब संकेत दिखाई देते हैं कि संभावित रूप से यौन संचारित संक्रमण से संक्रमण का संकेत मिलता है, तो आपको निम्नलिखित विशेषज्ञों से संपर्क करना चाहिए:1. स्त्री रोग विशेषज्ञ (महिलाओं के लिए)।
2. यूरोलॉजिस्ट (पुरुषों और महिलाओं के लिए)।
3. वेनेरोलॉजिस्ट (पुरुषों और महिलाओं के लिए)।
यौन संक्रमण और प्रजनन करने की क्षमता
कोई भी यौन संक्रमण पुरुष और महिला दोनों के प्रसव और गर्भाधान के लिए महत्वपूर्ण अंगों को प्रभावित करता है। घाव के अंग के आधार पर, प्रतिरक्षा की स्थिति, संक्रमण का कोर्स और पुरुष या महिला की व्यक्तिगत विशेषताओं के आधार पर, गर्भावस्था एक पुरानी बीमारी की पृष्ठभूमि के खिलाफ हो सकती है। यदि किसी महिला को पुराना यौन संक्रमण है, तो गर्भावस्था की शुरुआत के बाद, उसका पाठ्यक्रम प्रतिकूल होगा, अजन्मे बच्चे में विकृति का खतरा बढ़ जाता है, गर्भपात और समय से पहले जन्म का खतरा, साथ ही साथ अन्य जटिलताएँ विकसित होती हैं। यदि एक पुरुष एक पुराने यौन संक्रमण से पीड़ित है, लेकिन एक महिला के साथ यौन संपर्क के बाद वह गर्भवती हो जाती है, तो इस स्थिति में साथी को भ्रूण के अंतर्गर्भाशयी संक्रमण, या प्रारंभिक अवस्था में गर्भपात के उच्च जोखिम के साथ एक "ताज़ा" संक्रमण प्राप्त होता है। .यौन संचारित संक्रमण से पीड़ित एक महिला जो गर्भावस्था से पहले या गर्भावस्था के दौरान ठीक नहीं हुई है, प्रसव के दौरान अपने बच्चे और खुद को जोखिम में डालती है। प्रसव के दौरान, जननांग पथ से गुजरते समय एक बच्चा संक्रमित हो सकता है। जन्म नहर के सूजन वाले ऊतक खराब रूप से एक्स्टेंसिबल होते हैं, जिससे बच्चे के जन्म में टूटना होता है, और यह रक्त में रोगजनक रोगजनकों के प्रवेश में योगदान देता है, और मृत्यु या अन्य जटिलताओं के खतरे के साथ सामान्यीकृत सूजन का विकास होता है। भड़काऊ ऊतकों पर लगाए गए टांके अच्छी तरह से ठीक नहीं होते हैं, खराब हो जाते हैं, आदि।
एक पुराने यौन संक्रमण से पीड़ित व्यक्ति गर्भवती साथी को संक्रमित कर सकता है, जो अजन्मे बच्चे के विकास और प्रसव के दौरान भी प्रतिकूल है।
एक पुरुष या महिला में लंबे समय तक या बड़े पैमाने पर यौन संक्रमण अक्सर पुरानी सूजन के कारण बांझपन की ओर जाता है, जो निषेचन प्रक्रिया के सामान्य पाठ्यक्रम को रोकता है, और बाद में भ्रूण को गर्भाशय की दीवार में पेश करता है। यह याद रखना चाहिए कि पुरुषों और महिलाओं दोनों में यौन संक्रमण बांझपन का कारण बन सकता है। अधिकांश मामलों में, पुनरुत्पादन की क्षमता को बहाल करने के लिए, मौजूदा यौन संक्रमण का इलाज करना और उचित पोषण और सामान्य मजबूती के उपायों के संयोजन में विटामिन का एक कोर्स पीना पर्याप्त है।
यौन संचारित संक्रमणों को अनुबंधित करने के लिए कानूनी दायित्व
 रूसी संघ में, यौन रोगों से जानबूझकर किसी को संक्रमित करने के लिए आपराधिक दायित्व स्थापित किया गया है। इस मामले में संक्रमण के तरीके पर ध्यान नहीं दिया जाता है। यौन संक्रमण के जानबूझकर संक्रमण के तहत दो प्रकार की क्रियाओं को समझें:
रूसी संघ में, यौन रोगों से जानबूझकर किसी को संक्रमित करने के लिए आपराधिक दायित्व स्थापित किया गया है। इस मामले में संक्रमण के तरीके पर ध्यान नहीं दिया जाता है। यौन संक्रमण के जानबूझकर संक्रमण के तहत दो प्रकार की क्रियाओं को समझें: 1. सक्रिय क्रिया।
2. आपराधिक निष्क्रियता।
सक्रिय कार्रवाई से, वकीलों का मतलब जानबूझकर कंडोम का उपयोग करने से मना करना, एक ही डिश से एक साथ खाना या पीना, और इसी तरह। यही है, निकट संपर्क के उद्देश्य से सक्रिय क्रियाएं, जिसके दौरान यौन संक्रमण के कारक एजेंट को उच्च स्तर की संभावना वाले साथी को प्रेषित किया जाएगा। वकील आपराधिक निष्क्रियता के रूप में मौजूदा यौन संक्रमण के बारे में यौन साथी को चेतावनी देने में चुप्पी और विफलता को समझते हैं।
उपयोग करने से पहले, आपको एक विशेषज्ञ से परामर्श करना चाहिए।इसके वितरण की विधि के कारण सभी को व्यापक रूप से जाना जाता है। उन्होंने सदियों से मानवता को परेशान किया है, शायद सहस्राब्दी, गंभीर बीमारी, बांझपन, नवजात विकृति और असामयिक मृत्यु का कारण। डॉक्टरों ने कुछ संक्रमणों से अच्छी तरह से निपटना सीख लिया है, लेकिन उनमें से कुछ अभी भी या तो बीमारी के शुरुआती चरणों में ठीक हो सकते हैं या अभी भी हमारे प्रयासों का विरोध करने में सक्षम हैं।
एसटीआई की पूरी सूची तैयार करने से पहले, आपको यह पता लगाना होगा कि वे क्या हैं, वे लोगों को क्या धमकी देते हैं और वे शरीर को कैसे प्रभावित करते हैं।
यौन संचरित संक्रमण, या एसटीआई, किसी भी रूप में असुरक्षित संभोग के माध्यम से एक यौन साथी से एक असंक्रमित साथी को पारित किया जाता है। कारक एजेंट वायरस, बैक्टीरिया, कवक और हो सकते हैं।बहुत बार, संक्रमण का एक मिश्रित रूप देखा जाता है, विशेष रूप से उन लोगों में जो बिना सुरक्षा के स्वच्छंद हैं, असामाजिक व्यवहार, मादक पदार्थों की लत और शराब के आदी हैं।
कुछ प्रकार के एसटीआई होने के जोखिम को समझने में विफलता व्यक्ति को महंगा पड़ सकता है। वे मानव जननांग क्षेत्र में पुरानी भड़काऊ प्रक्रियाओं को जन्म दे सकते हैं, पुरुषों में गर्भपात या नपुंसकता और प्रोस्टेटाइटिस, घावों और प्रतिरक्षा प्रणाली का कारण बन सकते हैं, जो गंभीर बीमारियों का कारण बन सकते हैं, यहां तक कि घातक भी।
कुछ संक्रमण केवल प्रजनन प्रणाली को प्रभावित करते हैं, लेकिन वे पूरे शरीर में "बसने" में भी सक्षम होते हैं और स्वास्थ्य के लिए अपूरणीय क्षति का कारण बनते हैं, यहां तक कि रीढ़ की हड्डी और एक व्यक्ति को भी प्रभावित करते हैं।
एसटीआई के खिलाफ एकमात्र विश्वसनीय सुरक्षा यौन साथी, उच्च गुणवत्ता वाली सुरक्षा और संक्रमण का पता चलने पर समय पर पूर्ण उपचार चुनते समय सावधानी और देखभाल हो सकती है। दोनों भागीदारों को इलाज की जरूरत है।
एसटीआई की सूची: प्रकार, विवरण और संकेत

यौन संक्रमणों की संख्या में ऐसे रोग शामिल हैं जो बाहर से मानव शरीर में प्रवेश करते हैं, एक संक्रमित साथी से, और जिनके रोगजनक सामान्य स्थिति में लगातार हमारी त्वचा और श्लेष्म झिल्ली पर रहते हैं, बिना किसी नुकसान के। इन सूक्ष्मजीवों को सशर्त रूप से रोगजनक वनस्पति कहा जाता है।
जब तक शरीर स्वस्थ है, और प्रतिरक्षा प्रणाली संक्रमण के हमले का प्रतिरोध करती है और सूक्ष्मजीवों की संख्या को कम, गैर-खतरनाक स्तर पर रखती है, तब तक रोग नहीं होता है। लेकिन उसी के वाहक के साथ यौन संपर्क या प्रतिरक्षा में कमी के साथ, रोगजनकों की संख्या तेजी से बढ़ जाती है और व्यक्ति बीमार पड़ जाता है। प्रसिद्ध थ्रश, या कैंडिडिआसिस, ऐसी बीमारियों की संख्या के लिए जिम्मेदार ठहराया जा सकता है। इसके रोगजनक लगातार प्रत्येक व्यक्ति के शरीर में मौजूद होते हैं, लेकिन रोग तभी होता है जब कई स्थितियां मेल खाती हैं।
आधुनिक दवाओं के साथ कई यौन रोग रोगजनकों का काफी अच्छी तरह से इलाज किया जा सकता है, लेकिन इसे जितनी जल्दी हो सके करना बेहतर होता है, जब तक कि संक्रमण गंभीर भड़काऊ प्रक्रियाओं का कारण न बन जाए।
नतीजतन, आसंजन हो सकते हैं जो एक महिला को बांझपन, घावों, अप्रिय बाहरी चकत्ते और यहां तक कि ऑन्कोलॉजिकल ट्यूमर के साथ धमकी देते हैं। कुछ एसटीआई ऐसे हैं, जिनका इलाज न होने पर घातक हो सकता है। यह है, और। समय पर और उचित उपचार के साथ, ऐसे रोगियों का जीवनकाल काफी समय तक बढ़ाया जा सकता है।
उपयोगी वीडियो - STDs के लक्षण।
एसटीआई, या (यौन संचारित रोग) की अवधारणा यौन संचारित रोगों की अवधारणा से कुछ व्यापक है। "वीनस के रोग" यौन संचारित संक्रमणों की सूची में शामिल हैं, इसके अभिन्न अंग के रूप में।
पूर्ण एसटीआई सूची:
- सिफलिस ट्रेपोनिमा पैलिडम, या स्पाइरोचेट के कारण होता है, इसके तीन चरण होते हैं और यह जन्मजात हो सकता है। त्वचा, श्लेष्मा झिल्ली, मुलायम और हड्डी के ऊतकों, केंद्रीय तंत्रिका तंत्र को प्रभावित करने में सक्षम। यह आसानी से न केवल संभोग के माध्यम से, बल्कि संक्रमित रोगी के व्यक्तिगत सामान के साथ रक्त और घरेलू संपर्कों के माध्यम से भी प्रसारित होता है - ट्रेपोनिमा का वाहक। यह एक दाने, अल्सर, विशिष्ट संरचनाओं - चांसर्स और मसूड़ों द्वारा प्रकट होता है। द्वितीयक और तृतीयक सिफलिस अव्यक्त रूप में हो सकता है। यदि अनुपचारित छोड़ दिया जाए, तो यह कई स्वास्थ्य और मानसिक समस्याओं और फिर मृत्यु की ओर ले जाता है।
- गोनोरिया गोनोकोसी के कारण होता है, मूत्रमार्ग के श्लेष्म झिल्ली को प्रभावित करता है और, जब रोग फैलता है, मूत्राशय, संयुग्मन झिल्ली, ग्रसनी, और मौखिक श्लेष्मा। प्यूरुलेंट डिस्चार्ज, जलन और दर्द से प्रकट, बार-बार बाथरूम जाना। यह तीव्र और जीर्ण हो सकता है।
- ट्राइकोमोनिएसिस दुनिया के सभी देशों में बहुत आम है और इसे घरेलू तरीके से प्रसारित किया जा सकता है। पुरुषों में, यह दर्दनाक पेशाब, रक्त के निर्वहन से प्रकट होता है। महिलाओं में योनी का तेज लाल होना, जलन, खुजली, विपुल स्राव, संभोग के दौरान दर्द होता है।
- क्लैमाइडिया के कारण होता है और इसका एक बहुत ही गुप्त "चरित्र" होता है। बाहरी अभिव्यक्तियों की अनुपस्थिति के कारण संक्रमण का स्तर बहुत अधिक है। उन्नत रूपों के साथ, महिलाओं को खुजली, दर्द और जलन के साथ-साथ एक अप्रिय गंधयुक्त निर्वहन का अनुभव हो सकता है। पुरुषों में, पेशाब करते समय जलन और खुजली मुख्य रूप से प्रकट होती है।
- माइकोप्लाज्मोसिस अवसरवादी सूक्ष्मजीवों माइकोप्लाज्मा द्वारा उकसाया जाता है, अधिक बार महिलाओं को प्रभावित करता है, जिससे योनिजन और आंतरिक जननांग अंगों की सूजन संबंधी बीमारियां होती हैं।
- न केवल यौन रूप से, बल्कि बच्चे के जन्म के दौरान मां से नवजात शिशु को भी प्रेषित किया जा सकता है। लगभग हमेशा स्पष्ट लक्षणों के बिना गुजरता है, लेकिन पुरुषों में बड़ी संख्या में यूरियाप्लाज्म के साथ, प्रोस्टेटाइटिस के लक्षण दिखाई दे सकते हैं, संक्रमण के क्लासिक लक्षण हो सकते हैं - खुजली, जलन और दर्द।
- गार्डनरेलोसिस एक प्रकार का बैक्टीरियल वेजिनोसिस है जो लैक्टोबैसिली के "क्राउडिंग आउट" से जुड़ा है और उन्हें गार्डनेरेला और कुछ अन्य सूक्ष्मजीवों के साथ बदल देता है। इसके दिखने के कई तरीके हैं, न केवल यौन। एक बहुत ही सामान्य स्थिति।
- कैंडिडिआसिस, या थ्रश भी बेहद आम है और बिना किसी बाहरी हस्तक्षेप के हो सकता है, जैसे एंटीबायोटिक दवाओं का उपयोग। यह प्रचुर मात्रा में दही के निर्वहन, गंभीर खुजली, जलन और सूजन से प्रकट होता है। यह न केवल जननांगों, बल्कि मौखिक गुहा को भी प्रभावित कर सकता है।
- मानव पेपिलोमावायरस () यौन और घरेलू रूप से प्रसारित होता है, इसकी कई किस्में होती हैं, जिनमें से कुछ कैंसर पैदा करने में सक्षम होती हैं और अन्य जननांग और गुदा श्लेष्म पर जननांग मौसा के गठन को भड़काती हैं। यह त्वचा और श्लेष्म झिल्ली पर मस्सा जैसी संरचनाओं की उपस्थिति से प्रकट होता है, जो एकल हो सकते हैं या क्षति के निरंतर क्षेत्रों में बदल सकते हैं।
- साइटोमेगालोवायरस यौन और घरेलू तरीकों से, विभिन्न शारीरिक तरल पदार्थों के माध्यम से फैलता है। यह स्पर्शोन्मुख है, विशेष रूप से गर्भवती महिलाओं के लिए खतरनाक है, क्योंकि यह प्रभावित करता है।
- न केवल यौन रूप से, बल्कि संक्रमित रक्त के किसी भी संपर्क से भी फैलता है। धीरे-धीरे विकसित होता है, प्रतिरक्षा प्रणाली को प्रभावित करता है, जिससे एड्स होता है। मरीज़ अक्सर द्वितीयक संक्रमणों से मरते हैं जो शामिल हो गए हैं, उदाहरण के लिए, निमोनिया से, क्योंकि वायरस द्वारा मारे गए रोगी की प्रतिरक्षा प्रणाली प्रतिरोध नहीं करती है।
- यौन सहित वितरण के कई तरीके भी हैं। इन खतरनाक बीमारियों के साथ, संरचना और कार्यप्रणाली में परिवर्तन होता है, जो लक्षणों की एक श्रृंखला द्वारा प्रकट होता है।
- लिम्फोग्रानुलोमा वेनेरियम संक्रमित व्यक्ति की त्वचा और लिम्फ नोड्स को प्रभावित करता है। यह यूरोप और रूसी संघ में दुर्लभ है, क्योंकि इसके वितरण का मुख्य क्षेत्र अफ्रीका, दक्षिण अमेरिका है। एशिया और भारत। यह एक विशेष प्रकार के क्लैमाइडिया के कारण होता है, जो पुटिकाओं, अल्सर, लिम्फ नोड्स की सूजन, बुखार, सिरदर्द और अपच से प्रकट होता है।
जैसा कि सूची से देखा जा सकता है, कुछ संक्रमण एक वायरल प्रकृति (CMV, दाद, पैपिलोमाटोसिस और कॉन्डिलोमाटोसिस, हेपेटाइटिस, एचआईवी और अन्य), फंगल (कैंडिडिआसिस), बैक्टीरियल (सूजाक), या प्रोटोजोआ (यूरियाप्लास्मोसिस, मायकोप्लास्मोसिस और अन्य) द्वारा उकसाए गए हैं। अन्य)। तदनुसार, एक विशिष्ट रोगज़नक़ के लिए उपचार का चयन किया जाना चाहिए। मिश्रित संक्रमणों के लिए, संयुक्त उपचार का उपयोग किया जाता है।
प्रोस्टेट एडेनोमा (प्रोस्टेट एडेनोमा) स्वाभाविक रूप से कुछ पुराना शब्द है, और इसलिए इसका उपयोग आज थोड़ा अलग रूप में किया जाता है - सौम्य प्रोस्टेटिक हाइपरप्लासिया के रूप में। प्रोस्टेट एडेनोमा, जिन लक्षणों पर हम नीचे विचार करेंगे, वे इस परिभाषा में अधिक परिचित हैं। इस रोग की पहचान एक छोटी गांठ (संभवतः कई गांठ) के रूप में होती है, जो समय के साथ धीरे-धीरे बढ़ती जाती है। इस बीमारी की ख़ासियत यह है कि, इस क्षेत्र के कैंसर के विपरीत, प्रोस्टेट एडेनोमा एक सौम्य गठन है।

अशुक्राणुता एक बीमारी है जो वीर्य द्रव में शुक्राणुओं की अनुपस्थिति की विशेषता है। यह रोग पुरुष बांझपन का एक रूप है। यह ध्यान दिया जाना चाहिए कि इस तरह की बीमारी के साथ प्रजनन विधियों में से एक के साथ भी एक बच्चे को गर्भ धारण करना काफी मुश्किल है। स्पष्ट रूप से इस सवाल का जवाब देना असंभव है कि "क्या एज़ोस्पर्मिया को ठीक करना संभव है", क्योंकि सब कुछ रोग के रूप और एटियलॉजिकल तस्वीर पर निर्भर करेगा।

एस्थेनोज़ोस्पर्मिया एक ऐसी बीमारी है जिसमें गतिशील शुक्राणुओं की संख्या काफी कम हो जाती है। इन रोगियों में से दसवां हिस्सा बाद में बांझ हो जाता है। हालांकि, यदि आप एक प्रभावी उपचार चुनते हैं तो इस विकृति से निपटा जा सकता है।

बालनोपोस्टहाइटिस लिंग की त्वचा की एक काफी सामान्य भड़काऊ बीमारी है। आंकड़ों के अनुसार, पृथ्वी पर हर साल 11% पुरुष इस बीमारी से पीड़ित होते हैं। ICD-10 (बीमारियों का अंतर्राष्ट्रीय वर्गीकरण) के अनुसार पुरुषों में बालनोपोस्टहाइटिस एक दोहरी बीमारी है, क्योंकि इसमें सिर और चमड़ी के भीतरी पत्ते दोनों में एक भड़काऊ प्रक्रिया शामिल होती है।

Peyronie की बीमारी एक विकृति है जो केवल मानवता के आधे पुरुष के लिए विशेषता है। रोग की विशेषता इरेक्शन के दौरान दर्द की घटना से होती है, जो प्रोटीन झिल्ली में रेशेदार परिवर्तनों की पृष्ठभूमि के खिलाफ होती है। यह रोग दुर्लभ है, और यह उन पुरुषों में अधिक आम है जो चालीस और साठ वर्ष की आयु के बीच हैं।

वैरिकोसेले शुक्राणु कॉर्ड के क्षेत्र में नसों में एक परिवर्तन है, जो वैरिकाज़ नसों के संपर्क के परिणामस्वरूप बनता है और अंडकोष से शिरापरक रक्त के बहिर्वाह के उल्लंघन के साथ संयोजन में आगे बढ़ता है। वैरिकोसेले, जिसके लक्षण फटने और खींचने वाले दर्द, अंडकोश में भारीपन और बेचैनी के रूप में प्रकट होते हैं, साथ ही शिरापरक विस्तार भी दिखाई देता है, अक्सर सूजन और फटने के कारण होता है जिससे वैरिकाज़ वाहिकाएँ उजागर होती हैं, जो इसके साथ होती है अंडकोश में रक्तस्राव।

वेसिकुलिटिस एक भड़काऊ घाव है जो वीर्य पुटिकाओं में होता है। वेसिकुलिटिस, जिसके लक्षण ज्यादातर चिकने होते हैं, में कोई तीव्र अभिव्यक्ति नहीं होती है, जो उचित चिकित्सा देखभाल के प्रावधान के लिए रोगियों के देर से उपचार की ओर जाता है, और कुछ कठिनाइयों को भी निर्धारित करता है जो निदान करने की प्रक्रिया में प्रासंगिक हैं।

पुरुषों में एचआईवी एक खतरनाक वायरल बीमारी है, जिसे आज पूरी तरह से ठीक करने का कोई तरीका नहीं है। इसके संक्रमण के कई मार्ग हैं। वे ज्यादातर प्रजनन आयु के पुरुषों को प्रभावित करते हैं। मां से भ्रूण में संचरण संभव है। इस मामले में, रोग के लक्षण बचपन में ही प्रकट होंगे।

अंडकोष की जलोदर (हाइड्रोसील) एक ऐसी बीमारी है, जिसके परिणामस्वरूप अंडकोष में तरल पदार्थ जमा हो जाता है। यह रोग प्रक्रिया पुरुष लिंग के आकार में उल्लेखनीय वृद्धि की ओर ले जाती है। अंडकोष की जलोदर न केवल मजबूत सेक्स के वयस्कों में, बल्कि शिशुओं में भी हो सकती है।

प्रोस्टेट की सूजन एक ऐसी बीमारी है जो केवल पुरुषों के लिए विशेषता है और प्रोस्टेट ग्रंथि में भड़काऊ प्रक्रिया की विशेषता है। रोग बीस और पचास वर्ष की आयु के बीच होता है, लेकिन मुख्य जोखिम समूह तीस से अधिक पुरुष हैं।

पुरुषों में बवासीर एक अक्सर निदान की जाने वाली बीमारी है जो बड़ी संख्या में मनोवैज्ञानिक और शारीरिक परेशानियों का कारण बनती है, साथ ही जीवन की गुणवत्ता को बहुत कम कर देती है। मजबूत सेक्स के प्रतिनिधियों में, यह रोग महिलाओं की तुलना में कई गुना अधिक होता है। रोग मलाशय के जहाजों के प्लेक्सस की नसों का विस्तार है। यह उनके नुकसान और रक्तस्राव के साथ-साथ एक भड़काऊ प्रक्रिया की घटना की विशेषता है।

पुरुषों में गाइनेकोमास्टिया स्तन ग्रंथियों का एक पैथोलॉजिकल इज़ाफ़ा है, जो ग्रंथि या वसा ऊतक के विकास के परिणामस्वरूप विकसित होता है। इस तरह के पैथोलॉजिकल गठन को एक स्तन और दोनों पर देखा जा सकता है। स्तन ग्रंथि व्यास में 10 सेंटीमीटर तक पहुंच सकती है।

प्रोस्टेट ग्रंथि सेमिनल द्रव के तरल भाग के उत्पादन के लिए जिम्मेदार होती है और स्खलन के दौरान इस द्रव को बाहर निकालने में भी मदद करती है। ग्लैंडुलर प्रोस्टेटिक हाइपरप्लासिया एक सौम्य गठन है जो प्रोस्टेट के ग्रंथि संबंधी उपकला से बनता है। इसका भीतरी भाग आकार में बढ़ता है, जो एक शाहबलूत के आकार से एक संतरे के आकार तक बढ़ सकता है।

हाइपोस्पेडिया एक जन्मजात प्रकृति की बीमारी है, जो पुरुष जननांग अंग की संरचना के उल्लंघन की विशेषता है। यह बीमारी इस तथ्य की ओर ले जाती है कि पुरुषों में लिंग का प्राकृतिक आकार गड़बड़ा जाता है और परिणामस्वरूप, पेशाब की प्रक्रिया। इसके अलावा, पैथोलॉजी रोगी को मनोवैज्ञानिक असुविधा देती है और बिगड़ा हुआ यौन कार्य करती है।

पुरुषों में गोनोरिया (समानार्थक गोनोकोकल संक्रमण, फ्रैक्चर, गोनोरिया) एक संक्रामक और भड़काऊ प्रक्रिया है जो जननांग प्रणाली के अंगों को प्रभावित करती है। श्लेष्मा झिल्ली का दमन होता है, जिससे लक्षण लक्षण होते हैं। इस मामले में स्व-दवा असंभव है, क्योंकि इससे गंभीर परिणाम हो सकते हैं, विशेष रूप से बांझपन में।

यौन संक्रमण पुरुषों मेंशरीर में वायरस और बैक्टीरिया के प्रवेश के कारण मुख्य रूप से असुरक्षित यौन संभोग के परिणामस्वरूप विकसित होते हैं। शरीर की अच्छी प्रतिरक्षा के साथ, इनमें से अधिकतर बीमारियों में एक गुप्त पाठ्यक्रम होता है और स्क्रीनिंग के दौरान या पहले से ही जब यह अन्य अंगों को प्रभावित करता है, तो विभिन्न स्थानीयकरणों की सूजन हो जाती है (उदाहरण के लिए, मूत्रमार्गशोथ, प्रोस्टेटाइटिस, वेसिकुलिटिस, सिस्टिटिस, ऑर्काइटिस) , एपिडीडिमाइटिस, आदि) या, अधिक दुख की बात है, शीघ्रपतन, स्तंभन समारोह में कमी, नपुंसकता तक और, कुछ मामलों में, बांझपन।
पुरुषों में आम यौन संचारित संक्रमण
कुल मिलाकर, कई दर्जन जननांग संक्रमण हैं, जिनमें से सबसे आम हैं:
- सिफलिस (रोगज़नक़ - ट्रेपोनिमा पैलिडम)
- क्लैमाइडिया (रोगज़नक़ - क्लैमाइडिया ट्रैकोमैटिस)
- गोनोरिया या गोनोरिया (प्रेरक एजेंट - नीसेरिया गोनोरिया)
- जननांग दाद (प्रेरक एजेंट - हरपीज सिंप्लेक्स वायरस टाइप 1/2)
- ट्राइकोमोनिएसिस (रोगज़नक़ - ट्राइकोमोनास वेजिनेलिस)
- मानव पेपिलोमावायरस (प्रेरक एजेंट - एचपीवी (एचपीवी))
- गार्डनरेलोसिस (रोगज़नक़ - गार्डनेरेला वेजिनालिस)
- माइकोप्लाज्मोसिस (रोगज़नक़ - माइकोप्लाज़्मा जननांग / होमिनिस)
- साइटोमेगालोवायरस (रोगज़नक़ - साइटोमेगालोवायरस) और अन्य।
ये सभी रोग न केवल पुरुष शरीर के लिए बल्कि उसके साथी के शरीर के लिए भी गंभीर खतरा पैदा करते हैं। लंबे समय तक भड़काऊ प्रक्रिया की पृष्ठभूमि के खिलाफ, स्वस्थ अंग कोशिकाएं क्षतिग्रस्त हो जाती हैं, जिससे नई, लेकिन पहले से ही एटिपिकल कोशिकाएं विकसित होती हैं, जो एक कैंसर रोग की शुरुआत है।
संचरण मार्ग
यौन संचारित रोगों के संचरण का मुख्य तरीका किसी भी प्रकार का यौन संपर्क है। जितनी बार एक पुरुष यौन साथी बदलता है, संक्रमण का खतरा उतना ही अधिक होता है। ऐसे में आप एक साथ कई संक्रमणों से ग्रसित हो सकते हैं। कभी-कभी संक्रमित व्यक्ति के साथ घरेलू संपर्क के माध्यम से जननांग क्षेत्र के रोग भी प्राप्त हो सकते हैं। इसलिए, जो बच्चे, उदाहरण के लिए, संक्रमित माता-पिता के साथ एक ही बिस्तर पर सोते हैं, वे भी संक्रमित हो सकते हैं। सामान्य स्वच्छता उत्पादों का उपयोग करते समय भी संक्रमण होता है।
सार्वजनिक पूल, सौना और स्नानागार में जाने पर जननांग अंगों का संक्रमण संभव है। एक नियम के रूप में, इस मामले में कमजोर प्रतिरक्षा प्रणाली वाले पुरुषों और बुजुर्गों को सबसे अधिक खतरा होता है।
सामान्य लक्षण
जैसा कि पहले ही उल्लेख किया गया है, कई यौन संक्रमण किसी भी स्पष्ट नैदानिक अभिव्यक्तियों की विशेषता नहीं हैं जब तक कि शरीर को नुकसान बहुत महत्वपूर्ण न हो जाए। एक नियम के रूप में, एक पुरुष जिसने यौन संचारित रोग का अनुबंध किया है, निम्नलिखित लक्षणों को देख सकता है:
- कमर में हल्की बेचैनी या कभी-कभी बेचैनी
- जघन्य क्षेत्र में या पेट के निचले हिस्से में बेचैनी
- पेरिनेम में बेचैनी या बेचैनी
- पेशाब करते समय ऐंठन और दर्द
- पेशाब करने की झूठी या बार-बार इच्छा
- रात में पेशाब करने की जरूरत है
- जननांग क्षेत्र में खुजली
- मुंड लिंग और चमड़ी पर चकत्ते या लाली की उपस्थिति
- मूत्रमार्ग से छुट्टी
- संभोग के दौरान बेचैनी या दर्द
- शीघ्रपतन
- यौन क्रिया में कमी
- जननांग अंगों की त्वचा में शिक्षा की उपस्थिति
सभी अव्यक्त संक्रमणों के सबसे विशिष्ट लक्षणों में से एक - दर्द, बेचैनी, लालिमा या निर्वहन शुरुआत में बिना किसी मदद के अपने आप दूर हो सकता है और प्रतिरक्षा प्रणाली के लिए धन्यवाद। लेकिन अगर वे फिर से प्रकट होते हैं और 5 दिनों से अधिक समय तक रहते हैं, तो यह पहले से ही शरीर से मदद की पुकार है।
यदि कई यौन संचारित संक्रमण शरीर में एक साथ विकसित होते हैं, या पुन: संक्रमण (लगातार यौन संपर्कों और बड़ी संख्या में यौन भागीदारों के साथ बार-बार संक्रमण के कारण) और पर्याप्त व्यापक उपचार नहीं होता है, तो रोग अक्सर पुराना हो जाता है।
यह याद रखना महत्वपूर्ण है कि एसटीआई के लिए कोई प्रतिरक्षा नहीं है और हम में से प्रत्येक संक्रमित हो सकता है। और अगर पहले से ही असुरक्षित संपर्क हो चुका है और कोई संदेह या संदेह है, तो हम डॉक्टर से संपर्क करने की सलाह देते हैं।
पुरुषों में यौन संक्रमण और गर्भाधान के साथ समस्याएं
जैसा कि ऊपर उल्लेख किया गया है, यौन संक्रमण से बच्चे को गर्भ धारण करने या बांझपन की समस्या हो सकती है। बात यह है कि मनुष्य के शरीर में मौजूद रोगजनक सूक्ष्मजीव, सबसे पहले, शुक्राणु की गुणवत्ता पर नकारात्मक प्रभाव डालते हैं, जिससे शुक्राणु की गतिशीलता बिगड़ जाती है। इसके अलावा, शुक्राणु के रूपात्मक गुण भी नकारात्मक तरीके से बदलते हैं।
लंबे समय तक चलने वाले कुछ जननांग संक्रमणों से वास डेफेरेंस की अक्षमता हो सकती है, जो सामान्य गर्भाधान को भी रोकता है। यौन रोगों की जटिलताओं के परिणामस्वरूप बांझपन भी विकसित हो सकता है, जैसे ऑर्किपीडिमाइटिस, प्रोस्टेटाइटिस, वीर्य में ल्यूकोसाइट्स की उपस्थिति आदि।
हमें यह नहीं भूलना चाहिए कि संक्रमित होने पर एक आदमी अपने साथी को भी संक्रमित कर सकता है। पेल्विक इंफ्लेमेटरी डिजीज महिलाओं के लिए उतनी ही खतरनाक है जितनी कि पुरुषों के लिए, जिससे गंभीर जटिलताएं और बांझपन होता है।
हमारे क्लिनिक में निदान और उपचार
हमारे क्लिनिक के अनुभवी विशेषज्ञ यौन संचारित संक्रमणों का पता लगाने के साथ-साथ आवश्यक उपचार निर्धारित करने के लिए एक सक्षम परीक्षा योजना तैयार करेंगे।
निदान को स्पष्ट करने के लिए, हम प्रयोगशाला निदान के प्रभावी तरीकों का उपयोग करते हैं:
- पीसीआर डायग्नोस्टिक्स
- डीएनए निदान
- लिंक्ड इम्युनोसॉरबेंट परख
- जीवाणु संवर्धन।
उपचार जटिल है और रोगी की स्थिति, प्राप्त प्रयोगशाला परीक्षणों और अल्ट्रासाउंड डेटा के परिणामों के साथ-साथ रोगी की जीवन शैली को ध्यान में रखते हुए व्यक्तिगत रूप से चुना जाता है।
यदि एक आदमी को सूजन प्रक्रिया को समाप्त करने के बाद, एंटीबायोटिक उपचार के अलावा, vesiculitis या prostatitis के रूप में जटिलताओं का सामना करना पड़ता है, तो डॉक्टर प्रोस्टेट मालिश का एक कोर्स लिख सकता है। उपचार के पाठ्यक्रम के पूरा होने के दो महीने बाद, यह सुनिश्चित करने के लिए कि रोग गायब हो गया है, दूसरी परीक्षा से गुजरना जरूरी है।
यह याद रखने योग्य है कि आप स्वयं अंतरंग स्वच्छता का ध्यानपूर्वक पालन करके, आकस्मिक यौन संबंध से परहेज करके और सुरक्षित यौन संबंध बनाकर यौन संक्रमण के जोखिम को काफी कम कर सकते हैं। यदि संक्रमण होता है, स्व-दवा न करें या लक्षणों को अनदेखा न करें। तुरंत किसी यूरोलॉजिस्ट से संपर्क करना बेहतर है।
