2. Enfermedades causadas por bacterias
Fiebre tifoidea
La fiebre tifoidea es una enfermedad infecciosa aguda del grupo de las antroponosis. El agente causal es el bacilo tifoideo. Período de incubación– 10 a 14 días. Coincidencia de ciclos clínicos de fiebre tifoidea con ciertos ciclos de cambios anatómicos en formaciones linfáticas Los intestinos sirvieron de base para construir un diagrama. cambios morfológicos por etapas.
En la primera etapa de cambios morfológicos, que suele coincidir con la 1ª semana de la enfermedad, sistema linfático intestinos, se observa una imagen de la llamada hinchazón medular: infiltración inflamatoria de las placas de Peyer y folículos solitarios.
En la segunda etapa, correspondiente a la segunda semana de la enfermedad, se produce la necrosis de las placas de Peyer inflamadas y de los folículos solitarios (etapa de necrosis). La necrosis suele afectar sólo a las capas superficiales del sistema linfático intestinal, pero en ocasiones puede alcanzar la capa muscular e incluso la membrana serosa.
En la tercera etapa (el período de formación de úlceras), que corresponde aproximadamente a la tercera semana de la enfermedad, las áreas necróticas de las placas de Peyer y los folículos solitarios son rechazadas y se forman úlceras. Este período es peligroso debido a posibles complicaciones graves ( sangrado intestinal, perforación).
La cuarta etapa (el período de úlceras limpias) corresponde al final de la tercera y cuarta semana de la enfermedad; Durante este período, la parte inferior de la úlcera tifoidea se ensancha, se aclara y se cubre con una fina capa de tejido de granulación.
La siguiente fase (período de curación de las úlceras) se caracteriza por el proceso de curación de las úlceras y corresponde a la semana 5-6 de la enfermedad.
Los cambios morfológicos pueden extenderse al intestino grueso, vesícula biliar, hígado. Al mismo tiempo, las úlceras características de la fiebre tifoidea se encuentran en la membrana mucosa de la vesícula biliar y los granulomas tifoideos se encuentran en el hígado; la enfermedad se presenta con síntomas de daño a estos órganos (ictericia, heces acólicas, mayor contenido bilirrubina en la sangre, etc.). Daño intestinal debido a fiebre tifoidea y la fiebre paratifoidea siempre se combina con daños a las regiones Glándulas linfáticas mesenterio y, a menudo, glándulas retroperitoneales. Bajo microscopía, se observa en ellos la misma reacción de los macrófagos que en el aparato linfático de la pared intestinal. En los ganglios linfáticos agrandados del mesenterio, se observan focos de necrosis, que en algunos casos afectan no solo a la masa principal del ganglio linfático, sino que también se extienden a la capa anterior de la cubierta abdominal, lo que puede causar un cuadro de peritonitis perforada mesentérica. . Otros también pueden verse afectados Los ganglios linfáticos– bronquial, paratraqueal, mediastínico. El bazo en la fiebre tifoidea aumenta de tamaño como resultado del llenado de sangre y la proliferación inflamatoria de células reticulares con la formación de gránulos específicos. El hígado está hinchado, blando, opaco y amarillento en la sección, lo que se asocia con la gravedad de la degeneración parenquimatosa. Se encuentra hinchazón turbia en los riñones, a veces nefrosis necrótica, con menos frecuencia nefritis hemorrágica o embólica; no poco comun procesos inflamatorios V tracto urinario. EN médula ósea Aparecen áreas de hemorragia, granulomas tifoideos y, a veces, lesiones necróticas. Marcado cambios degenerativos en el músculo cardíaco. Los cambios patológicos en los pulmones en las enfermedades tifoideas-paratifoides son en la mayoría de los casos de naturaleza inflamatoria. Se detecta hiperemia meninges e hinchazón de la sustancia cerebral.
salmonelosis
La salmonelosis es una infección intestinal causada por salmonella; Se refiere a las antropozoonosis.
En la forma gastrointestinal más común de salmonelosis, se detecta macroscópicamente la presencia de edema, hiperemia, hemorragias menores y ulceraciones en la mucosa del tracto gastrointestinal. Histológicamente se detectan: secreción excesiva de moco y descamación del epitelio, necrosis superficial de la mucosa, trastornos vasculares, infiltración celular inespecífica, etc. Además estos cambios, con graves y formas sépticas enfermedad, a menudo se observan signos de distrofia y focos de necrosis en el hígado, los riñones y otros órganos. La reversión de los cambios morfológicos en la mayoría de los pacientes ocurre hacia la tercera semana de la enfermedad.
Disentería
La disentería es una enfermedad infecciosa intestinal aguda con daño predominante al intestino grueso y síntomas de intoxicación. Macroscópicamente, la luz intestinal contiene masas semilíquidas o blandas mezcladas con moco y, a veces, veteadas de sangre. El intestino está ligeramente alargado en algunos lugares y espasmódico en otras áreas. La membrana mucosa está hinchada, pletórica de manera desigual, cubierta con grandes escamas de moco o contenidos más uniformemente distribuidos y menos viscosos. Después de su eliminación, se ven pequeñas hemorragias y ulceraciones superficiales en la parte superior de los pliegues. Los ganglios linfáticos del mesenterio aumentan de tamaño y se vuelven rojizos. Todos los cambios tienen personaje focal.
Cólera
El cólera es una enfermedad infecciosa aguda (antroponosis) que afecta principalmente al estómago y al intestino delgado. Los agentes causantes son Vibrio Cólera asiático Koch y Vibrio El Tor. La anatomía patológica del cólera consta de cambios locales y generales.
Las transformaciones locales se forman (principalmente) en intestino delgado. Los primeros 3 a 4 días se denominan etapa fría (fría) del cólera. La membrana mucosa del intestino delgado es de sangre completa, edematosa y con hemorragias menores. Microscópicamente, es visible la descamación del epitelio velloso. Muchos vibrios se encuentran en la pared intestinal. En general, los cambios corresponden al cuadro de enteritis aguda serosa o serosa-descamativa. Los ganglios linfáticos mesentéricos están ligeramente agrandados. El peritoneo es de sangre pura, seco, con hemorragias puntuales. Es típico que ocurra en él y entre los bucles. intestino delgado placa pegajosa, que se extiende en forma de hilos que consisten en hebras de mesotelio descamado. Sangre espesa de color rojo oscuro en los vasos sanguíneos, las cavidades del corazón y las secciones de los órganos parenquimatosos. Membranas serosas seco, cubierto de moco pegajoso, estirándose en forma de hilos. Peritoneo seco y de pura sangre con hemorragias puntiformes y una capa pegajosa inherente entre las asas del intestino delgado, que consiste en hebras de mesotelio descamado. El bazo está reducido, los folículos atróficos, la cápsula arrugada. En el hígado, se desarrollan procesos distróficos en los hepatocitos y se forman focos de necrosis en el parénquima. La formación de bilis está alterada. La vesícula biliar aumenta de tamaño y se llena de bilis clara y ligera: “bilis blanca”. El riñón adquiere aspecto característico(el llamado brote abigarrado): la capa cortical se hincha, palidece y las pirámides se llenan de sangre y adquieren un tinte cianótico. Como resultado de la anemia de la corteza, se desarrollan distrofias graves en el epitelio de los túbulos contorneados, lo que lleva a necrosis, que puede contribuir a oliguria, anuria y uremia. Las asas del intestino delgado están distendidas, en su luz hay una gran cantidad (3-4 l) de un líquido incoloro, inodoro, parecido al “agua de arroz”, sin ninguna mezcla de bilis ni olor a heces, a veces similar. a “restos de carne”. En líquido hay grandes cantidades vibrios del cólera.
Microscópicamente, durante el período álgico, se observa en el intestino delgado una plétora aguda, hinchazón de la membrana mucosa, necrosis y descamación de las células epiteliales: vellosidades que recuerdan a las "cabezas de diente de león descoloridas" (N. I. Pirogov). En la capa mucosa y submucosa se encuentran vibrios del cólera en forma de “bancos de peces”. Se observa hiperplasia de folículos solitarios y placas de Peyer. A veces se producen focos de necrosis cérea en los músculos estriados. en la cabeza y médula espinal, se producen fenómenos distróficos y, a veces, inflamatorios en las células de los ganglios simpáticos; Pueden producirse hemorragias en el tejido cerebral. Muchas células presentan granulación de Nissl, hinchadas y parcialmente degranuladas; se nota hialinosis vasos pequeños, especialmente vénulo.
Plaga
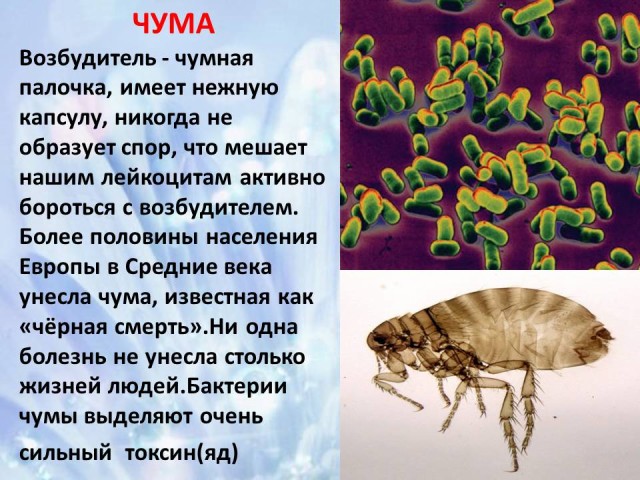
La peste es una enfermedad infecciosa aguda causada por el bacilo de la peste. Existen formas de peste bubónica, bubónica cutánea (piel), neumónica primaria y séptica primaria:
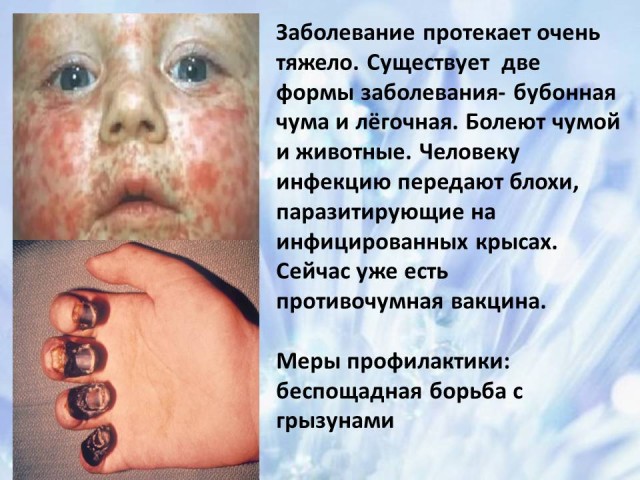
1) Peste bubónica caracterizado por un agrandamiento de los ganglios linfáticos regionales, generalmente inguinales, con menos frecuencia, axilares y cervicales. Estos ganglios linfáticos se denominan bubones de peste primaria de primer orden. Están agrandados, soldados entre sí, irritables, inmóviles y en corte son de color rojo oscuro con focos de necrosis. Se desarrolla hinchazón alrededor del bubón. Microscópicamente se observa un cuadro de linfadenitis serosa-hemorrágica aguda, una masa de microbios se acumula en el tejido. Es característica la proliferación de células reticulares. Con la formación de focos de necrosis, la linfadenitis adquiere un carácter hemorrágico-necrótico. Debido al desarrollo de necrosis, inflamación purulenta y la fusión del tejido de los ganglios linfáticos, se forman úlceras que, con un resultado favorable, cicatrizan. Con la propagación linfógena de la infección aparecen nuevos bubones (bubones primarios de segundo, tercer orden, etc.), donde se observan los mismos cambios morfológicos que en el ganglio linfático regional. El desarrollo hematógeno de la infección conduce al rápido desarrollo de bacteriemia y septicemia por peste, que se manifiestan por erupción cutánea, hemorragias múltiples, daño hematógeno a los ganglios linfáticos, el bazo, neumonía por peste secundaria, degeneración y necrosis de los órganos parenquimatosos. La erupción puede tomar la forma de pústulas, pápulas, eritema, con la formación obligatoria de hemorragias, necrosis y úlceras. Se observan múltiples hemorragias en las membranas serosas y mucosas. Con daño hematógeno a los ganglios linfáticos, aparecen bubones secundarios (linfadenitis serosa-hemorrágica, hemorrágica-necrótica). El bazo aumenta de 2 a 4 veces, se forman focos de necrosis sépticos, flácidos y se observa una reacción de leucocitos a la necrosis. Neumonía secundaria, que surge como resultado de la introducción hematógena de una infección, es de naturaleza focal. Una gran cantidad de lesiones de color rojo oscuro con áreas de necrosis representa una inflamación serosa-hemorrágica, donde se encuentran muchos patógenos. Se pueden observar cambios distróficos y necróticos en los órganos parenquimatosos;
2) la forma cutánea bubónica (piel) de la peste se diferencia de la peste bubónica en que el afecto primario ocurre en el sitio de la infección. Está representado por una “plaga flictena” (una vesícula con contenido seroso-hemorrágico) o un ántrax de la peste hemorrágica. La linfangitis se encuentra entre el afecto primario y el bubón. En el lugar del ántrax, hay hinchazón y engrosamiento de la piel, que se vuelve de color rojo oscuro;
3) la peste neumónica primaria es extremadamente contagiosa. Con la peste neumónica primaria, se produce pleuroneumonía lobar. Pleuresía serosa-hemorrágica. Al comienzo de la enfermedad, con la congestión existente del tejido pulmonar, se forman focos de inflamación serosa-hemorrágica. Durante el desarrollo de la enfermedad se forman estasis, hemorragia, focos de necrosis y supuración secundaria. Hemorragias múltiples en órganos internos;
4) la peste septicémica primaria se caracteriza por un cuadro de sepsis sin puertas de entrada visibles a la infección con un curso muy severo. Significativamente expresado síndrome hemorrágico(hemorragias en la piel, mucosas, órganos internos).
ántrax
El ántrax es una enfermedad infecciosa aguda caracterizada por un curso severo en el que la piel y órganos internos; Pertenece al grupo de las antropozoonosis. El agente causante del ántrax es el bacilo inmóvil Bacterium anthracis, que forma esporas muy resistentes: persisten en el agua y el suelo durante décadas. Se distinguen las siguientes formas clínicas y anatómicas de ántrax:
1) cutáneo (conjuntival, como tipo de cutáneo);
2) intestinales;
3) pulmonar primaria;
4) séptico primario.
La forma cutánea es muy común. Morfológicamente se manifiesta como un carbunclo de ántrax. Se basa en una inflamación serosa-hemorrágica. Casi junto con el ántrax, se produce linfadenitis serosa-hemorrágica regional. Los ganglios linfáticos están significativamente agrandados y de color rojo oscuro en la sección. Se observa plétora severa, hinchazón y hemorragia en el tejido en el que grupo grande microbios El tejido laxo que rodea los ganglios linfáticos está inflamado y presenta áreas de hemorragia. Muy a menudo el resultado forma cutánea– recuperación, pero en el 25% de los casos se desarrolla sepsis. La forma conjuntival, como uno de los tipos cutáneos, se desarrolla cuando las esporas ingresan a la conjuntiva y se caracteriza por oftalmitis serosa-hemorrágica, hinchazón del tejido alrededor de los ojos. En la forma intestinal de la enfermedad en sección inferior íleon Se forman extensas áreas de infiltración hemorrágica y úlceras, se forma ileítis serosa-hemorrágica. La linfadenitis serosa-hemorrágica regional ocurre en los ganglios linfáticos del mesenterio. forma intestinal La mayoría de las veces se complica con sepsis. La forma pulmonar primaria se caracteriza por traqueítis hemorrágica, bronquitis y neumonía serosa-hemorrágica focal o confluente. Los ganglios linfáticos de las raíces de los pulmones se hinchan, aumentan de tamaño y se observan focos de hemorragia, lo que se asocia con inflamación serosa-hemorrágica. La forma pulmonar primaria a menudo se complica con sepsis. La forma séptica primaria se caracteriza por manifestaciones generales de infección en ausencia de trastornos locales. Manifestaciones generales son los mismos tanto en la sepsis primaria como en la sepsis secundaria, complicando las formas cutánea, intestinal o pulmonar primaria de la enfermedad. El bazo está agrandado y flácido, en un corte es de color cereza oscuro, casi negro, y da abundante raspado de la pulpa. Se desarrolla meningoencefalitis hemorrágica. Conchas blandas el cerebro está hinchado, empapado de sangre y tiene un color rojo oscuro (“gorro rojo” o “gorro de cardenal”). Microscópicamente, se observa inflamación serosa-hemorrágica de las membranas y del tejido cerebral con destrucción característica de las paredes de los vasos pequeños, su ruptura y la acumulación de una gran cantidad de microbios en la luz de los vasos.
Tuberculosis
La tuberculosis es una enfermedad infecciosa crónica causada por Mycobacterium tuberculosis. Patológicamente, existen 3 tipos principales:
1) tuberculosis primaria;
2) tuberculosis hematógena;
3) tuberculosis secundaria.
La forma clásica de manifestación morfológica de la tuberculosis primaria es el complejo tuberculoso primario. En el 90% de los casos, los focos de formación del complejo tuberculoso primario son las partes superior y media de los pulmones, pero también es posible en el intestino delgado, huesos, etc. En la afectación pulmonar primaria se desarrolla alveolitis, que es rápidamente reemplazado por el desarrollo típico de necrosis caseosa. En el centro del afecto primario se forma caseosis, a lo largo de la periferia, elementos de inflamación inespecífica. El foco pulmonar primario suele estar ubicado directamente debajo de la pleura, por lo que la pleura suele estar involucrada en un proceso específico. En los vasos linfáticos se produce expansión e infiltración de las paredes y aparición de tubérculos. En los ganglios linfáticos regionales aparecen elementos de inflamación que se convierten en cambios caseosos específicos con necrosis. La inflamación perifocal alrededor de los ganglios linfáticos se extiende al tejido mediastínico y adyacente. Tejido pulmonar. En cuanto a la gravedad de la lesión, el proceso en los ganglios linfáticos excede los cambios en el área de afectación primaria, por lo que los cambios reparativos en los ganglios linfáticos avanzan más lentamente.
Hay 4 fases del curso de la tuberculosis pulmonar primaria:
1) neumónico;
2) fase de reabsorción;
3) fase de compactación;
4) formación de un foco Gon.
En la primera fase (neumónica) se determina un foco de neumonía broncolobulillar (afectación pulmonar) que mide de 1,5 a 2 a 5 cm, la forma de la afección pulmonar es redonda o irregular, la naturaleza es heterogénea y los contornos son borrosos. Al mismo tiempo, los ganglios linfáticos hiliares agrandados y un patrón broncovascular aumentado entre la lesión y raíz del pulmón– linfangitis.
En la segunda fase de reabsorción (bipolaridad), se observa una disminución en el área de inflamación perifocal y se identifica más claramente un foco caseoso ubicado en el centro. Se reducen los cambios inflamatorios en los ganglios linfáticos regionales en el área de los vasos broncopulmonares.
En la tercera fase (compactación), el foco primario está bien definido, sus contornos son claros y comienza la calcificación en forma de pequeñas migajas a lo largo de la periferia del foco; La calcificación marginal también está presente en los ganglios linfáticos broncopulmonares.
Durante la cuarta fase (formación de una lesión de Hohn), en el lugar del foco de la neumonía broncolobulillar, la calcificación se vuelve compacta, la lesión adquiere una forma redonda y contornos suaves y claros, su tamaño no supera los 3 a 5 mm. Esta formación se llama foco Gon.
Resultados del complejo primario de tuberculosis:
1) curación con encapsulación, calcificación u osificación;
2) progresión con el desarrollo diversas formas generalización, anexión complicaciones inespecíficas como atelectasias, neumoesclerosis, etc.
La generalización hematógena se desarrolla cuando Mycobacterium tuberculosis ingresa a la sangre. Condición requerida porque la generalización hematógena es un estado de hiperergia. Dependiendo del estado del complejo primario de tuberculosis, se distingue la generalización temprana, que se manifiesta en forma de:
1) tuberculosis miliar generalizada con erupción masiva de nódulos productivos o exudativos en todos los órganos;
2) tuberculosis focal con formación en diferentes organos Focos caseosos de hasta 1 cm de diámetro.
Los focos de generalización hematógena pueden ser una fuente de desarrollo de tuberculosis en varios órganos.
A medida que progresa la tuberculosis diseminada por vía hematógena, se forman caries. Las caries se forman como resultado de la descomposición del queso y la fusión de masas necróticas. En la forma hematógena de tuberculosis pulmonar, las cavidades son múltiples, de paredes delgadas y ubicadas simétricamente en ambos pulmones. El daño juega un papel en el origen de tales caries. vasos sanguineos, su trombosis y destrucción. Se altera la nutrición de las áreas afectadas de los pulmones y se forma destrucción del tipo. úlceras tróficas. Con la formación de caries, se abre la posibilidad de siembra broncogénica de áreas sanas de los pulmones.
Hay 7 formas de tuberculosis secundaria: tuberculosis focal aguda, fibrinosa-focal, infiltrativa, cavernosa aguda, cirrótica, neumonía caseosa y tuberculoma.
Septicemia
La sepsis es una enfermedad infecciosa común que se produce debido a la existencia de un foco de infección en el organismo. Principal características morfológicas La sepsis son cambios distróficos y necrobióticos graves en los órganos internos, procesos inflamatorios. grados variables expresión en ellos, así como una reestructuración significativa de los órganos. sistema inmunitario. El cuadro morfológico más típico de la sepsis es la septicopemia. Como regla general, en todas las observaciones se registra claramente el foco séptico primario, localizado en la puerta de entrada. En los tejidos de esta lesión hay gran cantidad Se registran cuerpos microbianos, infiltración intensiva de leucocitos y áreas de necrosis, se determinan signos de flebitis aguda o tromboflebitis. Un signo característico de la septicopiemia es la presencia de focos purulentos metastásicos en muchos órganos, que a menudo pueden detectarse a simple vista. Sin embargo, a menudo estas lesiones se detectan sólo al microscopio en forma de pequeños focos, generalmente cerca de los vasos sanguíneos o linfáticos con síntomas de vasculitis. Otro signo típico de septicopiemia son los cambios distróficos y necróticos en los órganos internos, cuya gravedad a menudo depende de la duración de la enfermedad.
Al inicio de la enfermedad predominan las manifestaciones hiperplásicas, que se acompañan de un aumento de su tamaño y un aumento del área de las áreas funcionales, y con un curso más prolongado de la enfermedad, se encuentran en los órganos de inmunogénesis. procesos destructivos, acompañado muerte masiva células inmunocompetentes con prácticamente agotamiento total todos los órganos del sistema inmunológico. Los más típicos son los cambios en el bazo (“bazo séptico”). Está agrandado, flácido y de color rojo cereza cuando se corta. Otra variante de la sepsis, la septicemia, se caracteriza por características importantes. Como regla general, para esta forma de sepsis es típico un curso fulminante.
Principal característica morfológica septicemia - generalizada trastornos vasculares: estasis, leucostasis, microtrombosis, hemorragia. El foco séptico primario en la puerta de entrada no siempre tiene una imagen clara y a menudo no se detecta (septicemia criptogénica). No se detectan focos metastásicos típicos de la septicopiemia, aunque en algunos casos se registran pequeños infiltrados inflamatorios en el estroma de algunos órganos. Se caracteriza por procesos destructivos graves en los órganos parenquimatosos y cambios hiperplásicos en los órganos de inmunogénesis (en particular, el "bazo séptico"). Sin embargo, la eficiencia del funcionamiento del sistema inmunológico es baja y examinación microscópica Se revela una imagen de fagocitosis incompleta.
La septicemia a menudo se considera en relación con el shock bacteriano (séptico), que es causado predominantemente por la flora gramnegativa y se presenta con trastornos graves de la microcirculación y derivaciones sanguíneas. La isquemia profunda de los órganos internos, causada por trastornos vasculares, conduce a procesos necróticos en muchos órganos (en particular, necrosis cortical de los riñones, etc.).
Son típicos el edema pulmonar, las hemorragias y las erosiones en el tracto gastrointestinal. Los pacientes con sepsis mueren por shock séptico.
Sífilis
La sífilis, o lues, es una enfermedad venérea infecciosa crónica causada por Treponema pallidum. Treponema pallidums entra en contacto con la piel o las membranas mucosas. persona saludable; A través de las microfisuras existentes en el estrato córneo y, a veces, a través de los espacios intercelulares del epitelio tegumentario intacto, se produce una rápida penetración en los tejidos.
Treponema pallidums se multiplica intensamente en el lugar de penetración, donde, aproximadamente un mes después del período de incubación, se forma el sifiloma primario (chancroide), el primero manifestación clínica sífilis. Al mismo tiempo, los agentes infecciosos ingresan a las grietas linfáticas, donde rápidamente se multiplican y vasos linfáticos están empezando a extenderse. Algunos agentes infecciosos penetran en el torrente sanguíneo y en los órganos internos. La reproducción de Treponema pallidum y su movimiento a lo largo del tracto linfático ocurre incluso después de la formación del sifiloma primario en el período primario de la sífilis. En este momento, hay un aumento constante de los ganglios linfáticos (adenitis regional), ubicados cerca de la puerta de entrada, y luego de los más distantes (poliadenitis). Al final del período primario, el treponema pálido se multiplicó en el tracto linfático a través de ducto torácico Penetran en la vena subclavia izquierda y son transportados en grandes cantidades por todos los órganos y tejidos a través del torrente sanguíneo.
El período secundario de la sífilis ocurre después de 6 a 10 semanas y se caracteriza por la aparición de sifiloides, múltiples focos inflamatorios en la piel y las membranas mucosas. Dependiendo de la intensidad de la inflamación y del predominio de procesos exudativos o necrobióticos, existen 3 tipos de sifiloides: roséola, pápulas y pústulas. Son ricos en treponemas. Una vez que sanan, quedan pequeñas cicatrices.
La sífilis terciaria se desarrolla después de 3 a 6 años y se caracteriza por una inflamación intersticial difusa crónica que ocurre en los pulmones, el hígado, la pared aórtica y el tejido testicular. A lo largo de los vasos se observa un infiltrado celular formado por células linfoides y plasmáticas.
Gumma es un foco de inflamación necrótica productiva sifilítica, granuloma sifilítico; puede ser único o múltiple.
| |
Enfermedades humanas causadas por bacterias.
en el cuerpo humano bacteria patogénica se alimentan, se multiplican rápidamente y envenenan el cuerpo con los productos de su actividad vital.
Las bacterias causan tifoidea, cólera, difteria, tétanos, tuberculosis, dolor de garganta, meningitis, muermo, ántrax, brucelosis y otras enfermedades.
Una persona puede infectarse con algunas de estas enfermedades al comunicarse con una persona enferma a través de pequeñas gotas de saliva al hablar, toser y estornudar, otras al consumir alimentos o agua que contienen bacterias patógenas.
Las condiciones insalubres, la suciedad, el hacinamiento de personas y la mala higiene personal crean condiciones favorables para la rápida reproducción y propagación de bacterias patógenas. Esto podría causar una epidemia, es decir. enfermedad masiva de las personas.
cuando esta infectado bacilo de la tuberculosis una persona se enferma tuberculosis: en los pulmones, riñones, huesos y algunos otros órganos se desarrollan pequeños tubérculos que son propensos a descomponerse. La tuberculosis es una enfermedad que puede durar años.
Bacilo de la tuberculosis en los pulmones.
Plaga- uno de los más enfermedades graves- causa palos de plaga. La peste es la enfermedad más transitoria. A veces, desde los primeros signos perceptibles de la enfermedad hasta la muerte, sólo pasan unas pocas horas.
Las devastadoras epidemias de peste de la antigüedad fueron el desastre más terrible. Hubo casos en que ciudades y pueblos enteros desaparecieron a causa de la plaga.
Asociado con estreptococos y estafilococos patógenos. enfermedades purulentas - por ejemplo, furunculosis, amigdalitis estreptocócica.
Las bacterias patógenas también causan enfermedades en animales y plantas.
En los animales, las bacterias causan enfermedades como el muermo, el ántrax y la brucelosis. Los humanos también pueden infectarse con estas enfermedades, por lo que, por ejemplo, en zonas donde el ganado padece brucelosis, no se debe consumir leche cruda.
Se sabe que alrededor de 300 especies de bacterias causan varias enfermedades plantas. Provocan grandes daños a la producción agrícola y a la producción del campo, provocando marchitez, pudrición de tallos, manchado de hojas, etc.

Medidas para combatir las bacterias patógenas.
Existen medidas especiales para prevenir enfermedades infecciosas causadas por bacterias patógenas. Estrictamente establecido Supervisión médica para fuentes de agua y productos alimenticios. En las plantas de abastecimiento de agua, el agua se purifica en tanques de sedimentación especiales, se pasa a través de filtros, se clora y se ozoniza.
Los pacientes reciben medicamentos que matan las bacterias patógenas. Para destruir las bacterias en la habitación donde se encuentra un paciente infeccioso, se realiza una desinfección, es decir. fumigación o fumigación quimicos, provocando la muerte de las bacterias.
Fiebre tifoidea
La fiebre tifoidea es una enfermedad infecciosa aguda.
Del grupo de las antroponosis. El agente causal es la fiebre tifoidea.
varita mágica. El período de incubación es de 10 a 14 días. Coincidencia
ciclos clínicos de fiebre tifoidea con
ciertos ciclos de cambios anatómicos en
formaciones linfáticas del intestino servidas
base para construir un diagrama de cambios morfológicos según
etapas.
En la primera etapa de cambios morfológicos, según
período que suele coincidir con la primera semana de la enfermedad, en
en el sistema linfático de los intestinos se observa la siguiente imagen:
llamada hinchazón medular - inflamatoria
Infiltración de placas de Peyer y folículos solitarios.
En la segunda etapa, correspondiente a la 2da semana
enfermedades, se produce necrosis de las placas de Peyer inflamadas
placas y folículos solitarios (etapa de necrosis). Necrosis
Por lo general afecta solo las capas superficiales.
sistema linfático del intestino, pero a veces puede
Llegar a la membrana muscular e incluso a la serosa.
En la tercera etapa (el período de formación de úlceras), aproximadamente
correspondiente a la 3ª semana de la enfermedad, se produce
rechazo de áreas muertas de las placas de Peyer y
Folículos solitarios y formación de úlceras. Este periodo
peligroso debido a posibles complicaciones graves (intestinal
sangrado, perforación).
Cuarta etapa (período de úlceras limpias)
corresponde al final de la 3ª y 4ª semana de la enfermedad; V
Durante este período, la base de la úlcera tifoidea se vuelve
de ancho, se limpia y se cubre con una fina capa
tejido de granulación.
Siguiente fase (período de curación de la úlcera)
caracterizado por el proceso de curación de úlceras y
Corresponde a la semana 5-6 de la enfermedad.
Los cambios morfológicos pueden extenderse
en el colon, la vesícula biliar, el hígado. Al mismo tiempo, en
se encuentra la membrana mucosa de la vesícula biliar.
Úlceras características de la fiebre tifoidea y en el hígado.
granulomas tifoideos; la enfermedad ocurre con
síntomas de daño a estos órganos (ictericia, acólico
heces, aumento de los niveles de bilirrubina en sangre, etc.).
Daño intestinal en la fiebre tifoidea y la fiebre paratifoidea.
siempre combinado con daños a la región
glándulas linfáticas del mesenterio y, a menudo,
Glándulas retroperitoneales. Al microscopio se observa que
La misma reacción de los macrófagos que en el linfático.
Aparato de la pared intestinal. En linfático agrandado
Se observan focos de necrosis en los ganglios del mesenterio, en algunos
casos que entusiasman no solo a la masa principal
ganglio linfático, pero también pasa a la hoja anterior
cubierta abdominal, que puede causar el cuadro
Peritonitis perforada mesentérica. Ellos pueden
Otros ganglios linfáticos también se ven afectados: bronquiales,
paratraqueal, mediastínico. Bazo en
La fiebre tifoidea aumenta como resultado del llenado de sangre y
proliferación inflamatoria de células reticulares con
la formación de granulomas específicos. El hígado está hinchado,
blando, opaco al corte, amarillento, que se debe a
gravedad de la degeneración parenquimatosa. en los riñones
encontrar hinchazón turbia, a veces nefrosis necrótica,
con menos frecuencia, nefritis hemorrágica o embólica; no poco comun
Procesos inflamatorios en el tracto urinario. EN
Aparecen áreas de hemorragia en la médula ósea.
granulomas tifoideos, a veces lesiones necróticas.
Hay cambios degenerativos en el músculo cardíaco.
Cambios patológicos en los pulmones con tifoidea.
Las enfermedades paratifoideas están presentes en la mayoría de los casos.
de naturaleza inflamatoria. Se detecta hiperemia
meninges e hinchazón de la sustancia cerebral.
salmonelosis
La salmonelosis es una infección intestinal causada por
salmonela; Se refiere a las antropozoonosis.
Anatomía patológica
Con los más comunes
forma gastrointestinal de salmonelosis
macroscópicamente revela la presencia de edema, hiperemia,
hemorragias menores y ulceraciones en la membrana mucosa
tracto gastrointestinal. Histológicamente
detectado: secreción excesiva de moco y
descamación del epitelio, necrosis superficial de la mucosa
membranas, trastornos vasculares, inespecíficos
infiltración celular, etc. Además de los indicados
cambios, con formas graves y sépticas de la enfermedad.
A menudo se observan signos de distrofia y focos de necrosis.
en el hígado, riñones y otros órganos. Desarrollo inverso
cambios morfológicos en la mayoría de los pacientes
ocurre hacia la tercera semana de la enfermedad.



![]()
![]()


 De vuelta atras
De vuelta atras
¡Atención! Las vistas previas de diapositivas tienen únicamente fines informativos y es posible que no representen todas las características de la presentación. Si está interesado en este trabajo, descargue la versión completa.
Objetivo:
- Presentar a los estudiantes información sobre las principales bacterias. enfermedades humanas,
- Continuar formulando el concepto y las reglas. imagen saludable vida
Tareas:
- Descubra cómo las bacterias patógenas entran en el cuerpo humano.
- cuales son especiales enfermedades peligrosas causado por bacterias
- ¿Cuáles son las principales medidas para combatir las bacterias patógenas?
- Cómo proteger tu cuerpo de las bacterias patógenas
- Equipo: proyector multimedia, presentación ppt.
Plan
1. Enfermedades bacterianas persona
2. Botulismo: patógeno, vías de infección, medidas de control.
3. Disentería: agente causante, vías de infección, medidas de control.
4. El tétanos es un patógeno, la posibilidad de infección, medidas preventivas lucha
5. Ántrax: agente causante de la enfermedad, vías de infección y medidas preventivas.
6. Tuberculosis: agente causante de la enfermedad, vías de infección, medidas preventivas.
8. Cólera: agente causante de la enfermedad, vías de infección, medidas de control.
9. Peste: agente causante de la enfermedad, posibles vías de infección, medidas de control.
1. Enfermedades bacterianas humanas (diapositiva 2)
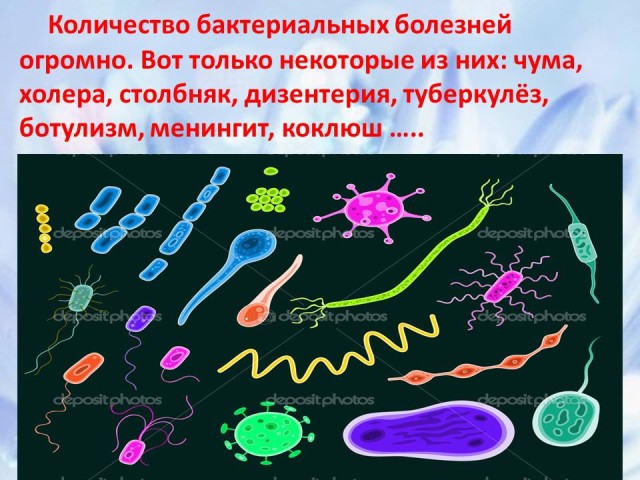
La cantidad de enfermedades bacterianas en humanos es enorme. Hoy en día, las enfermedades causadas por bacterias son las más peligrosas, ya que no sólo pueden empeorar la calidad de vida de una persona, sino también provocar la muerte. Por lo tanto, necesitamos conocer no sólo los patógenos y los síntomas de las enfermedades bacterianas humanas, sino también posibles razones estas enfermedades y posibles medidas luchar contra ellos. Las enfermedades bacterianas incluyen: peste, cólera, ántrax, tuberculosis, botulismo, tétanos, amigdalitis, meningitis, difteria, disentería, tos ferina, escarlatina, gastritis, úlceras de estómago y la lista sigue y sigue.
2. Botulismo: patógeno, vías de infección, medidas de control (diapositivas 3 y 4)
El agente causante es el botulismo por Clostridium, está muy extendido en la naturaleza y tiene un hábitat permanente en el suelo. También se puede encontrar en el estiércol, frutas, verduras, pescado y excrementos de animales de sangre caliente. Capaz de formar esporas muy resistentes a productos químicos y factores físicos. Las esporas pueden resistir la ebullición durante 5 horas a una temperatura de 120 grados centígrados. En un ambiente con bajo contenido de oxígeno, se multiplican rápidamente y forman una toxina peligrosa (veneno). La toxina botulínica es una de las más conocidas y venenos fuertes. El patógeno en sí no causa enfermedades en los humanos, solo su toxina es peligrosa. Para que se produzca una intoxicación, el patógeno debe multiplicarse con la acumulación de toxina botulínica en el organismo.
Se desarrolla como consecuencia de la ingestión de productos alimenticios: jamón, embutidos, pescado salado, así como conservas de verduras, frutas y especialmente setas. EN últimos años Se han relacionado casos de botulismo en Rusia con alimentos enlatados en casa. La seguridad de los "frascos" a veces no se puede determinar a simple vista; la toxina botulínica no provoca cambios en el color, el olor y el sabor de los alimentos. Las latas hinchadas deben destruirse.
El botulismo es una enfermedad tóxico-infecciosa grave que afecta al sistema nervioso central, principalmente al bulbo raquídeo y a la médula espinal. La toxina botulínica se absorbe en la sangre en los intestinos y afecta selectivamente a diferentes partes. sistema nervioso. Se produce parálisis de los músculos respiratorios, los músculos de la laringe y la faringe. Ha habido casos de intoxicación mortal.
El envenenamiento se desarrolla muy rápidamente, aparecen náuseas, vómitos, calambres en el abdomen. heces sueltas. Ante los primeros signos de intoxicación, consulte inmediatamente a un médico.
Para evitar infectarse con botulismo, es necesario: observar estrictamente las reglas de higiene personal, para enlatar, use solo verduras, frutas y champiñones que hayan sido completamente limpios de suciedad. Las latas y tapas para enlatar deben lavarse, escaldarse con agua hirviendo y secarse. Está estrictamente prohibido comprar verduras, y especialmente champiñones, enrollados en frascos y preparados en casa, a extraños al azar.
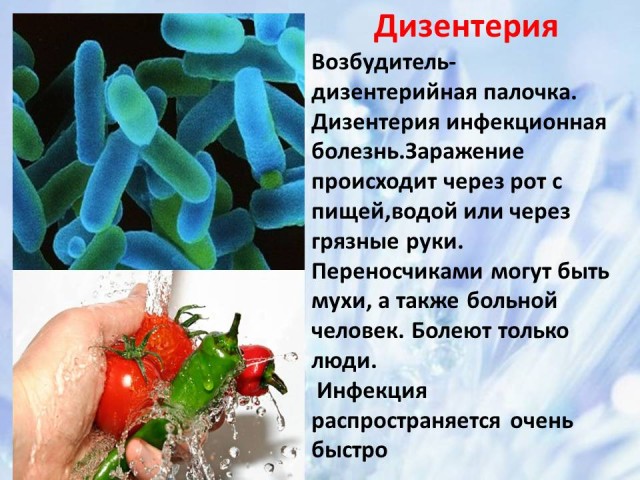
3. Disentería: agente causante, vías de infección, medidas de control (diapositivas 5-6)
La disentería es una enfermedad infecciosa causada por la bacteria bacilo de la disentería.
La infección ocurre cuando el patógeno ingresa al cuerpo a través de la boca con alimentos, agua o a través de manos sucias. Las moscas pueden ser portadoras del bacilo de la disentería. Sólo la gente contrae disentería. La fuente de infección puede ser una persona enferma. La infección puede propagarse muy rápidamente.
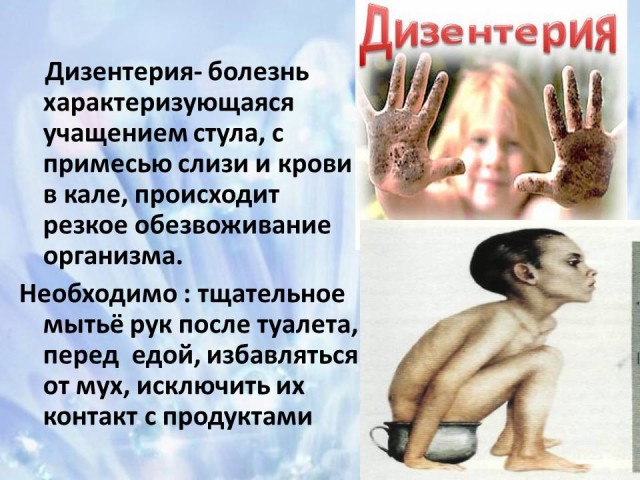
La disentería es una enfermedad caracterizada por deposiciones frecuentes, moco y sangre en las heces, calambres, dolor abdominal y un aumento de la temperatura corporal a 39 grados o más. La frecuencia de las deposiciones puede alcanzar de 15 a 25 veces al día o más. La enfermedad es especialmente grave en los niños. El cuerpo de un niño se deshidrata más rápido que el de un adulto. Antes, cuando no había antibióticos para la disentería, la gente moría.
El tratamiento de la disentería tiene como objetivo destruir el patógeno y se lleva a cabo en un hospital de enfermedades infecciosas.
Medidas de prevención: lavado de manos regular y minucioso después de ir al baño, caminar y antes de comer, verduras y frutas crudas, deshacerse de las moscas en el interior y evitar su contacto con los alimentos. No en vano se llama a la disentería la “enfermedad de las manos sucias” y actualmente se puede vacunar preventivamente contra la disentería.
4. Tétanos: agente causante, posibilidad de infección, medidas preventivas (diapositivas 7-8)
El bacilo del tétanos es una bacteria microscópica que vive en el tracto gastrointestinal de los herbívoros. El tétanos es agudo. enfermedad infecciosa una persona, como resultado de lo cual el sistema nervioso se ve afectado y se altera la inervación de los músculos esqueléticos. Junto con la materia fecal de los animales enfermos, se libera una gran cantidad de esporas del patógeno. Las esporas son muy resistentes a los factores ambientales, pueden conservar la capacidad de vivir durante años, estando en estado de esporas con el suelo.
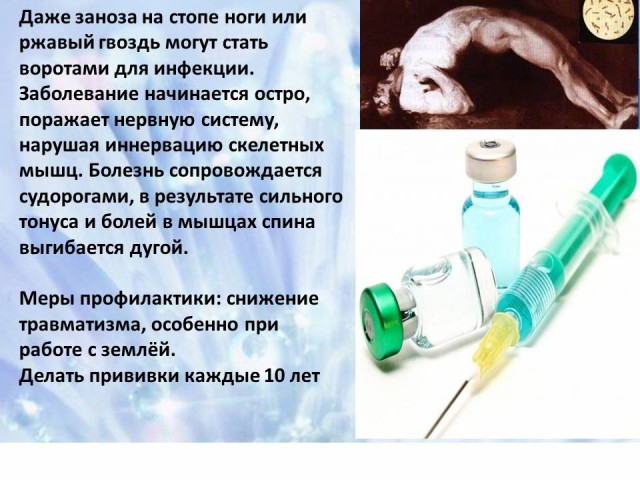
La enfermedad comienza de forma aguda. La enfermedad se acompaña de calambres en los músculos esqueléticos: músculos del cuerpo, extremidades, músculos faciales, músculos de la faringe. Como resultado del tono más fuerte y condición dolorosa músculos de la espalda, luego la espalda del paciente se arquea. El espasmo muscular es tan fuerte que es posible que se produzcan fracturas óseas y separación de los huesos.
El bacilo del tétanos ingresa al cuerpo humano a través de heridas, rasguños y otras lesiones en la piel. En algunas regiones, el tétanos se llama "enfermedad de los pies descalzos" porque incluso una astilla en el pie o un clavo oxidado pueden convertirse en una puerta de entrada a la infección.
Medidas de prevención: Reducir las lesiones, especialmente al trabajar con la tierra (trabajar con manoplas o guantes), vacunarse preventivamente cada 10 años.
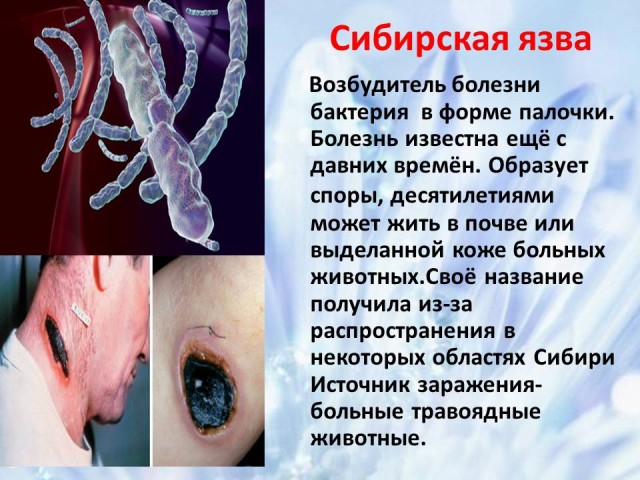
5. siberiano úlcera - agente causante enfermedades, vías de infección, medidas preventivas (diapositivas 9 -10)
El ántrax se conoce desde la antigüedad. Se llama ántrax maligno. El agente causal es una bacteria en forma de bastón que tiene la capacidad de formar esporas. Puede sobrevivir durante décadas en el suelo o en la piel bronceada de animales enfermos. EN condiciones favorables De una espora la bacteria pasa a estado activo. El agente causante del ántrax fue aislado por primera vez por Robert Koch. El ántrax todavía se encuentra en los países de Asia Central, África y Sudamerica. Debe su nombre a su distribución en el pasado en algunas zonas de Siberia. Ahora en Rusia es muy raro.
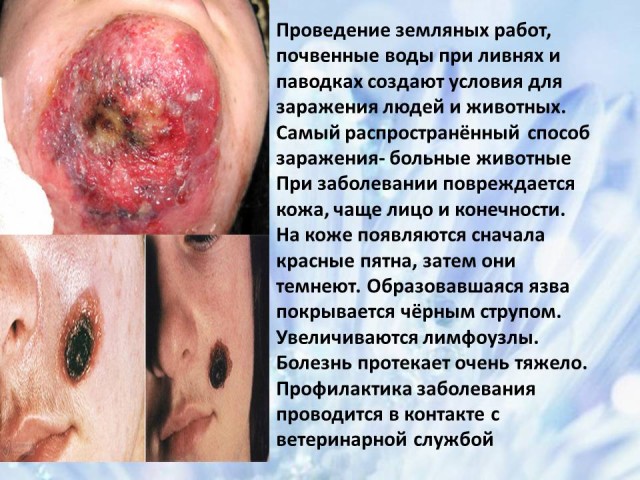
La fuente de infección son los herbívoros enfermos: ovejas, caballos, camellos, ciervos y cerdos. Los trabajos de excavación y el agua del suelo durante las lluvias e inundaciones contribuyen a la penetración de esporas bacterianas en las capas superiores del suelo, creando condiciones para la infección de personas y animales. Cuando ocurre la enfermedad, la piel es la más afectada. El diagnóstico de la enfermedad no es difícil.
Las bacterias patógenas se liberan al ambiente externo a través de la orina, la saliva, las heces, la leche y las secreciones de las heridas de los animales. Después de su muerte, sus órganos siguen siendo contagiosos, incluso su piel, pelaje y huesos. El método de infección más común es el contacto con animales enfermos.
En ántrax las áreas expuestas se ven afectadas con mayor frecuencia cuerpo - manos y cara. En el sitio de penetración del patógeno, aparece primero una mancha roja, en su lugar con el tiempo aparece una pápula rojo-azulada, que comienza a arder y a picar, luego aparece una burbuja con líquido, que estalla al rascarse. La úlcera resultante rápidamente se cubre con una costra negra. Los ganglios linfáticos aumentan de tamaño. El proceso se acompaña de síntomas de intoxicación.
La prevención de la enfermedad se lleva a cabo en estrecho contacto con el servicio veterinario.
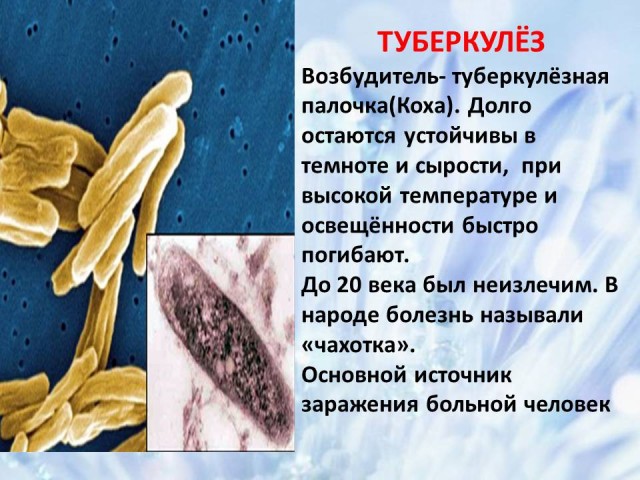
6. Tuberculosis: agente causante de la enfermedad, vías de infección, medidas preventivas (diapositivas 11 y 12)
El agente causante de la enfermedad es la bacteria bacilo de la tuberculosis (bacilo de Koch). Los bacilos de la tuberculosis son resistentes a los factores ambientales. Pueden sobrevivir en el agua hasta seis meses. Permanecen estables durante mucho tiempo en la oscuridad y en condiciones de humedad. y con las altas temperaturas y la exposición a la luz solar mueren rápidamente. Hasta el siglo XX, la tuberculosis era incurable. La principal fuente de infección son los bacilos que se desprenden de una persona enferma. El mayor peligro lo representan los pacientes con forma abierta de tuberculosis. La enfermedad a menudo se desarrolla en personas que abusan del alcohol, y la tuberculosis también está muy extendida entre personas encarceladas (prisiones, colonias) o recientemente liberadas. Se transmite por gotitas en el aire y también es posible una infección intrauterina.
El principal órgano afectado son los pulmones. Hay signos que pueden indicar tuberculosis: tos, dolor en el pecho y hemoptisis. La tuberculosis se diagnostica mediante fluorografía.
La base del tratamiento es el uso de medicamentos antituberculosos. La duración del tratamiento depende de la gravedad de la enfermedad. En algunos casos se recurre a la intervención quirúrgica. Antes, cuando no se conocían los antibióticos, la gente moría de tuberculosis y llamaban a esta enfermedad "tisis". Ahora existe todo un campo de la medicina que se ocupa de la tuberculosis: la fisiología, y sus especialistas son los ftisiólogos.
La prevención de la tuberculosis consiste en someterse oportunamente a una fluorografía, abandonar los malos hábitos: fumar, especialmente el alcohol, comer bien y llevar un estilo de vida saludable.
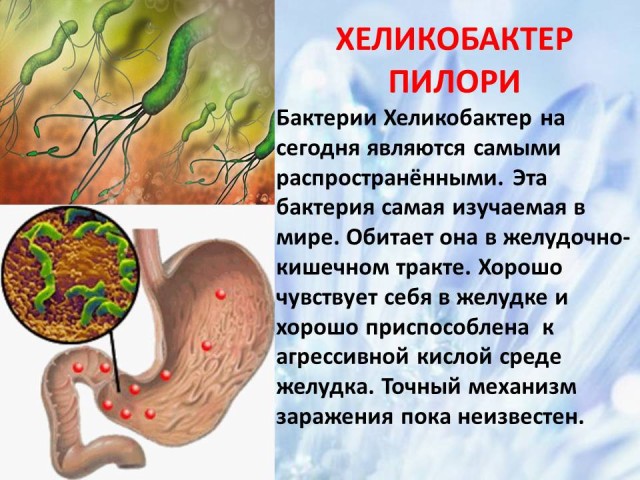
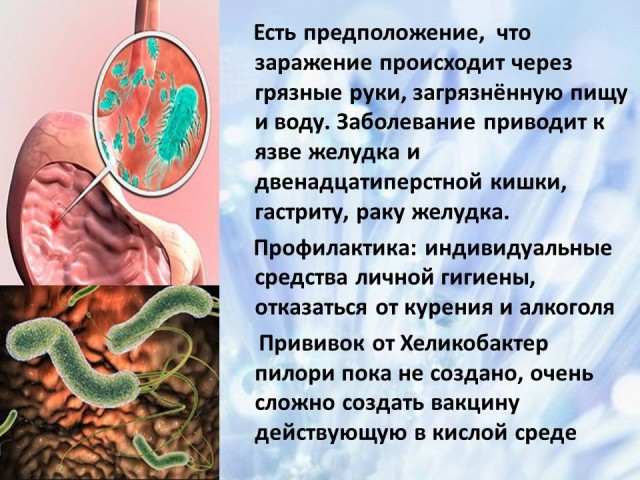
7. Helicobacter pylori: agente causante de la enfermedad, posibilidades de infección, prevención.
(diapositivas 13-14)
La bacteria Helicobacter pylori es, con diferencia, la más común. Más de la mitad de la población mundial puede considerarse portadora de esta bacteria, que actualmente es la más estudiada del mundo. Es necesario saber cuáles son los principales signos de infección por la bacteria Helicobacter para poder iniciar el tratamiento a tiempo. La bacteria vive en el tracto gastrointestinal. Se siente bien en el estómago y está bien adaptada a la agresividad. ambiente ácido estómago.
Aún se desconoce el mecanismo exacto de infección. Sólo se supone que la infección puede ocurrir a través de manos sucias y agua o alimentos contaminados. La enfermedad puede considerarse familiar. Una vez que un miembro de la familia se infecta con la bacteria, los síntomas de la enfermedad aparecerán en todos los demás miembros de la familia.
Signos de la enfermedad: problemas con las heces (ya sea estreñimiento o diarrea, acidez de estómago, náuseas o vómitos sin causa, mal olor de la boca). La enfermedad provoca úlceras de estómago y duodeno, gastritis y predisposición al cáncer de estómago.
Métodos de diagnóstico: gastroscopia con biopsia de la mucosa gástrica, análisis de heces, análisis de sangre para detectar anticuerpos. Existen muchos métodos de diagnóstico, pero ninguno de ellos puede considerarse absolutamente fiable.
Medidas de prevención: los productos de higiene personal deben ser individuales, lavarse las manos antes de comer, no fumar, no abusar del alcohol. Aún no se han creado vacunas contra la bacteria Helicobacter pylori. Es muy difícil crear una vacuna que actúe en el ambiente ácido del estómago.
8. Cólera: agente causante de la enfermedad, vías de infección, medidas de control (diapositivas 15 y 16)
El cólera es causado por la bacteria Vibrio cholerae. Encontrado en aguas abiertas aguas residuales, puede desarrollarse en productos cárnicos y leche. Según la Organización Mundial de la Salud, cada año entre 3 y 5 millones de personas en todo el mundo enferman de cólera. El cólera, altamente contagioso, mata hasta 1,5 millones de niños cada año. Se ha demostrado que las epidemias de cólera ocurren en países con bajos niveles de vida. Más de 2.500 millones de personas en la Tierra no saben qué es un retrete y ni siquiera tienen la oportunidad de lavarse las manos. Las moscas son portadoras de infecciones. El cólera es una enfermedad terrible que en un momento se cobró millones de vidas. Vibrio cholerae afecta los órganos del tracto gastrointestinal, principalmente las paredes del intestino delgado.
El agua es la principal vía de transmisión de infecciones. La infección se produce a través de alimentos, artículos domésticos y agua sucia contaminados. La enfermedad comienza repentinamente. Dolor abdominal, deposiciones frecuentes, sed, sequedad de boca, pérdida de fuerzas, disminución de la temperatura corporal, el paciente se congela, vomita y baja la presión arterial. El resultado es una deshidratación severa. La enfermedad se trata con antibióticos.
Medidas preventivas: no beba agua de fuentes no verificadas, observe las reglas de higiene personal, lave bien las verduras y frutas crudas.
9. Peste: agente causante de la enfermedad, posibles vías de infección, medidas de control.(diapositivas 17-18)
10. Conclusión(diapositiva 19)
Sí, una persona enfrenta peligros en todas partes, tiene muchos enemigos invisibles que buscan entrar en el cuerpo humano. Por lo tanto, debemos aprender a protegernos de ellos utilizando las reglas más básicas de higiene personal: lavarnos bien las manos después de ir al baño, antes de comer, después de salir, lavar verduras y frutas antes de comer, seguir todas las reglas del tratamiento térmico cuando conservar los alimentos, combatir insectos portadores de infecciones bacterianas y roedores, vacunarse preventivamente.
Seguir estas reglas básicas de vida te ayudará a mantener la salud desde una edad temprana y durante muchos años. Después de todo, no se compra ni se vende. ¡Cuida tu salud!
FUENTES DE INFORMACIÓN:
1.http://diagnos.ru
2. http://mymedicalportal.net
3. http://womanadvice.ru.ru
4.www. mikrobak.ru
5.www.provizor.com
6. www.factorpop.ru
7. http://medicina.ua
8. http://www.skalpil.ru
9. www.jobsmediciner.ru
10. Fotografías e imágenes - www.yandex.ru
Un pequeño microorganismo unicelular está igualmente adaptado a vivir en ambiente acuático, suelo y espacio aéreo. Mira las bacterias en condiciones normales está prohibido. Exclusivamente bajo un microscopio. A pesar de que hay ambiente una cantidad enorme, que asciende a millones.
Los humanos y las bacterias conviven pacíficamente. Incluso una persona absolutamente sana tiene muchos de ellos en su cuerpo. Microflora que está presente en el interior. cuerpo humano, se convierte en un excelente hábitat para muchos tipos de microorganismos. Y son inofensivos siempre que se fortalezca el sistema inmunológico humano. Pero bajo la influencia de microbios dañinos, las funciones de defensa del cuerpo se debilitan. Es entonces cuando las bacterias pueden provocar enfermedades y, en ocasiones, provocar daños irreparables a la salud.
Todo especies conocidas Los microorganismos se combinaron en grupos apropiados de acuerdo con características distintivas. Dado que su diversidad es demasiado numerosa, todas las bacterias tienen una forma individual:
- cocos esféricos;
- bacilo o bastón;
- Espiroquetas retorcidas en espiral.
- No todos los microorganismos son sensibles a los efectos de los compuestos de oxígeno. Ésta es también su característica distintiva:
- aerobio. Necesita oxígeno;
- anaeróbico. Microorganismos capaces de obtener suficiente energía sin la participación de oxígeno.
Además de externos y composición interna También se distinguen por la forma en que afectan al cuerpo humano:
- patógeno. El proceso se lleva a cabo con su participación. infección bacteriana. O metodo de contacto, o del entorno externo;
- condicionalmente patógeno. Están constantemente presentes en el cuerpo. Causan enfermedades sólo bajo la influencia de ciertas condiciones, como inmunidad disminuida, penetración de microbios;
- no patógeno. Adaptado a la normalidad microflora saludable cuerpo. No son fuentes de enfermedades y excluyen la interacción con otros microbios y virus.
Esto es lo que realmente son los microorganismos: útiles y peligrosos. No todos son iguales, por lo que no hay que confundirlos.
Proceso de infección bacteriana.
La disminución de la inmunidad causada por infecciones conducirá sin duda a una activación. Pero no todos ellos se encuentran únicamente en nuestro organismo. Muchos de ellos ingresan al cuerpo humano desde el exterior:
- Tradicional para virus e infecciones es el método aéreo para infectar el cuerpo. Se produce a través del aire circundante por representantes aeróbicos, así como a través del polvo en áreas mal ventiladas, a través de objetos comunes. Productos de higiene, toallas, juguetes, vajillas;
- ambiente acuático. Naturalmente, los cuerpos de agua están contaminados por los desechos y las consecuencias de una actividad humana inadecuada. Esto también se aplica a los mal hervidos. agua potable, pozos;
- interacción con el suelo. Estas son áreas suburbanas, áreas de dacha, macizos de flores. Aquí viven bacterias putrefactas;
- productos. Levadura salvaje, moho, salmonella;
- daño al feto del feto en el útero;
- sexualmente.
Para que entren bacterias son necesarias ciertas condiciones. Provocar infección:
- disminución de la inmunidad;
- temporada cálida o calurosa. Las bacterias son sensibles a la temperatura ambiente. El valor ideal es +4 °C, un gran número de individuos.
Para evitar las consecuencias de la penetración de bacterias patógenas, puede someterse a una vacuna, que impedirá su desarrollo en el cuerpo y producirá anticuerpos.
Bacterias intestinales en el cuerpo humano.
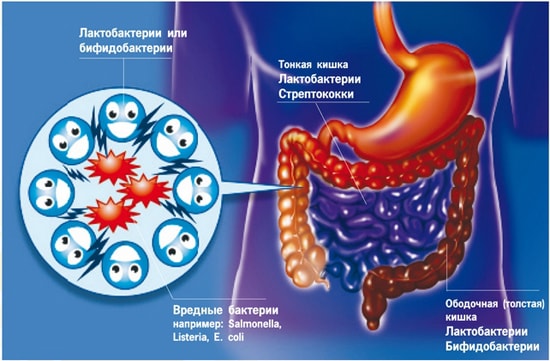
Los microorganismos viven en la microflora normal y sana del tracto gastrointestinal. Conviven pacíficamente con el cuerpo humano. Qué es intestinos sanos y su microflora natural:
- bacteroides. Pueden provocar la aparición de infecciones tóxicas, abscesos, neumonía;
- bifidobacterias. Previene la entrada de toxinas del medio externo. Proteger y prevenir el crecimiento y propagación de microorganismos patógenos y oportunistas, potenciar la síntesis de proteínas, nicotínicos, fólicos, ácido pantoténico, riboflavina, tiamina o vitaminas del grupo B. Activan la capacidad de la mucosa intestinal para absorber vitamina D, hierro y calcio;
- enterococos. Los agentes causantes de los problemas cardíacos se transmiten a través de la sangre;
- clostridios. La fuente del veneno más fuerte es la toxina botulínica. Los resultados del envenenamiento son enfermedades graves como el tétanos y la gangrena gaseosa;
- patógenos, enterobacterias. Los representantes destacados de este grupo son la plaga, coli, salmonella y otros. Alteran el funcionamiento de todos los sistemas del cuerpo, destruyen los tejidos;
estreptococos. Promocionar la apariencia infecciones neumocócicas, daño tóxico a los órganos internos; - estafilococos. Pueden provocar infecciones inflamatorias purulentas, sepsis, conjuntivitis. Conduce a enfermedades del sistema genitourinario;
- lactobacilos. Son bacterias del ácido láctico. Normalizar la microflora intestinal estable.
Todos los microorganismos anteriores viven constantemente en el tracto gastrointestinal humano. No aparecen en una persona sana, ya que las bifidobacterias y lactobacilos los inhiben y activan las defensas.
¿Qué bacterias causan enfermedades intestinales?

No todos los microorganismos son igualmente útiles e inofensivos. Algunos de ellos están en ambiente externo, pero al ingresar al cuerpo provocan procesos inflamatorios infecciosos. También pueden llegar a otros órganos. Entonces se vuelven peligrosos:
- Escherichiosis. Provocan diarrea e inflamación de la mucosa del colon. Provocan colitis e infecciones intestinales agudas. Puede transferirse a otros órganos y provocar sepsis, neumonía;
- Infección por coli. Las principales fuentes de manifestaciones de enteritis, gastroenteritis, disentería. Las complicaciones ocurren en forma de cistitis, meningitis, vómitos, graves. dolor en la zona abdominal.
Los indicadores pronunciados de la presencia de bacterias en el cuerpo humano son posibles enfermedades que ellos llaman:
- Peretonitis. Entrada de bacterias patógenas y microflora intestinal en cavidad abdominal del tracto gastrointestinal;
- Colitis. La fuente de aparición pueden ser bacterias como estreptococos, estafilococos, Haemophilus influenzae, clamidia y tricomonas. Ocurre como una inflamación de la mucosa vaginal. Penetra organos femeninos sistema reproductivo a través de la infección a través de las relaciones sexuales. Las consecuencias pueden incluir infertilidad, erosión cervical;
- Prostatitis. Ruta infecciosa la infección implica la penetración de Escherichia coli y Pseudomonas aeruginosa, así como de bacterias como enterococos y Klebsiella en los órganos pélvicos;
- Disbacteriosis. Se observa cuando la microflora es suprimida por antibióticos potentes.
Para deshacerse de ellos, se necesita atención médica. asistencia calificada. Todos los microbios, virus e infecciones se eliminan únicamente con la ayuda de antibióticos y una terapia reconstituyente integral prescrita por el especialista adecuado.
¿Qué bacterias viven en la boca?
microflora cavidad oral, por supuesto, no puede prescindir de sus habitantes. Pueden expresar enfermedades y emitir un olor desagradable, así como simplemente permanecer y permanecer inactivos. No olvide que sólo en ausencia de una inmunidad adecuada progresan las enfermedades causadas por determinadas bacterias:
- la mitad de toda la microflora son estreptococos. Habitan casi todo el cuerpo: órganos respiratorios, tracto gastrointestinal, sistema reproductivo y piel. Pero en una persona sana no aparecen. Cuando las defensas del cuerpo se reducen, las bacterias provocan dolores de garganta, neumonía, peritonitis, forúnculos, escarlatina, reumatismo y shock tóxico. Esta lista es bastante grande. Hasta la derrota del sistema cardiovascular y riñones. Provocan el principal daño al esmalte dental y provocan caries;
- Neumococo. El entorno más favorable para su lanzamiento son las instituciones infantiles. Es el niño quien desarrolla neumonía, peritonitis y enfermedades del oído medio. en pesado formularios en ejecución Muchas enfermedades causadas por ciertas bacterias comienzan a progresar activamente. El resultado es meningitis, artritis;
- gingival. No actúan hasta cierto punto, aunque están constantemente en boca. Solo provocan inflamación de los tejidos alrededor del diente, periodontitis;
- treponema denticolar. Las encías se convirtieron en su hábitat. Se convierten en la causa de la enfermedad periodontal bajo determinadas condiciones.
Desafortunadamente, estas bacterias causan la mayoría de las enfermedades bucales asociadas con los dientes y las encías.
Las bacterias pueden vivir en la piel.

La piel se ha convertido en el lugar más propicio para los microorganismos. Esto y folículos pilosos, y zonas queratinizadas, y numerosos pliegues. La capa bacteriana situada en la superficie de la epidermis es bastante densa.
- estreptococos. Bacterias comunes en casi todos los sistemas. Pero hay muchos de ellos. capa superior epidermis. Conducir a envenenamiento toxico piel. Puede provocar formaciones purulentas. Síntomas asociados dolores de cabeza, vómitos, náuseas y fuerte aumento temperatura. Peor la condición en enfermedades como la amigdalitis;
- estafilococos cutáneos, causante de enfermedades, como celulitis, mastitis, abscesos, orzuelo. Durante las exacerbaciones, la sepsis se propaga, shock toxico. También suele ser provocado por un tipo bacteriano de artritis, enfermedades del sistema urinario, de las articulaciones y del tejido muscular;
Es imposible deshacerse de ellos por completo. Viven en una persona toda su vida desde el momento de su nacimiento y no causan daño hasta que se presentan las condiciones favorables para ello.
Las enfermedades pueden ser causadas por hongos en la piel.
El moho también es un tipo de bacteria. Los mohos suelen clasificarse como bacterias debido a sus características. Enfermedades de la piel estos dos representantes pueden ser igualmente llamados. Los hongos se encuentran principalmente en los mismos lugares donde viven otros microorganismos de la epidermis: en los pliegues, en la base del cabello, en la zona de la piel muerta:
- trichophyton. Afectan zonas desprotegidas del cuerpo y viven en heno y paja. Conducir a enfermedades dermatologicas en la zona de las rodillas, nalgas, extendiéndose gradualmente por todo el cuerpo;
- La levadura provoca liquen y seborrea. Observado en áreas de la cabeza, barba, cejas y ano;
- un conocido representante del género Candida. Se convierte en la causa de la candidiasis, que daña no solo la piel, sino también las membranas mucosas de los órganos externos e internos. A menudo conduce a micosis. En los niños provoca diabetes, se convierte en patología somática;
- Género Trichophyton rubrum. Provoca enfermedades que afectan la superficie de los pies, la zona entre los dedos, las uñas y poco a poco cubre todo el cuerpo;
- Pityrosporum orbicular. Estos hongos se propagan a zonas donde se acumula el sebo. Violar trabajo de tiempo completo glándula sebácea;
- dermatofitos. Los problemas fúngicos y dermatológicos son típicos de generalizado estos representantes en la piel;
- microsporo. Los portadores de este género de hongos son los perros y gatos callejeros. Los niños son más susceptibles a la infección por estos representantes. La lesión se produce en la zona del vello.
Bacterias que causan enfermedades.

Las enfermedades infecciosas causadas por microbios son bastante comunes. Al interactuar y en condiciones favorables, asombran sistemas importantes en el cuerpo humano. Se pueden dividir a grandes rasgos según su distribución en el cuerpo:
- enfermedades del tracto respiratorio;
- infecciones intestinales;
- Enfermedades del sistema circulatorio;
- infecciones de la piel;
- Procesos inflamatorios genitales y otros.
Veamos los más peligrosos y con los que los médicos tienen que lidiar con mayor frecuencia. Estos básicos enfermedades infecciosas causado por bacterias.
Tos ferina. La causa es la bacteria Bordet-Gengou. Se manifiesta en fuerte tos incesante. Observado en niños más pequeños y mayores. edad escolar. Transmitido por el aire. Duración – hasta 14 días.
Tuberculosis. La enfermedad es causada por el bacilo de Koch. Afecta a los pulmones, con menos frecuencia. tubo digestivo. El paciente presenta tos, sudoración y fiebre. Fluye en abierto y formas cerradas. La infección es posible a través de gotitas en el aire.
Gonorrea. Lesiones infecciosas de los órganos genitales y urinarios, con menos frecuencia: el recto y la orofaringe. La enfermedad es causada por gonococos. Se refiere a enfermedades venéreas. La transmisión ocurre durante el contacto íntimo.
Sífilis. La bacteria Treponema pallidum es la portadora de este infección venérea. Conduce a la alteración de las membranas mucosas de los genitales, los órganos urinarios, los huesos y el sistema nervioso.
Tétanos. Puede ser causada por microorganismos y adquiere forma aguda lesión infecciosa esqueleto, músculos, sistema nervioso. No se desarrolla inmunidad al tétanos. Después de la recuperación, recomiendo vacunarse para prevenir una reinfección.
Cólera. El agente causal es Escherichia coli Vebrio cholerae. La vía típica de entrada al organismo es fecal-oral. Provoca diarrea acuosa, deshidratación y muerte.
Común comida envenenada causado por bacterias. razón principal- salmonela. Caer en sistema digestivo y conduce a la intoxicación del cuerpo y del tracto gastrointestinal.
Disentería. Puede llamar infección intestinal Shigella, Shigella. Envenena el cuerpo, afecta los intestinos y el estómago, conduce a una disminución de presión arterial, la aparición de moco en heces, secreción sangrienta y aumento de temperatura.
