raziskovalni inštitut Medicinska mikologija po imenu P. N. Kaškin, Sankt Peterburg medicinsko akademijo podiplomsko izobraževanje
POSEBNOSTI DIAGNOSTIKE IN ZDRAVLJENJA INTERTRIGO GLIVIČNE ETIOLOGIJE L.P. Kotrehova
P.N. Kaškinov raziskovalni inštitut za molekularno medicino, Sankt Peterburška medicinska akademija za postdip lome izobraževanje
Vsako leto se v poletnem obdobju poveča število klicev na zdravstvene ustanove dermatološki profil bolnikov z intertriginoznimi lezijami kožo. Etiologija intertriga je raznolika. Najpogostejši etiološki dejavniki, ki vodijo do razvoja lezij kožnih gub, so patogene in oportunistične glive - povzročitelji kožnih mikoz. Bakterijske in bakterijsko-glivične okužbe so na drugem mestu med etiološkimi dejavniki pri razvoju intertriga. Intertrigo zaradi trenja med površinami kože je manj pogost. In praviloma njegov razvoj spremlja sekundarna okužba z bakterijsko ali glivično bioto. Incidenca intertriga je še posebej visoka pri debelih bolnikih, diabetes. Dejavniki, ki prispevajo k nastanku intertriga infekcijske etiologije (glivične, bakterijske in bakterijsko-glivične), so tudi primarna in sekundarna stanja imunske pomanjkljivosti, ki jih povzroča virus humane imunske pomanjkljivosti, dolgotrajna uporaba imunosupresivna zdravila, glukokortikosteroidi itd. . Povečanje incidence mikoz v topli in vroči sezoni prispeva k toplota okolju, visoka vlažnost, nošenje nehigroskopskih in zračnih čevljev ter oblačil iz sintetičnih materialov. Lokacija izpuščajev v kožnih gubah pri kožnih boleznih, kot je luskavica, atopijski dermatitis, rdeča lichen planus, ekcem in drugi lahko posnemajo intertrigo.
Patološki proces v intertrigu je lokaliziran v interdigitalnih gubah rok in stopal, dimeljsko-femoralnih, interglutealnih gubah, pazduhe in pod trebuhom. Na mestih lezije se pojavijo eritematozni, edematozni madeži z mokrenjem, maceracija povrhnjice in razpoke. Ker je pri intertrigu katere koli etiologije klinična slika kožnih lezij skoraj enaka (razen nekaterih odtenkov) za pravilna nastavitev diagnoza in izbira etiotropnega in patogenetska terapija, zahteva laboratorijska diagnostika. Diagnostični ukrepi vključujejo mikroskopske in kulturne študije patološkega materiala, pridobljenega iz lezije (kožne luske, eksudat, gnoj). V primerih, ki jih je posebej težko diagnosticirati, se zatečejo k histološkemu pregledu kože.
Zdravljenje intertriga se izvaja v skladu z ugotovljeno etiologijo bolezni, pri čemer se upoštevajo patogenetski dejavniki, ki so prispevali k razvoju bolezni. Pri mikozah so predpisana lokalna protiglivična zdravila (derivati alilaminov, azolov in polienov), pri običajnih glivičnih procesih pa sistemski antimikotiki (terbinafin, itrakonazol, flukonazol). Pri bakterijskih okužbah so zdravila izbora antibiotiki, tako lokalni kot splošno dejanje. Ko je imenovan lokalno terapijo velik pomen je podana dozirni obliki (bazi) protiglivičnega zdravila, saj so baze z visoko higroskopnostjo, z izrazitim protivnetnim, antipruritičnim in zaviralnim učinkom eksudacije optimalne za zdravljenje intertriga. Takšne učinke imajo praški, raztopine, aerosoli in geli (Lamisil® Dermgel). Kreme so manj sprejemljive, saj lahko v nekaterih primerih povečajo procese izločanja in joka.
Namen naše študije je preučiti etiologijo, glavne povezave patogeneze in klinični potek intertrigo, kot tudi razvoj in ocena učinkovitosti, varnosti, prenašanja protiglivične terapije za intertrigo glivične etiologije, ki vključuje imenovanje terbinafina (Lamisil® Dermgel).
Metode in materiali
V 12 mesecih leta 2005 je bila diagnoza intertrigo postavljena pri 126 bolnikih, ki so se prijavili na NII MM. P.N. Kashkin (79 - ženske, 47 - moški) v starosti od 18 do 92 let (mediana - 55 let). Največje število bolniki (54 oseb) z intertriginoznimi lezijami kože so padli na poletne mesece in so znašali 42,8% vseh bolnikov z intertrigo, ki so se prijavili v zadnjem letu. Diagnoza intertrigo je bila postavljena na podlagi kliničnih manifestacij in rezultatov mikroskopskega in kulturološkega pregleda kožnih lusk. Intertrigo glivične etiologije je bil odkrit pri 85 (67%) bolnikih, bakterijske - pri 21 (17%), bakterijsko-glivične etiologije - pri 17 (13%) bolnikih. Pri 3 (2 %) bolnikih je bil diagnosticiran intertrigo, ki nastane zaradi trenja kontaktnih površin kože.
Kot rezultat laboratorijske raziskave Ugotovljeno je bilo, da so glavni povzročitelji kožnih mikoz v skupini bolnikov z omejenimi ali izoliranimi lezijami kože dermatomicete. Odkrili so jih v 71 % primerov, dermatomicete v kombinaciji s Candido spp. ali plesni - v 12%, Candida spp - v 17%. Med dermatomicetami je prevladoval T. rubrum. Izolirali so ga v 67% primerov, T. mentagrophytes - v 12%, E. floccosum - v 13%, Malassesia furfur - 8%. Opozoriti je treba, da je v skupini bolnikov s kožnimi mikozami z dodatkom piokokne flore razmerje povzročiteljev mikoz drugačno. Dermatomicete so bile izolirane v 45% primerov in v 24% primerov - skupaj z glivicami iz rodu Candida spp. ali glive. Candida spp. je bil vzrok za razvoj mikoz v 31% primerov.
Induktorji gnojni proces so bili: S. aureus - v 38,1% primerov, S. pyogenes - 28,6%, S. viridans - 9,5%, Pseudomonas aeruginosa - 7,9%. Kombinacija S. aureus in S. viridans je bila odkrita v 12,7%, S. pyogenes in Pseudomonas aeruginosa - 3,2%.
Kot rezultat pregleda bolnikov so bile ugotovljene sočasne bolezni. Endokrine bolezni, vključno s sladkorno boleznijo, so opazili pri 25% bolnikov, debelost - pri 23%, bolezni srčno-žilnega sistema- v 20%, stanja imunske pomanjkljivosti - v 7%, kožne bolezni- pri 7% bolnikov.
Zdravilno obliko Lamisil® Dermgel smo predpisali 85 bolnikom z intertriginozno obliko mikotičnega procesa. Zdravilo je bilo naneseno na predhodno očiščeno razkužilne raztopine kožo 1-krat na dan do popolne razrešitve glivičnih lezij. Bolniki z mešanimi bakterijsko-glivičnimi okužbami so bili podvrženi sistemski antibiotična terapija antibiotiki širokega spektra (amoksicilin, cefaleksin itd.). Ocena učinkovitosti terapije je bila izvedena na podlagi časa razrešitve glavnega klinični simptomi(srbenje, eksudacija, hiperemija, luščenje) in rezultati mikroskopskega in kulturološkega pregleda kožnih lusk in nohtnih ploščic stopal. Določeno je bilo trajanje zdravljenja z Lamisil® Dermgelom.
Rezultati raziskav
Pozitiven rezultat uporabe Lamisil® Dermgel je bil opažen 12 ur po začetku terapije: srbenje, pekoč občutek, hiperemija in edem so se znatno zmanjšali. Do konca 2-3 dni je jok pri vseh bolnikih popolnoma prenehal, do konca 4 dni pa je prišlo do epitelizacije erozij. Vsi bolniki so opazili izrazit hladilni učinek dermgela in hitro odpravo simptomov, kot sta srbenje in pekoč občutek. Trajanje zdravljenja z zdravilom Lamisil® Dermgel se je gibalo od 7 do 15 dni, odvisno od površine kožnih lezij in lokalizacije procesa, v povprečju pa je bilo 10,3 ± 2,6 dni. Takšna povprečno trajanje zdravljenje je povezano s prisotnostjo pri nekaterih bolnikih sočasne bolezni: diabetes mellitus, debelost, pa tudi stanje imunske pomanjkljivosti, ki se je razvilo v povezavi z vnosom steroidnih hormonov.
Kot rezultat zdravljenja je 79 (93 %) bolnikov pokazalo popolno ozdravitev glivična okužba kože, pri 4 (5%) - bistveno izboljšanje kožnega procesa, pri dveh (2,3%) bolnikih pa je bilo zdravilo prekinjeno zaradi neželenih učinkov. Pri 12 (14 %) bolnikih skozi drugačen čas opažen je bil razvoj recidivov mikoze kože. Vsi ti bolniki so bili ogroženi, so imeli sladkorno bolezen, bili so debeli ali so imeli imunske pomanjkljivosti. Vsi bolniki so opazili dobro prenašanje zdravila. Neželeni dogodki pri zdravljenju z dermgelom opazili pri 2 (2,3 %) bolnikih, zaradi česar je bilo treba zdravilo prekiniti. Pri enem bolniku se je pojavila toksikodermija, pri drugem pa alergijski dermatitis.
Diskusija
Rezultati študije so pokazali, da se pogostost razvoja intertriga poveča v topli in vroči sezoni. Najbolj nagnjeni k tej bolezni so bolniki z endokrine bolezni, diabetes mellitus, debelost in stanja imunske pomanjkljivosti. Najpogostejši vzroki za intertrigo so glivične, bakterijske in glivično-bakterijske okužbe.
Rezultati uporabe Lamisil® Dermgel ( učinkovina terbinafin) je pokazala svojo učinkovitost in varnost. Izbira zdravila Lamisil® Dermgel za zdravljenje bolnikov z glivičnim intertrigo je temeljila na rezultatih kliničnih preskušanj, izvedenih leta 1992, med katerimi je bilo dokazano, da ima terbinafin visoko fungicidno delovanje proti vsem najpogostejšim povzročiteljem kožnih mikoz in njenih priveskov. Zaradi velike prodorne moči se terbinafin dobro kopiči v vseh plasteh povrhnjice. Štiri ure po nanosu na kožo njegova koncentracija v stratum corneumu znatno preseže minimalno inhibitorno koncentracijo za večino povzročiteljev kožnih mikoz, ki za dermatofite, kot je T. rubrum, znaša približno 0,003 µg/ml. Hkrati je 7 dni po prekinitvi zdravljenja koncentracija terbinafina v stratum corneumu 0,33 ng / cm3, kar je 100-krat več od koncentracije, ki povzroči smrt glive. Hkrati je koncentracija terbinafina v dermisu nizka, zato ni sistemskega učinka na mikroorganizem. Zdravilo kaže tudi aktivnost proti gram-pozitivnim in gram-negativnim bakterijam in na svoj način antibakterijski učinek ni slabše od gentamicina. To omogoča, da se v nekaterih primerih uporablja pri zdravljenju intertriga bakterijsko-glivične etiologije brez uporabe antibiotikov.
Pri zdravljenju intertrigo glivične, bakterijske in bakterijsko-glivične etiologije je zelo pomembna baza zdravil zdravila za lokalna aplikacija. To je posledica dejstva, da število dozirne oblike, kot so mazila in kreme, lahko prispevajo k razvoju tako imenovanega "učinka tople grede" in povzročijo povečano izločanje in nadaljnje širjenje infekcijski proces na koži. V zvezi s tem je osnova zdravila dermgel optimalno primerna za zdravljenje intertriga. Ima visoko higroskopičnost, je prepusten za zrak, ima izrazit hladilni in protivnetni učinek, kar omogoča doseganje največje ločljivosti procesa. kratek čas. Precej pomembnost ima visoko varnost in dobro prenašanje zdravila, kar potrjujejo številni kliničnih preskušanj držati notri različne države.
zaključki
- večina pogost vzrok razvoj intertriga so mikoze kože.
- Pri bolnikih z intertrigom glivične etiologije so glavni povzročitelji bolezni dermatomicete.
- Zdravilo Lamisil® Dermgel ima izrazito protiglivično, antibakterijsko in protivnetno delovanje ter izrazit hladilni učinek.
- Pri uporabi Lamisil® Dermgel so vsi bolniki opazili hiter nastop učinka.
- Lamisil® Dermgel je zelo učinkovito, varno protiglivično zdravilo, ki ga bolniki dobro prenašajo.
LITERATURA
1. Koža in spolno prenosljive bolezni. Imenik. Ed. Ivanova O.L. M.: Medicina, 1997, 3522. Kornisheva VG. Mikoze kože in podkožnega tkiva, patogeneza, klinika, zdravljenje: avtorski povzetek. dis. dr.med. znanosti. S.-Pb.: 1998;34
Z.Potekaev NS, Potekaev NN, Rukavishnikova VM. Lamisil®: 10 let v Rusiji. M.: 2003
4. Raznatovsky KI, Rodionov AN, Kotrekhova LP. dermatomikoza. Sankt Peterburg: Založba SPbMAPO. 2003;159
5. Nolting S, Brautigam M. Klinični pomen protimikrobne aktivnosti terbinafina Br J Dermatol 1992; 126 (suppl 39): 56-60
6. Hill S, Thomas R, Smith S, Finlay A. Farmakokinetična študija 1% smetane Lamisil. Br J Dermatol. 1992; 127:396^00
7. Khaldin AA, Sergeev VYu, Izyumova IM. Moderni pogledi o dimeljski dermatofitozi: etiologija, epidemiologija, klinika in učinkovito terapijo. Ros OK kožne žile bol. 2005; 5: 1-8
Gljivični otitis - ena od vrst vnetne bolezni uho, ko posamezne dele prizadenejo kvasovke podobne glive. Po statističnih podatkih je bolezen pogosta. Nameščena je v 18,6% primerov pri odraslih in 26% pri otrocih. Bolezen ima drugo ime - otomikoza.
Etiologija bolezni
Najpogostejši povzročitelj vnetja srednjega ušesa je Aspergillus. Zanj je sladkor dobro okolje za razvoj. Nekatere vrste so se prilagodile življenju brez tega elementa.
Upoštevajte to ušesni kanal zaščiten z več mehanizmi hkrati. Virusi in bakterije težko pridejo vanj, saj ima lokalno imunost.
Slednji je zavarovan s skrivnostjo žleze lojnice in siva. Obrambni mehanizmi se lahko zmanjšajo za različni razlogi, to vodi v dejstvo, da se gobe začnejo zelo hitro razmnoževati.
Vzroki
Zmanjšana lokalna imunost se pojavi zaradi:
- pogosta prisotnost vode v ušesu,
- poškodba kože,
- virusna imunska pomanjkljivost.
Otomikoza se lahko pojavi v kateri koli starosti. Nekateri ljudje mislijo, da je treba za preprečitev razvoja bolezni skrbno skrbeti za ušesa, jih očistiti bombažne blazinice. Slednje pogosto povzročijo poškodbe sluznice in kože ušesa.
Včasih povzroči nastanek bolezni:
- kopanje v sladki vodi,
- presnovna bolezen,
- pomanjkanje vitaminov.
Dodatni razlogi so vdor tujka, povečano potenje, praskanje s srbenjem.
Simptomi glivičnega otitisa
Otomikoza se začne z izginotjem maščobnega zaščitnega filma, ki pokriva dermis prehoda. To je lahko posledica mikrotraume ali kršitve vlage. IN akutni stadij opazimo izpuste. Njihova količina se dnevno povečuje. V nekaterih situacijah oteklina postane tako močna, da pride do popolnega prekrivanja lumena ušesnega kanala. Posledica tega je hrup v ušesu.
Pri odraslih
Vnetje včasih spremlja limfadenitis, ki se razširi na parotidno žlezo, tempelj, mandibularni sklep. Včasih je otomikoza omejena le na poraz zunanjega ušesa. Pri bolnikih s sladkorno boleznijo ali s sladkorno boleznijo je pogosto prizadeto tudi srednje uho.
Bodite pozorni na simptome, kot so:
- otekanje,
- oteklina, bel izcedek oz rjav,
- občutek zamašenosti v ušesih,
- izguba sluha.
Fotografija otomikoze pri ljudeh
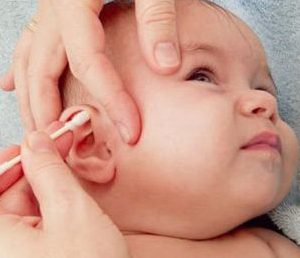
Znaki pri otroku
Ta oblika vnetja srednjega ušesa je najpogostejša pri otrocih. zgodnja starost. Bolezen se pojavi v ozadju prehladov in virusne bolezni, pa tudi pri nedonošenčkih, dojenčkih, ki so hranjeni po steklenički.
V hudi obliki ni samo bolečina v prizadetem ušesu, zvišanje temperature, ampak tudi simptomi meningizma: bruhanje, napetost udov, nagibanje glave, izboklina fontanel pri otrocih, mlajših od enega leta. Pogosto spremljajoči simptomi je pomanjkanje apetita, motnje spanja, pojavi se več redkega blata.
Pomembno! Pri otrocih, mlajših od 2-3 let, je težko sami postaviti diagnozo, zato je treba, če se pojavijo simptomi otroka, pokazati zdravniku.
Kaj zdraviti?
Ozdravitev ni nikoli hitra. Običajno traja 1-2 tedna, da se simptomi popolnoma znebijo. Ampak vzleti sindrom bolečine enostavno, ne glede na to, kdaj so se pojavili prvi znaki. Glavno pravilo za otroka in odrasle je zagotoviti brezplačno nosno dihanje. Če imate izcedek iz nosu, uporabite vazokonstriktorske kapljice podaljšano delovanje.
Zdravstveno
Dobro so se izkazale kapljice in posebna mazila. Prvi vključujejo "Anuaran", "Dexon". Posebna mazila in raztopine: "Nitrofungin", "Travogen", "Microspor". Odvisno od navodil in značilnosti lezije se izbere odmerek in število aplikacij.
Za zdravljenje pogosto zadostuje lokalna uporaba. zdravila, na primer "Otizol". Antibakterijska sredstva se izberejo le, če je bolezen del kompleksnejše diagnoze.
Pred uporabo zgornjih sredstev je potrebno očistiti ušesni kanal z vatiranimi palčkami. Če je izcedek obilen, se ušesa sperejo z raztopino furacilina. Temeljito stranišče, uporaba posebnih kapljic vam omogoča, da v nekaj dneh odstranite oteklino in bolečino.
Ljudska zdravila
Alternativne metode so lahko del splošne terapije. Veliko jih je, vsak ima poseben učinek. Včasih ljudje naredijo prav to. Priljubljeni so:
- Tinktura brezovih popkov. Za kuhanje infundiramo 10 gr. za 200 ml vodke. Sestava mora stati en teden. Ko je tinktura pripravljena, mora obrisati uho in v uho položiti vatirano palčko, namočeno v takšno raztopino.
- Tinktura propolisa. Odpravlja bolečino. Pred uporabo ga malo segrejte in nakapajte v uho. Nato zaprite z vato.
- Sladkorni dim. Na kositrni pokrov je treba naliti žlico sladkorja. Postavite ga na ploščico. Ko se pojavi dim, zvijte kos papirja v cev, drugi konec pa položite na dim, obrnjen proti obolelemu ušesu. Postopek traja 5 minut.
- Olje čajevca je dobro antibakterijsko zdravilo za glivične okužbe.
Kaj je mogoče in kaj ne
Ne uporabljajte antibiotikov brez zdravniškega recepta. Takšne kapljice ne bodo mogle ubiti glivic in ravni koristnih mikroorganizmov se bo znatno zmanjšalo. Simptomi bakterijskega otitisa in otomikoze so podobni, torej le izkušen zdravnik postaviti natančno diagnozo.
Bolnikom je dovoljeno:
- očistite ušesa z razkužilnimi kapljicami,
- obrišite uho z raztopino sode,
- zaužiti protiglivična zdravila predpisal zdravnik.
Pri otomikozi je nemogoče:
- ogreti uho
- sredstva za kapljanje, ki se uporabljajo za druge vrste otitisa,
- kaditi, jemati,
- jejte veliko sladkarij.
O nevarnosti otomikoze, zdravljenju in preprečevanju bolezni v našem videu:
Preprečevanje
Glivične okužbe se pogosto pojavijo pri ljudeh, ki skrbno spremljajo higieno. Ne čistite jih globoko z vatiranimi palčkami, saj se zlahka okužijo. Kot preventivni ukrepi uporabljeno:
- pravilna prehrana,
- vitaminski kompleksi,
- izogibajte se vdoru vode v ušesa.
Ne pretiravajte z antibiotiki in hormonska sredstva. Zaradi glivično vnetje srednjega ušesa se razvije v ozadju oslabljene imunosti, preprečevanje je sestavljeno iz njegove krepitve. Za ta tečaj se uporabljajo imunomodulatorji.
V skupino spadajo glivične bolezni kože in nohtov nalezljive bolezni ljudi, ki povzročajo glivice, ki povzročajo bolezni. Glivične okužbe (mikoze) so različne, med najpogostejšimi mikozami pa so poškodbe kože in nohtov. Je nalezljiva bolezen, ki se prenaša s človeka na človeka.Etiologija
90% glivice na nohtih povzročajo dermatofite in glive.Epidemiologija
Bolezen se pojavi v 2-5% (odvisno od starostne skupine) odrasle populacije. Glivice na nohtih se običajno pojavijo med 20. in 50. letom starosti. Nekoliko pogosteje zbolijo moški. Dermatofiti se prenašajo z neposrednim stikom (zlasti med družinskimi člani) in preko gospodinjskih predmetov. kvasne gobe povzročajo bolezni, ko je imunski sistem oslabljen. Plesni so vseprisotne in se ne prenašajo s človeka na človeka.Klinika
Glivice na nohtih se začnejo na robovih nohtne posteljice; plošča izgubi prosojnost, postane belkasta ali rumena, rob nohta je neenakomeren, se drobi. Glivice na nohtih se lahko začnejo tudi na predelu nohtne gube in se širijo navznoter. S kontinuirano glivico na nohtih je plošča videti zadebeljena, rumenkasto siva, neenakomerna in je lahko delno ali popolnoma uničena.Bela površinska gliva na nohtih se začne z nastankom majhnih belih lis in trakov na zadnji površini plošče, ki se sčasoma povečajo in postanejo rumene. Običajno imajo glivične spremembe na nohtih tri glavne manifestacije: spremembo barve, odebelitev, luščenje ali uničenje.
Diagnostika
Diagnoza glivic na nohtih temelji na kliničnih manifestacijah, mikroskopskih podatkih prizadetih tkiv in identifikaciji kultur mikroorganizmov, izoliranih iz njih. Raziskovalne metode Identifikacija patogena z mikroskopijo. Materiali za mikroskopijo - strganje z nohtne plošče Izolacija kulture. Izvedite setev materialaZdravljenje
Še pred kratkim je veljalo, da najbolj učinkovita metoda zdravljenje onihomikoze je odstranitev nohtov s hkratnim imenovanjem znotraj protiglivična sredstva. Ta metoda je bila precej travmatična - zdravljenje je zahtevalo hospitalizacijo bolnikov in nadaljnje kirurški poseg. Pojav novih zdravil, tudi tistih za peroralno uporabo, je omogočil učinkovito in zanesljivo zdravljenje onihomikoze brez obvezne kirurške odstranitve nohta.Vendar je treba opozoriti, da mora biti takšno zdravljenje dolgoročno. Za bolnika ni vedno varno zaradi različnih stranski učinki ki se lahko pojavijo pri uporabi sodobnih protiglivičnih sredstev.
Poleg tega so (nekatera protiglivična zdravila (zdravila na recept). Zato je treba tudi ambulantno (doma) zdravljenje izvajati po predpisih in pod nadzorom zdravnika.
Zdravljenje je običajno sestavljeno iz dveh stopenj - pripravljalne in glavne. Tarča pripravljalna faza- odstranjevanje lusk in poroženelih plasti ter odprava akutnih vnetnih pojavov.
Za odstranjevanje lusk in poroženele plasti, odvisno od njihove intenzivnosti, uporabite različna sredstva in metode. Na primer, za intenzivnejše odvajanje se priporočeno mazilo nanese na podplate dva dni pod stiskanjem.
Po potrebi se odvajanje ponovi. Zdravljenje glivic na nohtih na nogah je lokalno, ko se na prizadeti noht nanese protiglivično zdravilo, ali sistemsko, ko se zdravilo daje peroralno.
V nekaterih primerih se izvaja kombinirano zdravljenje. Indikacije za lokalno terapijo: oblika glivic na nohtih, pri kateri je prizadeta manj kot polovica nohta.
Indikacije za sistemsko zdravljenje: vse oblike glivic na nohtih s poškodbo več kot polovice nohta, poškodbe več kot 3 nohtov, starost nad 50 let, diabetes mellitus. Lokalna terapija: amorolfin se uporablja 1 r / teden 6-12 mesecev.
Cyclopirox se uporablja vsak drugi dan 6 mesecev. Sistemsko zdravljenje: terbinafin 250 mg/dan (nohti 1,5 meseca; nohti na nogah 3-4 mesece).
Itrakonazol 400 mg/dan 1 teden na mesec (nohti 2 meseca; nohti na nogah 3-4 mesece). Ketokonazol 200 mg/dan (nohti 4-6 mesecev; nohti na nogah 6-18 mesecev).
Griseofulvin 1000 mg/dan (nohti 4-9 mesecev; nohti na nogah 6-18 mesecev).
Pozor! Opisano zdravljenje ne zagotavlja pozitivnega rezultata. Za bolj zanesljive informacije se VEDNO posvetujte s strokovnjakom.
Opredelitev. Glivične kožne bolezni (dermatomikoza) so nalezljive bolezni kožo, ki jo povzročajo glive.
Trenutno je opisanih približno 50 vrst gliv, ki so patogene za ljudi. Z medicinskega vidika (v dermatologiji,
chesky praksi), so zanimive tri vrste - dermatofiti, kvasovkam podobne glive in plesni.
Dermatofiti razdeljeni v tri glavne skupine glede na zgradbo konidijev - Trichophyton(22 vrst), mikrosporum(16 vrst) in Epidermophyton(1 vrsta).
Po ekološki klasifikaciji med dermatofiti ločimo geofilne, zoofilne in antropofilne glive.
geofilne gobe (E.flocossum, M. audouinii, T. mentagrophy-tes var. interdigitale, T. rubrum itd.) so lahko patogeni za ljudi in živali, zoofilni (M. canis, M. nanum, T. mentagrophytes, T. verrucosum itd.) - predvsem za živali, včasih - za ljudi, antropofilne (M. gypseum, M. fulvum itd.) - za osebo. Antropofilne glive so očitno nastale iz zoofilnih, od katerih so se nekatere prilagodile na človeški keratin in izgubile sposobnost prebavljanja živalskega keratina.
Vloga različne vrste gliv pri razvoju enega ali drugega klinična oblika občasno spreminja. Tako je na primer v letih 1940-1960. prvo mesto v pogostosti razvoja mikoz stopal in gub je bilo zasedeno oz. T. mentagrophytes in E. flocossum in v 1970-1990 - T. rubrum. Poudariti je treba tudi, da je vloga nekaterih gliv pri razvoju nekaterih kliničnih oblik bolezni v različnih regijah različna. Poškodbe lasišča v Evropi so predvsem posledica M. canis, V Severna Amerika - T. tonsurans, V Južna Amerika, Afrika, Indija in Pakistan - T. violaceum.
Med kvasovkam podobne glive - tipični predstavniki pogojno patogene mikroflore - igra vodilno vlogo pri razvoju mikoz Candida albicans.
plesnive gobe široko razširjen v tleh, zraku, plodovih rastlin, bogatih s sladkorji. Vodilno vlogo pri razvoju mikoz igra Scopulariopsis brevicaulis.
Etiologija in patogeneza. Glive lahko prizadenejo stratum corneum, kožne dodatke, sluznice ustne votline in spolnih organov, dermis, hipodermis in druga globoka tkiva (z globokimi mikozami).
Razvoj glivičnih kožnih lezij je posledica naslednjih dejavnikov: patogenosti in virulence patogena, stanja makroorganizma, okoljskih razmer.
Diagnostika. Diagnozo glivičnih kožnih lezij je v veliki večini primerov treba potrditi
laboratorijske raziskovalne metode: mikroskopske, ki omogočajo ugotavljanje prisotnosti glive, kulturo, identifikacijo glive, v redkih primerih se opravi histološki pregled. Za številne mikoze se uporablja luminiscentna diagnostika.
Mikroskopska metoda se uporablja za preučevanje lusk, pokrovov veziklov, nohtnih plošč in las. Patogen glivična bolezen je mogoče zaznati po razsvetlitvi poroženele snovi v vroči raztopini jedke alkalije. Da bi to naredili, zdrobljene koščke preskusnega materiala položimo na stekelce in nanje nanesemo kapljico 20% raztopine kalijevega hidroksida. Nato se steklo segreva nad plamenom gorilnika, dokler se na obodu ne pojavi kapljica belega roba alkalijskih kristalov. Nato na preparat nanesejo pokrovno steklo in ga začnejo preučevati pod mikroskopom. pozitivne rezultateštudije služijo kot ugotovitve glive - niti micelija in spore, ki pa ne omogočajo identifikacije glive.
Kulturni pregled določa rod in vrsto glive, poleg tega je bolj informativen kot mikroskopija. Najpogosteje uporabljen gojišče je Sabouraud ali agar iz pivine, ki vsebuje antibiotike.
Luminescentna diagnostika je ultravijolična osvetlitev lezij skozi Woodov filter in se uporablja predvsem za lezije las z mikrosporijo in favusom.
Razvrstitev. IN Zadnja leta v domači dermatologiji je bila uporabljena klasifikacija N. D. Sheklakova, po kateri se razlikujejo štiri skupine mikoz in skupina psevdomikoz. Mikoze vključujejo:
1) keratomikoza (proti versicolor itd.);
2) lišaji (epidermofitija, mikoza, ki jo povzroča rdeči trichophyton, trichophytosis, microsporia, favus);
3) kandidoza;
4) globoke mikoze.
Skupina psevdomikoz vključuje eritrasmo, aktinomikozo itd.
Trenutno je v večini držav najbolj razširjena klasifikacija glivičnih kožnih bolezni, odvisno od etiologije. Določite mikoze, ki jih povzročajo dermatofiti (nadaljnje podrobnosti temeljijo na navedbi lokalizacije mikoze), kvasovkam podobne glive in plesni. Mikoze, ki jih povzročajo dermatofiti:
1) lasišče;
2) predeli brade in brkov;
3) gladka koža;
4) osebe;
5) velike telesne gube;
6) ustaviti;
7) ščetke;
8) nohti.
8.1. MIKOZE, KI JIH POVZROČAJO DERMATOFITI
Mikoza lasišča
Opredelitev. Mikoza lasišča je lezija dolgi lasje s trihofitozo, mikrosporijo in favusom.
Trichophytosis (trichophytia)
Etiologija in patogeneza. Trihofitozo povzročajo antropofilne glive, zoofilne in geofilne.
Za antropofilne trihofitone je značilno, da se ob poškodbi lasu elementi glive nahajajo predvsem znotraj las (T. endotrix), ne da bi povzročil ostro vnetno reakcijo kože. V tem primeru je lezija površinska in je značilna subakutna ali kronična (površinska trihofitoza).
Zoofilne trihofitone odlikuje prednostna lokacija okoli las in v epiteliju notranje ovojnice las. (T. ectotrix). Za kožno lezijo, ki jo povzročajo - infiltrativno-gnojna (globoka) trihofitoza - je značilna tvorba perifolikularnega vnetnega infiltrata, ki vodi do gnojne fuzije. lasnih mešičkov in okoliško vezivno tkivo.
V Evropi in Severni Ameriki so najpogostejši povzročitelji T. mentagrophytes, T. verrucosum, T. tonsurans in T. violaceum(slednje je običajno v Rusiji).
klinična slika. Površinska trihofitoza lasišča za katerega je značilno nastanek več majhnih zaobljenih plešastih madežev zaradi redčenja las. Po natančnejšem pregledu je ugotovljeno, da ni povezana z izpadanjem las, ampak z lomljenjem na različnih ravneh.
Nekatere dlake se odlomijo na višini 2-3 mm in so videti kot sivkasti štrclji, druge se odlomijo na ustju lasnega mešička in so videti kot črne pike. Koža v predelu plešavosti je komaj opazno hiperemična in se rahlo lušči. Bolezen se običajno začne v otroštvu in traja več let. Hkrati se plešasti madeži počasi povečujejo. Med puberteto lahko lezije izginejo same od sebe in linija las se popolnoma obnovi.
Kronična trihofitoza lasišča opažen skoraj izključno pri ženskah. Praviloma gre za nadaljevanje površinske trihofitoze iz otroštva, ki v puberteti ni izzvenela. Klinične manifestacije so tako skromne, da ostanejo neopažene desetletja in jih odkrijejo le med posebnim pregledom mater in babic, ki se izvajajo za identifikacijo virov okužbe pri otrocih, v obliki črnih pik na ozadju rahlega luščenja (črna pikčasta trihofitoza). Črne pike so delci las, odlomljeni na ustih mešičkov. Pogosto je mogoče opaziti majhne atrofične brazgotine.
Infiltrativna supurativna trihofitoza lasišča - je boleč, gost, ostro omejen, tumorski naraščajoči vnetni infiltrat hemisferične ali gomoljaste oblike, na površini katerega so pustule in zlomljene dlake. Sčasoma se infiltrat zmehča in pokrije gnojno-hemoragične skorje. Po njihovi odstranitvi se odkrijejo majhne folikularne odprtine, kar ustvari sliko, ki spominja na satje (od tod tudi starodavno ime bolezni - kerion). Pri stiskanju infiltrata iz lukenj, kot skozi sito, se sprostijo kapljice gnoja. S skorjo in gnojem se prizadeti lasje zavrnejo.
Zaradi periferne rasti lahko lezija doseže precej veliko velikost (6-8 cm v premeru). Pogosto ga spremlja boleč regionalni limfadenitis, vročina in slabo počutje.
Povzročitelji globoke trichophytosis (zoophilic trichophytons) povzročajo razvoj imunosti, zato se 2-3 mesece po nastanku infiltrata spontano razreši.
Diagnostika. Diagnozo postavimo na podlagi odkritja gliv v luskah ali laseh med mikroskopiranjem in podatkov kulturne diagnostike.
Mikrosporija (mikrosporija)
Etiologija. Mikrosporijo povzročajo antropofilne in zoofilne glive. (M. audouinii, M. ferrugenium, M. canis in itd.). Ko je poražen M. canis in M. gips opozarja na vnetno komponento.
klinična slika. Večinoma so bolni otroci; v puberteti bolezen običajno spontano izzveni. Mikrosporija je običajno površinska. Infiltrativno-gnojna oblika je zelo redka.
Mikrosporija lasišča se kaže na dva načina. V primerih, ko je povzročitelj zoofilna gliva, nastaneta 1-2 veliki, okrogli ali ovalni, jasno definirani leziji, na katerih so vse dlake odlomljene v enaki višini (5-8 mm) in so zato videti kot postrižene. . Polomljene lase ima Bela barva zaradi sklopke trosov se zlahka izvlečejo. Koža je gosto prekrita z mokastimi luskami. Mikrosporija, ki jo povzroča antropofilna gliva, je zelo podobna površinski trihofitozi lasišča, z edino razliko, da se lasje (ne vsi!) Odlomijo višje in imajo belo barvo.
Diagnostika. Diagnoza se postavi na podlagi kulturne diagnostike in mikroskopskih podatkov (mikrospore tvorijo ovoj iz majhnih trosov okoli las, ki za razliko od povzročitelja infiltrativno-gnojne trihofitoze niso razporejene v verigah, ampak naključno (mozaično). A zelenkast sijaj ima pomembno diferencialno diagnostično vrednost z mikrosporijo prizadete dlake v žarkih
Les.
Favus (favus)
Etiologija in patogeneza. Povzročitelj favusa je T. schoenleini. T. violaceum lahko povzročijo enako klinično sliko. Okužba se pojavi od bolne osebe ali, kar je zelo redko, od miši, mačk in drugih živali. Najpomembnejši je prenos okužbe prek
gospodinjski predmeti. Bolezen se začne pri otroštvo in se nadaljuje pri odraslih.
klinična slika. Za favus je značilen skorji podoben, suh, svetlo rumen element v obliki krožnika, imenovan scutula (scutellum). Skutula je čista kultura glive v stratum corneumu ustja lasnega mešička. Začetni skiroji ne presegajo velikosti glave bucike; med seboj rastejo in se spajajo, lahko tvorijo neprekinjene konglomerate. Sčasoma sku-tula pridobi sivkasto belo barvo.
Ko je prizadeto lasišče, so na sredini vsake skutule vidni pepelnato sivi lasje brez sijaja. Lasje s favusom se ne lomijo, ampak jih je relativno enostavno izpuliti. Zanj je značilno nastajanje zračnih mehurčkov v laseh.
Hkrati s periferno rastjo lezij pride do njihove resolucije v osrednjem delu, ki jo spremlja razvoj cicatricialne atrofije. Na koncu vztrajna plešavost zajame celotno poraščen del glave. Samo na njegovem obrobju ostane venec las.
V redkih primerih opazimo atipične oblike favusa - impetiginozne in skvamozne. V impetiginozni obliki se namesto skutule oblikujejo pustule, ki se posušijo v impetigo podobne skorje; s skvamozno obliko - sivo-bele luske. Ne smemo pozabiti, da sta nezdravljeni "impetigo" lasišča in "prhljaj" lahko manifestacija favusa. V takih primerih je potrebno skrbno pregledati lasišče, da bi ugotovili lezije las, komaj opazne skutule, brazgotinsko atrofijo. Bodite pozorni na neprijeten vonj miši, ki ga pogosto oddaja bolnik s favusom.
Diagnostika. Diagnoza se postavi na podlagi mikroskopski pregled(nekaj filamentov micelija in trosov je najdenih znotraj dlake, skutula je sestavljena iz trosov in filamentov micelija različnih velikosti in oblik) in kulturni diagnostični podatki.
Diferencialna diagnoza. Mikoze lasišča je treba razlikovati od lezij na tem področju, ki se kažejo z izpadanjem in redčenjem las, luščenjem in hiperemijo. Podobno klinično sliko imajo naslednje bolezni: različne vrste alopecije (vključno s sifilitično), seboroični dermatitis, prhljaj, psoriaza, impetigo.
Mikoza na območju brade in brkov
Etiologija. Bolezen je najpogosteje posledica T. mentagrophytes var gypseum.
Diagnostika. V dvomljivih primerih se diagnoza potrdi z laboratorijskim pregledom las ali gnoja. Gnoj mikroskopsko pregledamo v kapljici glicerina.
Mikoza gladke kože
Opredelitev. Mikoza gladke kože (glej barvo vključno s sliko 4) je bolezen, za katero je značilna glivična okužba kože trupa in okončin, z izjemo velikih gub, dlani in podplatov. Možna vpletenost vellus lasje.
Etiologija. T. rubrum, T. mentagrophytes, M. audouinii, M. canis.
Mikoza gladke kože je predstavljena z rubrofitijo (mikoza, ki jo povzroča rdeči trichophyton), trichophytosis, microsporia, favus.
Rubromikoza
klinična slika. IN patološki proces prizadeta je lahko koža zadnjice, trebuha, hrbta, včasih ima zelo pogost značaj. Istočasno opazimo izpuščaje luskastega eritema z modrikastim odtenkom in folikularnimi noduli. Pomembne diferencialno diagnostične značilnosti so nazobčani obrisi žarišč, prekinitev njihovih meja, združevanje vozličev, tvorba iz njih lokastih, obročastih figur v obliki girlande.
vzdolž periferije eritematoskvamoznih lezij. V vellusnih laseh pogosto najdemo elemente glive, ki se nahajajo predvsem znotraj las, kar določa trajanje poteka bolezni in njegovo odpornost na zunanjo fungicidno terapijo.
Tako lahko rubromikoza simulira veliko različnih dermatoz in zato predstavlja velike težave pri postavljanju diagnoze.
Diagnostika
Diferencialna diagnoza izvaja se predvsem z eritematoznimi in papulo-skvamoznimi dermatozami: ekcematidom, psoriazo, numularnim ekcemom, parapsoriazo v plakih.
Trichophytosis
klinična slika. Površinska trihofitoza gladke kože pogosteje opaziti pri otrocih; Zanj je značilna tvorba hiperemične, rahlo edematozne, jasno opredeljene, otrobom podobne luskaste lise, na kateri so vidni majhni vezikli, ki se posušijo v skorje. Pega ima periferno rast, sčasoma se razreši v središču in dobi obročasto obliko. Znotraj obroča se lahko razvije novo žarišče, kar povzroči obroč znotraj obroča. V primeru nastanka več žarišč trichophytosis, ki se združijo, pridobijo obliko venca.
Kronična trihofitoza gladke kože za katero je značilno nastajanje luskastih, rožnato-vijoličnih madežev z nepravilnimi, zamegljenimi mejami. Na njihovem ozadju se lahko pojavijo majhni rdeči noduli, ki se nahajajo v skupinah ali v obliki obročastih figur. Najpogostejša lokalizacija je spodnji del nog, zadnjica, podlakti, ekstenzorna površina kolen in komolčni sklepi. Bolezen traja več let, kar je povezano z neopazno lezijo vellus las.
Infiltrativna supurativna trihofitoza gladke kože za katerega je značilna tvorba okroglega, dobro definiranega vnetnega plaka svetlo rdeče barve, ki se dviga nad nivo kože. Na njegovi površini so vidne številne pustule, ki se posušijo v gnojne skorje. Plak se postopoma povečuje, vendar se po nekaj tednih njegova periferna rast ustavi in pride do spontane razrešitve. Na mestu prejšnje lezije ostanejo pigmentne in (včasih) pikčaste brazgotine.
mikrosporija
Klinična slika mikrosporija gladke kože se praktično ne razlikuje od površinske trihofitoze gladke kože.
favus
klinična slika. Poraz gladke kože praviloma spremlja favus lasišča, ki se od njega razlikuje po odsotnosti cicatricialne atrofije. Najpogostejša lokalizacija je obraz, vrat, okončine, mošnja, penis, včasih pa opazimo zelo pogoste lezije. Atipične oblike so izjemno redke.
Mikoza obraza
Opredelitev. Mikoza obraza je različica mikoze gladke kože z nekaterimi kliničnimi značilnostmi.
Etiologija. Bolezen je najpogosteje posledica T. rubrum, T. mentagrophytes, M. audouinii, M. canis.
klinična slika. Poleg manifestacij, podobnih mikozi gladke kože, lahko ta oblika simulira različne dermatoze, lokalizirane na obrazu: rozacea, seboroični dermatitis, diskoidni in diseminirani lupus eritematozus.
Diagnostika se izvaja na podlagi klinične slike (v korist mikoze dokazuje prisotnost edematoznega valja vzdolž periferije lezij) in laboratorijskih preiskav.
Mikoza velikih telesnih gub
Etiologija in patogeneza. Bolezen je najpogosteje posledica T. rubrum, T. mentagrophytes, E. floccosum. Okužba se pojavi pri uporabi skupne kopalnice, preko umivalnikov, posteljnine, posteljnih in oljnih krp, termometrov. Spodbuja povečano potenje.
klinična slika. Lezije so lokalizirane predvsem v dimeljskih gubah. Manj pogosto jih opazimo v pazduhah, anogenitalnih gubah in pod mlečnimi žlezami. Za bolezen je značilna tvorba rahlo luskastih, ostro definiranih vnetnih madežev. Roza barva, ki rastejo vzdolž obrobja, se zlivajo med seboj in se razrešijo v središču, tvorijo obročaste in girlandaste figure, ki segajo čez
gube. Lezije so lahko rahlo edematozne, njihovi robovi so valjasti, pokriti z majhnimi vezikli, skorjami ali papulami.
Mikoza, ki jo spremlja rahlo srbenje, obstaja več mesecev.
Diagnostika na podlagi podatkov mikroskopskih in kulturnih raziskovalnih metod.
Diferencialna diagnoza izvaja se pri streptokoknem in glivičnem intertrigu, pleničnem izpuščaju, eritrazmi, luskavici in nevrodermitisu gub.
Stop mikoze
Opredelitev. Mikoze stopal - različne klinične manifestacije poškodbe stopal z dermatofiti.
Etiologija in patogeneza. V veliki večini primerov je bolezen posledica T. rubrum(do 80%), manj pogosto - E. floccosum. IN domače literature atletsko stopalo, ki ga povzroča T. mentagrophytes var. interdigitale, imenovano atletsko stopalo. Hkrati je treba opozoriti, da lahko isto klinično sliko opazimo pri lezijah z različnimi glivami, zato ima kulturološka diagnoza odločilno vlogo.
Okužba z epidermofitozo stopal se pojavi skozi luske, ki padejo na kožo zdrave osebe, najpogosteje v kopelih, prhah, bazenih, telovadnicah, pa tudi prek neosebnih copat, športnih copat, bolnišničnih čevljev, nogavic, krp. Včasih se okužba opazi z neposrednim stikom v skupni postelji.
Predispozicijski vzroki za okužbo so prekomerno potenje stopal, njihovo namakanje, onesnaženje, odrgnine, razpoke, vaskularne motnje povezana s podaljšanim pregrevanjem ali hipotermijo stopal.
klinična slika. Kožne spremembe pri mikozi stopal se kažejo v naslednjih kliničnih oblikah - izbrisanih, skvamoznih, intertriginoznih in dishidrotičnih.
Izbrisana oblika značilno rahlo luščenje v 3-4 interdigitalnih gubah.
skvamozna oblika značilno fino lamelarno luščenje na podplatu in v interdigitalnih gubah, pogosteje v IV in III. Včasih se v globini gube oblikuje razpoka. Subjektivno - rahlo srbenje.
Intertriginozna oblika se razvije v interdigitalnih gubah stopal, pogosto zaradi skvamozne epidermofitoze. Prvi znaki v obliki hiperemije kože in maceracije stratum corneuma se pojavijo v IV in III gubah. Zaradi zavrnitve macerirane povrhnjice se razkrije erozija, obrobljena z belim ovratnikom nabrekle rožene plasti. Postopoma se proces razširi na plantarno površino prstov in sosednji del podplata. Bolniki se pritožujejo zaradi srbenja in bolečine, ki otežuje hojo.
Dihidrotična epidermofitoza lokaliziran na podplatih, predvsem na stopalnem loku, in je značilen izpuščaj srbečih veziklov velikosti graha z debelo pnevmatiko. Lahko so enojni in večkratni, združeni. Sčasoma se vezikli skrčijo v skorje ali se odprejo s tvorbo erozij. Ko se združita, se na ozadju hiperemije oblikuje neprekinjeno erozivno žarišče, ki ima jasen nazobčan obris in je obrobljeno z ovratnikom stratum corneuma. Po celjenju lezij ostanejo pojavi skvamozne epidermofitije, ob poslabšanju katere se ponovno pojavijo dishidrotični vezikli.
Opozoriti je treba, da lahko dishidrotično epidermofitijo stopal spremljajo podobni izpuščaji na dlaneh, kar odraža ekcematizacijo glivičnega procesa (mikida). Zato je v primerih, ko se bolniki pritožujejo zaradi poškodb rok, nujno treba pregledati kožo stopal. Pri micidih gob ni.
Za rubromikoza najbolj značilna je naslednja klinična slika: koža dlani in podplatov je hrapava, suha, zadebeljena zaradi difuzne hiperkeratoze, pogosto doseže nastanek žuljev z globokimi bolečimi razpokami. Mukovidno luščenje v kožnih brazdah je zelo značilno.
Diagnostika na podlagi laboratorijskih podatkov. V luskah najdemo macerirano roženo plast in v pokrovih veziklov razvejane niti micelija.
Diferencialna diagnoza izvaja se z interdigitalnim pleničnim izpuščajem, dermatitisom, toksidermijo, ekcemom. Poleg tega je treba upoštevati, da ko nepravočasno zdravljenje mikoza stopal je lahko zapletena s piokokno okužbo, kar povzroči povečanje in širjenje hiperemije, pojav edema, preoblikovanje veziklov v pustule, razvoj limfangitisa, limfadenitisa, ponavljajočih se erizipel, tromboflebitisa.
Mikoza rok
Opredelitev. Mikoza rok - različne klinične manifestacije poškodb rok z dermatofiti.
Etiologija in patogeneza. Bolezen povzroča v večini primerov T. rubrum. Poti in pogoji okužbe so enaki kot pri mikozi stopal. Poleg tega je možen prenos okužbe skozi brisače, rokavice.
klinična slika. Bolezen se kaže z difuzno hiperkeratozo na dlaneh in dlaneh prstov. Koža je suha, zanjo je značilno mokasto luščenje po celotni površini dlani s poudarkom na kožnih brazdah.
Diagnostika na podlagi podatkov mikroskopskih in kulturnih raziskovalnih metod.
Diferencialna diagnoza izvaja se s psoriazo, sekundarnimi sifilidi, keratodermo.
Mikoza nohtov
Opredelitev. Mikoza nohtov (onihomikoza) je glivična okužba nohtnih plošč. Lahko se pojavijo pri bolnikih z rubromikozo (na stopalih in rokah), epidermofitozo stopal, kronična trichophytosis in favus (predvsem na rokah), zelo redko - z mikrosporijo.
Po mnenju različnih avtorjev v povprečju 90% primerov onihomikoze povzročijo dermatofiti, med njimi najvišjo vrednost imajo Tr. rubrum(odkrito v 90-95% primerov) in Tr. mentagrofiti. Sodobne značilnosti manifestacije onihomikoze kažejo, da so se pogostejši primeri poškodb nohtov, ki jih povzročajo kvasovke. Candida spp. ki se lahko pojavi pri 10-15% bolnikov, predvsem na rokah. "Nedermatofitne" plesni, kot npr Scopulariopis brevicaulis, Scytalidium spp., Aspergillus spp., Fusarium spp., Acremonium spp. in nekateri drugi, lahko povzročijo približno 5 % onihomikoze.
Plesni lahko spremljajo tudi okužbo z dermatofitom v 10-15% primerov, kar povzroči mešano naravo bolezni.
Onihomikoza se pogosto šteje za manjšo bolezen, ki ne zahteva pravočasnega zdravljenja. Vendar je treba poudariti, da lahko bistveno poslabša kakovost
življenje pacienta, ker vodi do uničenja nohta, občutka zaskrbljenosti, tesnobe, depresije, zmanjšane zmogljivosti. Poleg tega lahko onihomikoza povzroči naslednje zaplete: motnje periferne mikrocirkulacije, poslabšanje ponavljajočega se tromboflebitisa, erizipel, bakterijska okužba, preobčutljivost telesa.
klinična slika. Avtor: sodobna klasifikacija Obstajajo distalna subungualna onihomikoza, proksimalna subungualna onihomikoza, bela površinska onihomikoza in totalna distrofična onihomikoza.
Najpogostejša je distalna subungualna onihomikoza, ki jo običajno povzroči Tr. rubrum.
Glivice prodrejo v distalne dele nohtne posteljice iz rožene plasti okoliške kože in prizadenejo tako nohte na rokah kot tudi nohte na nogah, slednje 4-krat pogosteje. Za klinično sliko je značilna zadebelitev nohtne plošče in v nekaterih primerih njena ločitev od hiperkeratotičnega nohtnega ležišča.
Proksimalna subungualna onihomikoza se pojavlja predvsem pri bolnikih z oslabljenim imunskim sistemom, zlasti pri bolnikih, okuženih s HIV. povzročitelj (običajno Tr. rub-rum) najprej prizadene nohtno ploščo in okuži proksimalni del nohtne posteljice.
Bela površinska onihomikoza je redka oblika bolezni. Glavni povzročitelji so Tr. mentagrofiti in različne plesni, ki prodrejo v površinske plasti nohtnih plošč, ki postanejo bele in se krušijo.
Totalna distrofična onihomikoza je lahko posledica distalne ali proksimalne onihomikoze in jo običajno povzročijo dermatofiti, pri bolnikih s kronično mukokutano kandidiazo pa je povzročitelj C. albicans, v teh primerih je možno popolno uničenje nohtna plošča.
Diagnostika onihomikoza temelji na klinični sliki z obvezno potrditvijo diagnoze z mikroskopskimi in kulturnimi raziskovalnimi metodami. V izjemnih primerih je možno opraviti histološki pregled odsekov nohtne plošče za identifikacijo gliv.
8.2. MIKOZA ZARADI
KVASU PODOBNE GOBE
Površinska kandidoza
Opredelitev. kandidoza (kandidoza)- bolezni kože, sluznic, nohtov in notranji organi ki jih povzročajo kvasovkam podobne glive iz rodu Candida. Površinska kandidoza vključuje lezije kože, vidnih sluznic in nohtov.
Etiologija in patogeneza. Površinska kandidiaza je običajno posledica Candida albicans. Povzročitelj je pogojno patogena mikroflora in se nahaja v kožnih gubah, na sluznici ustne votline in nožnice, v črevesju; njegovo patogenost določata virulentnost in stanje makroorganizma. Razlikujejo se naslednji dejavniki, ki spodbujajo razvoj kandidiaze:
1) dolgotrajna uporaba antibiotiki, glukokortikosteroidi in citostatiki;
2) maligni tumorji, limfoproliferativne bolezni;
3) okužba s HIV;
4) diabetes mellitus;
5) endokrine disfunkcije;
6) povečana vlažnost in temperatura okolja, mikrotrauma;
7) zgodnje otroštvo in senilna starost.
Kandidoza sluznice
klinična slika. Kandidozo sluznice ("soor") najpogosteje opazimo v ustni votlini, manj pogosto v nožnici (vulvovaginalna kandidiaza). Postopek se začne s pojavom belega, drobljivega premaza na ozadju hiperemije, ki spominja na zdrob. Postopoma se oblikuje film, ki se najprej zlahka odstrani, nato pa se zgosti, pridobi umazano sivo barvo in se trdno drži na površini sluznice (po odstranitvi ostane krvaveča erozija). Soor se pogosto pojavi pri novorojenčkih. Vulvovaginitis spremljata neznosno srbenje in drobljiv izcedek iz nožnice. Kvasovkam podobne glive se lahko prenašajo spolno. Za kandidozni balanopostitis je značilno
zuzuetsya maceracija omejenih območij glavice penisa in notranjega lista kožica sledi erozija. Diabetes mellitus ima pomembno vlogo pri razvoju balanopostitisa in vulvovaginitisa: sladkor, izločen z urinom, služi kot dober hranilni medij za kvasovkam podobne glive.
Diagnostika na podlagi kliničnih in laboratorijskih podatkov.
Diferencialna diagnoza s poškodbo ustne sluznice se izvaja z levkoplakijo (najdemo le pri odraslih), lichen planus, sekundarni sifilidi, dlakava levkoplakija; z vaginalno prizadetostjo - z gonorejo, trihomonijazo. Candida balanopostitis je treba razlikovati od balanopostitisa, psoriaze.
Kandidiaza vogalov ust
klinična slika. Kandidoza ustnih kotov (candidiasis zaeda) se pogosteje pojavi pri ljudeh, ki imajo navado oblizovati ustnice ali spijo z odprta usta iz katerega teče slina, ki vlaži ustne kotičke. Lezija je erozija, obdana z ovratnikom otekle rožene plasti. V globini gube se pojavi razpoka. Medeno rumene skorje, ki se tvorijo okoli streptokokne erozije, so odsotne pri lezijah kvasovk.
Diagnostika na podlagi laboratorijskih podatkov.
Diferencialna diagnoza izvaja z streptokokna zaeda, sekundarni sifilidi.
Intertriginozna kandidiaza
klinična slika. Intertriginozna kandidiaza (kvasovkasti plenični izpuščaj) se po klinični sliki praktično ne razlikuje od intertriginozne streptoderme. Za glivične kožne lezije je zelo značilna interdigitalna erozija, ki se običajno razvije med III in IV prstom pri gospodinjah, ki se ukvarjajo z zelenjavo in sadjem, pri delavcih v slaščičarski, sadno-zelenjavni in podobni industriji. V interdigitalni gubi in na sosednjih stranskih površinah prstov pride do maceracije in zavrnitve stratum corneuma, zaradi česar nastane erozija češnjevo rdeče barve, obrobljena z belim ovratnikom oteklega roževina.
Diagnostika na podlagi mikroskopskih podatkov, po potrebi kulture.
Diferencialna diagnoza izvaja se s streptokoknim pleničnim izpuščajem, s preprostim intertrigom, z lezijami, ki jih povzročajo dermatofiti.
Kandidozna paronihija in onihija
klinična slika. Proces se začne od zadnje nohtne gube, se premakne na stranske gube in se nato razširi na nohtno ploščo. Valji postanejo otečeni, svetlo rdeči, močno boleči. Pogosto se lahko izpod zadnjega valja iztisne kapljica gnoja. Sosednji del nohtne plošče postane moten in se drobi s tvorbo luknje.
Diagnostika izvaja se glede na klinične manifestacije in laboratorijske metode raziskovanje.
Diferencialna diagnoza izvajajo se z onihodistrofijami, poškodbami nohtnih plošč z drugimi vrstami gliv.
Pityriasis versicolor (versus versicolor)
Opredelitev. Pityriasis versicolor (Pityriasis versicolor)(glej barvo vklj., sl. 5) je značilna poškodba samo poroženele snovi povrhnjice, odsotnost vnetja in zelo majhna nalezljivost.
Etiologija in patogeneza. Patogen pityriasis versicolor je dimorfna, lipofilna kvasovkam podobna gliva Malassezia. Predispozicijski vzrok za razvoj mikoze je povečano potenje.
klinična slika. Bolezen je lokalizirana predvsem na trupu, predvsem na prsih in hrbtu, manj pogosto na vratu, zunanjo površino ramena, lasišče. Kožne lezije se začnejo s pojavom majhnih madežev različnih odtenkov rjave (od tod tudi ime - versicolor versicolor). Pike se povečajo, združijo med seboj in tvorijo bolj ali manj velika žarišča z majhnimi nazobčanimi obrisi. Na njihovi površini je komaj opazen otrobi podoben piling, povezan z rahljanjem stratum corneuma z glivicami. Bolezen traja več mesecev in let. Pri zagorelih ljudeh so lezije videti svetlejše od zdravo kožo(psevdo levkoderma). To je razloženo z dejstvom, da se pod vplivom sonca razrešijo, vendar skozi zrahljano stratum corneum koža prejme nezadostno dozo insolacije za strojenje. Nujno
ne pozabite, da bele lise na vratu in zgornji deli prsi in hrbet so lahko manifestacija sifilisa.
Diagnostika. Pityriasis luščenje v dvomljivih primerih je mogoče odkriti s strganjem mesta z nohtom: poroženele mase se odstranijo v obliki ostružkov. Drugi način je namazanje mesta in kože okoli njega. alkoholna raztopina jod ali anilinska barva: zaradi intenzivne absorpcije raztopine z ohlapno roženo plastjo prizadeta koža postane veliko svetlejša od zdrave (Balzerjev test). Pri diagnozi pityriasis versicolor lasišča je pomembna luminiscenčna metoda: pod Woodovimi žarki (ultravijolični žarki kremenčeve svetilke, ki prehajajo skozi steklo, impregnirano z nikljevimi solmi) v zatemnjenem prostoru, pike pridobijo rdečkasto-rumen ali rjav sijaj.
Diferencialna diagnoza izvaja se z vitiligom, eritrasmo, seboroičnim dermatitisom, sifilično levkodermo.
8.3. MIKOZE, KI JIH POVZROČAJO PLESNI
Plesni povzročajo črna piedra, označen s pojavom na površini las majhnih zelo gostih vozličev in črni lišaj, pojavljajo se na dlaneh in podplatih kot luskaste lise temno rjave ali črne barve. Lahko se razvijeta onihomikoza in otomikoza.
8.4. ZDRAVLJENJE GLIVIČNIH KOŽNIH OBOLENJI
Zgodovina zdravljenja glivičnih kožnih bolezni dolgo časa je bilo povezano predvsem z zunanjimi sredstvi. Splošna terapija je bila izvedena z zdravili nespecifičnega delovanja z nizko učinkovitostjo.
Po sodobni klasifikaciji protiglivičnih učinkovin so polieni, azoli, alilamini, morfolini in ločena skupina pomeni, ki vključuje snovi različnih kemičnih struktur.
1. Polieni se uporabljajo na splošno in zunanja terapija(amfotericin B, nistatin, natamicin - "pimafucin").
2. Azoli splošnega delovanja - triazoli (itrakonazol - "orungal", flukonazol - "diflukan", "mikozist"), imidazoli se uporabljajo za zunanje zdravljenje (bifonazol - "miko-
spore", klotrimazol - "kanesten", izokonazol - "travogen", sertakonazol - "zalain", ketokonazol - "nizoral", mikonazol - "mikozolon", oksikonazol - "mifungar" itd.).
3. Alilamini so predpisani za splošno zdravljenje(terbinafin - "lamizil", "terbizil", "fungoterbin") in lokalni (terbinafin - "lamizil" (dermgel, krema in pršilo), "terbizil", "fungoterbin" in naftifin - "eksoderil").
4. Morfolini (amorolfin - "loceril") se uporabljajo lokalno.
5. Iz skupine zdravil z različnimi kemijska struktura za zunanje zdravljenje se priporočajo zdravila specifičnega delovanja (ciklopiroks - "batrafen") in nespecifična (barva Castellani, propilenglikol itd.).
Zdravljenje glivičnih okužb gladke kože se izvaja z zunanjimi sredstvi, z vključevanjem vellusnih las v proces, pa tudi s porazom dolgih las, so predpisana zdravila splošnega delovanja.
Za zdravljenje onihomikoze se uporabljajo predvsem 3 metode: lokalna protiglivična terapija, odstranitev prizadetih nohtnih plošč in peroralna terapija.
Lokalno zdravljenje onihomikoze brez predpisovanja tablet je učinkovito pri uporabi sodobnih lakov le z rahlo poškodbo nohtne plošče (do 1/3).
Odstranjevanje prizadetih nohtnih plošč, tako kirurško kot kemično, vodi do okrevanja le v kombinaciji z peroralna terapija; pogosto zahteva hospitalizacijo bolnika delovanje kar trenutno zaradi ekonomskih razlogov ni izvedljivo.
Peroralna antimikotična terapija je najbolj učinkovita, čeprav ima določene indikacije in kontraindikacije. Indikacije so:
1) poraz več kot ene tretjine nohtne plošče;
2) vpletenost v proces več kot 2-3 nohtnih plošč;
3) pomanjkanje učinka lokalne terapije;
4) kombinacija onihomikoze s poškodbo las. Kontraindikacije:
1) nosečnost;
2) bolezen jeter, vključno z anamnezo (če se med zdravljenjem pojavijo laboratorijski znaki poškodbe jeter, je treba zdravljenje prekiniti).
Lokalna terapija
Sodobni fungicidni laki imajo naslednje indikacije: poškodba robnega območja ali ene tretjine nohta, pa tudi prisotnost sočasnih bolezni ledvic, jeter in kardiovaskularnega sistema, ki ne dovoljujejo uporabe peroralne splošne terapije.
Eden najučinkovitejših lokalne metode zdravljenje je uporaba protiglivičnih lakov.
"Batrafen" (zdravilna učinkovina - ciklopiroks). Zdravilo hitro prodre v nohtno ploščo in uniči glivice. Zaščitni film, ki se naredi na nohtu, preprečuje nadaljnje širjenje okužbe in preprečuje, da bi noht prodrl v obstoječe žarišče. Pred obdelavo nohtne plošče z lakom je nujno odstraniti prizadeto območje nohta mehansko ali s keratolitičnim obližem. Režim zdravljenja je naslednji: 1. mesec - lak se nanaša na nohte vsak drugi dan, 2. mesec - 2-krat na teden, 3. mesec - 1-krat na teden. Zdravljenje z "batrafenom" je treba nadaljevati, dokler zdrava nohtna plošča ne zraste nazaj. Kombinirano zdravljenje(oralno + lak za nohte) ali sekvenčno (najprej peroralno, nato "batrafen") povečajo učinkovitost zdravljenja za 10-15% in zmanjšajo tveganje ponovitve.
"Loceril" (zdravilna učinkovina - amorolfin hidroklorid). Zdravilo ima fungistatski učinek, ki ima širok razpon dejanja. Lak za nohte "loceryl" se nanese na prizadete nohtne plošče 1-2 krat na teden. Zdravljenje je treba nadaljevati do regeneracije nohtov in popolna ozdravitev prizadeto območje. Povprečno trajanje zdravljenja je 6 mesecev za nohte na rokah in 9-12 mesecev za nohte na nogah.
Pomanjkljivost lokalne terapije je, da ko se zdravila nanesejo na površino nohta, ne dosežejo vedno patogena, ki je lokaliziran v nohtni postelji, še bolj pa v matriksu.
Operacija
Kirurško odstranjevanje nohtne plošče se izvaja v kombinaciji s kasnejšim dajanjem splošne peroralne fungicidne terapije in lokalnih fungicidov.
Slabosti kirurške metode zdravljenja so nelagodje bolnika, ki je prisiljen na operacijo, in hospitalizacija v bolnišnici.
peroralna terapija
Peroralna terapija je najbolj učinkovita in zanesljiv način zdravljenje onihomikoze.
Glavno merilo, ki določa izbiro sistemskega antitimika, je spekter njegovega delovanja. Spekter mora vključevati glive, izolirane iz prizadetih nohtov. Zato mora biti etiologija onihomikoze glede na kulturno študijo zdravniku dobro znana. Če etiologija ni znana ali je izoliranih več patogenov, je predpisano zdravilo širokega spektra, ki deluje tako na dermatofite kot na glive rodu Candida kot tudi plesnive nedermatofitne glive (Tabela 1).
Tabela 1
Terapevtski spekter delovanja sistemskega zdravljenja onihomikoze
Drugo merilo je klinična oblika onihomikoze, stopnja in lokalizacija lezije.
V glavnem se uporabljajo naslednje glavne sheme za predpisovanje zdravil.
1. Standardna shema, zagotavljanje dnevnega vnosa običajnega odmerka zdravila v celotnem obdobju zdravljenja. Trajanje zdravljenja ustreza času ponovne rasti nohtnih plošč. Standardna shema za zdravljenje onihomikoze stopal "Lamisil" 12 tednov.
2. Shema pulzne terapije. V skladu s to shemo je povečan odmerek zdravila predpisan v kratkih tečajih v intervalih, ki presegajo trajanje samih tečajev. Pri uporabi orungala je lahko zdravljenje 2-4 mesece.
"Lamisil". Zdravilo se proizvaja v tabletah, ki vsebujejo 125 ali 250 mg terbinafina, zelo aktivnega proti dermatofitom, bistveno manj aktivnega proti plesnim glivam.
Lamisil se na splošno dobro prenaša. Stranski učinki so običajno blagi do zmerni in so prehodni
značaj. Najpogostejši simptomi so s strani prebavil (občutek polnosti v želodcu, izguba apetita, dispepsija, slabost, blage bolečine v trebuhu, driska), včasih kožne reakcije. Bolniki s sočasno stabilno disfunkcijo jeter morajo dobiti polovico običajnega priporočenega odmerka zdravila. Zdravilo je kontraindicirano pri preobčutljivost na terbinafin.
"Orungal" sprošča v obliki kapsul, ki vsebujejo 100 mg it-rakonazola (derivat triazolov), ki deluje proti dermatofitom, kvasovkam in plesni. Zdravilo je predpisano peroralno v obliki pulzne terapije, 2 kapsuli na dan (zjutraj in zvečer) 7 dni, po 3 tednih se potek zdravljenja ponovi. Ko zdravilo Orungal vzamete s hrano, se njegova absorpcija izboljša. Z onihomikozo rok zadostujeta dva tečaja zdravljenja, z onihomikozo stopal - 3. Učinkovitost terapije se oceni po 9-12 mesecih.
Glavna kontraindikacija za imenovanje zdravila je nosečnost. Najpogostejši neželeni učinki so slabost, nelagodje v epigastriju in bolečine v trebuhu ter zaprtje. V primeru slabosti, bruhanja je treba opraviti študijo delovanja jeter. Pri majhnem deležu bolnikov se lahko pojavi prehodno zvišanje jetrnih transaminaz.
Na koncu je treba opozoriti, da je zdravljenje onihomikoze razmeroma zapleten in dolgotrajen postopek. V središču uspeha je individualni pristop bolniku, pri čemer je treba upoštevati dejavnike, kot so število prizadetih nohtov, stopnja vpletenosti nohtnih plošč v patološki proces, starost bolnika, njegov odnos do bolezni in finančne zmožnosti, kot tudi sočasne bolezni.
8.5. PREPREČEVANJE MIKOZ
Preprečevanje glivičnih bolezni vključuje ciljanje na vir okužbe, dovzetnega gostitelja in odpravo poti prenosa. V ta namen se izvajajo naslednje aktivnosti:
1) aktivna identifikacija bolnikov (če je potrebno, njihova izolacija) in njihovo pravočasno popolno zdravljenje;
2) registracija in obračun nekaterih mikoz z izpolnitvijo obvestila v obrazcu? 089 / y (2 izvoda), en izvod se v 3 dneh pošlje okrožnemu (mestnemu, regionalnemu) KVD, drugi pa sanitarni in epidemiološki postaji v kraju stalnega prebivališča bolnika;
3) temeljito epidemiološko analizo vsakega primera glivične bolezni, ob upoštevanju klinične oblike mikoze, zgodovine bolezni, vrste patogena in s tem načinov in sredstev distribucije, da bi jih odpravili;
4) dezinfekcija (če je potrebno);
5) odprava dejavnikov, ki povzročajo nagnjenost k razvoju bolezni pri ljudeh: boj proti prekomerno potenje stop, mikrotravmatizem, utrjevanje telesa itd.;
6) sanitarno in izobraževalno delo.
R.F. Aizyatulov, Nacionalna medicinska univerza Donetsk po imenu M. Gorky, Ministrstvo za zdravje Ukrajine
Keratomikoza
Pityriasis versicolor (versus versicolor)
Etiologija, patogeneza
Povzročitelji pityriasis versicolor so Pityrosporum orbiculare, Malassesia furfur. Najpogosteje so bolni ljudje srednjih let in otroci. prispevajo k razvoju bolezni neuravnotežena prehrana, patološke spremembe notranji organi, hiperhidroza, seboreja, motnje presnova ogljikovih hidratov in fiziološko luščenje kože. Za Pityriasis versicolor je značilen kronični recidivni potek in nalezljivost.
Klinika
Lezije se pojavljajo predvsem na ramenih, prsih, hrbtu, pogosto v vratu, lasišču v obliki rožnatega, rjave lise, nagnjeni k združevanju. Pri strganju madežev opazimo nežno luščenje, podobno otrobom. Ni subjektivnih občutkov.
Diagnostika
Za diagnozo pityriasis (pisanih) lišajev se uporabljajo:
Balserjev test (pri mazanju s 3-5% raztopino joda se prizadeta področja kože intenzivneje obarvajo, kar nastane zaradi popuščanja stratum corneuma povrhnjice).
Bakterioskopske (bakteriološke) raziskave.
Luminescentna študija (zlato-rumeni sijaj lezij pri obsevanju s fluorescentno svetilko).
Pri kroničnih recidivnih in razširjenih oblikah bolezni se priporoča splošno zdravljenje. Predpisana so protiglivična zdravila (flukonazol - 50 mg na dan 2-4 tedne; terbinafin - 250 mg na dan 2 tedna; ketokonazol - 200 mg na dan 2-3 tedne; itrakonazol - 200 mg na dan, 7 dni).
Zunanje zdravljenje
Za lokalno zdravljenje uporabite: metodo Demyanovicha, zdravljenje lezij z 20% emulzijo benzil benzoata (v 3 dneh); mazanje prizadetih območij s 3-5% žveplovim (katranskim) mazilom ali 3-5% resorcinol alkoholom (1-2 krat na dan); nanos 5% salicilnega alkohola (zjutraj) in 5% salicilnega mazila (ponoči); uporaba protiglivičnih mazil (kreme). Potek zdravljenja se priporoča 2-3 tedne 2-3 krat z mesečnim odmorom.
Vozlasta trihosporija (piedra)
Etiologija, patogeneza
Vozlasta trihosporija je bolezen lasne povrhnjice s tvorbo belih (piedra alba) ali črnih (piedra nigra) vozličkov na njej. Povzročitelj belega piedre je Trichosporon beigelii, črnega pa Trichosporon hortai, ki spadata med kvasovkam podobne glive. Za bolezen je značilen kronični potek. Pogosteje opazimo pri mladih ženskah. Razlikujejo se naslednji dejavniki, ki prispevajo k razvoju bolezni: toplo podnebje, pranje las kislo mleko, voda iz stoječih rezervoarjev, zdravljenje las z mineralnimi olji.
Klinika
Za bolezen je značilen pojav večkratnih (20-30 ali več) majhnih, trdih (piedra - v prevodu iz španščine - kamen) vozličkov vretenaste oblike, ki pogosto popolnoma prekrivajo dlako in tvorijo neprekinjen tulec, ki vsebuje spore in micelij glive. Las se ne lomi, ker povrhnjica ni prizadeta. Pri beli piedri so prizadeti lasje na glavi, bradi, brkih, genitalijah, s tvorbo sivo-rumenih nodul. Pri črni piedri se lezije pojavijo predvsem na glavi v obliki rjavkastih vozličkov z rdečkastim odtenkom.
Diagnostika
Za diagnozo trichosporia nodosa se uporabljajo bakterioskopske (bakteriološke) raziskovalne metode.
Zdravljenje
Za zdravljenje trichosporia nodosa je priporočljivo jemati terbinafin 250 mg na dan 6 tednov. Enkrat na dan si je treba lase umiti z raztopino sublimata 1:1000-1:2000, sublimata kisa ali 2% salicilne kisline, nato s pogostim glavnikom izčesati vozliče in ponovno umiti lase. topla voda z milom.
psevdomikoza
eritrazma
Etiologija, patogeneza
Eritrazma je kronična površinska kožna lezija. Povzročitelj je Corinebacteria fluorescens erythrasmae. Okužba se pojavi s tesnim gospodinjskim stikom z bolnikom, gospodinjskimi predmeti; ko patogen vstopi v interdigitalne gube stopal iz zemlje in nato na druga področja kože. Razvoj bolezni spodbujajo hiperhidroza, vlažnost, visoka temperatura zraka, pa tudi posamezne značilnosti organizem in kemična sestava pot.
Klinika
Za klinične manifestacije eritrasme je značilen videz kožnih gub (aksilarnih, dimeljsko-femoralnih, interdigitalnih itd.) Rjave (opečnato-rdeče) z nazobčanimi obrisi, nagnjenimi k združitvi luskastih madežev. Ni subjektivnih občutkov.
Diagnostika
Za diagnozo eritrasme se uporabljajo:
mikroskopski (bakteriološki) pregled.
Luminescentna študija (pri obsevanju z Woodovo svetilko se v lezijah opazi koralno rdeč sij).
Zunanje zdravljenje
Za zunanje zdravljenje eritrasme uporabljamo 5% eritromicin mazilo (vtiramo v lezije 2-krat na dan, 7 dni), 5% salicilni alkohol (lezije mažemo 2-krat na dan, 7-10 dni), 3-5 % alkoholna raztopina joda (mazanje lezij 2-krat na dan, 7-10 dni), protiglivična mazila(kreme).
Preventiva: boj proti potenju, osebna higiena.
Aksilarna trihomikoza
Etiologija, patogeneza
Aksilarna trihomikoza je bolezen povrhnjice las (aksilarno območje, pubis), za katero je značilno nastajanje vozličkov na laseh brez kožnih lezij. Povzročitelj je Corynebacterium tenuis Castellani. Okužba se pojavi od bolne osebe ali okuženih gospodinjskih predmetov. Razvoj bolezni spodbuja prekomerno potenje, neupoštevanje pravil osebne higiene.
Klinika
Za bolezen je značilen nastanek sluzastih mehkih vozličkov na dlakah, rumene (rdeče, črne) barve, ki lahko dlako ovijejo s klobukom, v katerem so kokalni, bacilarni mikroorganizmi. Značilno je, da so znoj, spodnje perilo bolnikov pobarvani v isti barvi kot vozli.
Diagnostika
Za diagnosticiranje eritrasme se uporablja mikroskopski (bakteriološki) pregled.
Zdravljenje
Za zdravljenje eritrasme se dlake obrijejo, nato pa se koža 1-2 krat na dan 2 tedna obriše z 0,1% raztopino sublimata ali 2% raztopino formalina v 70% alkoholu ali 2% salicilnem alkoholu ali 1% alkoholna raztopina joda.
Preprečevanje
Preventivni ukrepi za preprečevanje okužbe vključujejo boj proti čezmernemu potenju in vzdrževanje osebne higiene.
dermatomikoza
Inguinalna epidermofitija
Etiologija, patogeneza
Povzročitelj bolezni je Epidermophyton floccosum. Okužba se pojavi zaradi stika z bolnikom, gospodinjskimi predmeti (oljne krpe, krpe, perilo itd.). Razvoj bolezni olajšuje kršitev presnove ogljikovih hidratov, vročina okolje, povečano potenje.
Klinika
Klinično je za bolezen značilen pojav lezij v gubah kože (dimeljske, interglutealne, aksilarne itd.). Pogosto je v patološki proces vključena koža lasišča, trupa in okončin. Žarišča v obliki rožnatih madežev, zaobljene, z luščenjem v sredini. Ob robu madeža se določi edematozni valj, ki ga sestavljajo vezikli, pustule, erozije, skorje, luske. Lahko se opazi jok. Subjektivno izrazito srbenje kože.
Diagnostika
Mikroskopski (bakteriološki) pregled se uporablja za diagnosticiranje dimeljske epidermofitoze.
Zdravljenje
Zdravljenje se izvaja glede na potek bolezni. Pri pojavu ekcematizacije so predpisani znotraj antihistaminiki, hiposenzibilizatorji. Zunaj se na lezije nanesejo losjoni (0,25% raztopina srebrovega nitrata, 2% raztopina tanina, rivanol 1: 1000 itd.). Po umiritvi akutnega vnetja je priporočljivo mazati lezije s 3-5% raztopino joda ali 3-5% žveplovo-katranskim mazilom ali protiglivičnimi mazili (kreme) 1-2 krat na dan 2-3 tedne. Optimalno je zamenjati fungicidna sredstva vsakih 5 dni po začetku zdravljenja.
Preprečevanje
Popravek kršitev presnovni procesi. Boj proti prekomernemu potenju. Dezinfekcija gospodinjskih predmetov. Preventivno mazanje s fungicidnimi pripravki 1-2 krat na dan 2-3 tedne.
Atletsko stopalo- bolezen je razširjena v vseh državah sveta. Pogosto (v 60-80% primerov) se pojavi med odraslim prebivalstvom.
Etiologija, patogeneza
Povzročitelj epidermofitije stopal je Trichophyton mentagraphytes. Okužba se pojavi z neposrednim stikom z bolnikom, gospodinjskimi predmeti ali neupoštevanjem higienskih pravil (obisk kopeli, bazenov, uporaba skupnih prh). Razvoj bolezni spodbuja hipovitaminoza, metabolna in endokrinih motenj, zmanjšana imuniteta, vegetovaskularna distonija, visoka temperatura okolja, hiperhidroza stopal (nošenje gumijastih škornjev).
Klinične sorte
Skvamozna oblika. Na lokih stopal, v interdigitalnih gubah med V in IV, IV in III prsti (najbližji stik), se pojavi rahel eritem, luščenje, blago srbenje.
Intertriginozna oblika. V interdigitalnih gubah med V in IV, IV in III prsti se pojavijo eritem, maceracija, vezikule, razpoke, srbenje, pekoč občutek.
Dihidrotična oblika. Na lokih stopal, v interdigitalnih gubah, se pojavijo eritem, vezikli, mehurji z motno vsebino (ki spominjajo na "kuhana zrna saga"), jokajoče erozije, serozni ali gnojni izcedek. Bolniki so zaskrbljeni zaradi srbenja, bolečine. Lahko se pojavijo zapleti: limfangitis, limfadenitis, sekundarni alergijski izpuščaj(epidermofitide).
Skvamozno-hiperkeratozna oblika. Na plantarni površini stopal se oblikujejo območja zgostitve glede na vrsto žuljev, lamelnega luščenja, razpok.
Epidermofitoza nohtov. Pogosteje so prizadete nohtne plošče prstov I, V, v debelini katerih se pojavijo rumenkaste lise. Prosti rob prizadetih nohtnih plošč postane ohlapen, drobi se. Nohtne plošče rok niso vključene v patološki proces.
Rubrofitija (rubromikoza)
Kronična ponavljajoča se kožna bolezen, ki prizadene stopala, nohtne plošče (stopala, roke), kožne gube, okončine in druge dele telesa.
Etiologija, patogeneza
Rubrofitozo povzroča Trichophyton rubrum Castellani. Okužba se pojavi od bolne osebe, njegovih gospodinjskih predmetov in zaradi neupoštevanja higienskih pravil. Razvoj bolezni spodbujajo eksogeni (travmatizacija, hiperhidroza ali suha koža stopal) in endogeni dejavniki (endokrinopatija, imunska pomanjkljivost, vaskularne motnje).
Klinika
Rubrofitija stop
Intertriginozna oblika. V interdigitalnih gubah stopal se pojavijo luščenje, razpoke. Na hrbtni in plantarni površini stopal opazimo hiperemijo, infiltracijo, vozliče, vezikle, skorje in mokasto luščenje. Bolniki so zaskrbljeni zaradi srbenja.
Dihidrotična oblika. Na zadnji površini in lokih stopal se oblikujejo mehurčki, erozije, solzenje. Bolniki se pritožujejo zaradi srbenja, pekočega, bolečine. Otroci pogosteje zbolijo.
Skvamozno-hiperkeratozna oblika. Na plantarni površini stopal se pojavi hiperemija, suhost, hiperkeratoza, mokasto luščenje, opazimo resnost kožnih brazd.
Rubrophytia ščetke
Na dlaneh, hrbtni strani prstov, zapestju je koža rdeče-modrikaste barve, opazimo suho, mokasto luščenje. Vzdolž periferije lezij se razkrije valj, ki ga sestavljajo noduli, vezikli in skorje.
Vrste lezij nohtnih plošč:
Normotrofni. V debelini nohtne plošče se pojavijo bele, rumene lise, trakovi. Prosti rob prizadetih nohtnih plošč je nespremenjen, včasih nazobčan.
Hipertrofična. Nohtna plošča je sivkasto rjava, pusta, zadebeljena, deformirana (subungualna hiperkeratoza), zlahka se drobi.
atrofični. Obstaja tanjšanje telesa nohta, vse do njegove zavrnitve (oniholiza).
Rubrofitija velikih gub
V kožnih gubah se oblikujejo velike, rumenkasto rdeče luskaste lezije z nazobčanimi obrisi v obliki lokov, obročev, girland. Na obrobju je valj, sestavljen iz nodul, skorje.
Rubrofitoza gladke kože
Na trupu, zadnjici in nogah se pojavijo globoki folikularno-nodularni elementi. Lasje so lahko prizadeti. Bolniki se pritožujejo zaradi srbenja.
Splošno zdravljenje (epidermofitija stopal, rubrofitija)
Pri pogostih poškodbah kože, nohtnih plošč so predpisana protiglivična zdravila za notranjo uporabo.
Griseofulvin. Znotraj po obroku, 0,125 g 3-krat na dan z 1 čajno žličko rastlinskega olja. Pri telesni teži bolnikov 61-70 kg je predpisanih 6 tablet; 71-80 kg - 7 tablet in nad 80 kg - 8 tablet. V 1. mesecu je priporočljivo jemati vsak dan, 2. - vsak drugi dan, nato 1-krat v 3 dneh 8-10 mesecev. Za otroke je zdravilo predpisano s hitrostjo 16-18 mg / kg na dan, 2 tedna na dan, nato 2 tedna vsak drugi dan in naslednje 3 tedne 2-krat na teden.
Terbinafin. Predpisano je peroralno po obroku, 250 mg 1-krat na dan ali 125 mg 2-krat na dan, od 6 tednov do 3 mesecev.
Ketokonazol. V notranjosti po obroku, 200 mg na dan, 6-7 mesecev.
Itrakonazol. Znotraj po obroku, 200 mg 2-krat na dan 1 teden, nato odmor - 3 tedne. Potrebni so 2-4 takšni tečaji zdravljenja.
Natamicin (protiglivični polienski antibiotik), ki deluje fungicidno proti glivicam kvasovkam, dermatomicetam, nekaterim plesnim, kar je pomembno pri glivičnih obolenjih, ki jih povzročajo mešana flora. Natamicin veže sterole celične membrane glive, ki kršijo njihovo celovitost in delovanje ter povzročijo smrt mikroorganizmov. Večina patogenih gliv je občutljivih na natamicin. odpornost na zdravila v klinična praksa se ne pojavi. Zaradi enterične obloge natamicin tablete delujejo le v črevesju. Zdravilo se ne absorbira iz prebavni trakt, skozi nepoškodovano kožo in sluznico, je netoksičen, nima alergenega učinka. Natamicin je predpisan 100 mg 4-krat na dan (10-15 dni).
Pri akutnih vnetnih dogodkih se priporočajo antihistaminiki in hiposenzibilizatorji. pri kronični potek- imunomodulatorji, biogeni pripravki, biogeni stimulansi, angioprotektorji, vitamini.
Zunanje zdravljenje
V primeru akutnih vnetnih pojavov so predpisane kopeli na stopalih 1-krat na dan 15-20 minut (37-38 ° C) z decokcijo hrastovega lubja (20 g na 3-4 l vode) ali decokcijo kamilice (10 g na 3-4 l vode). Na lezije se nanesejo losjoni z raztopino srebrovega nitrata (0,25-0,5%), resorcinola (2%), tanina (2%) itd.. Po umiritvi akutnega vnetja so za zdravljenje prizadete kože predpisana anilinska barvila ( 1-2% raztopine), alkoholna raztopina joda (2%), fukorcin, antimikotična mazila (kreme) 1-2 krat na dan 2-3 tedne. S skvamozno-hiperkeratotično obliko je predpisana milo-soda kopel, ki ji sledi mehansko čiščenje kože stopal, nato pa keratolitične laki, mazila. Uporablja se lak naslednje sestave: kristalni jod 10,0; salicilna, mlečna, benzojska kislina pri 30,0; dimeksid 20,0; kolodij 100,0 ml. Lak se nanese na lezije 5-6 krat na dan. Na 4-5 dan zdravljenja je priporočljivo, da za 12 ur nanesete obkladek z 10% salicilnim mazilom, nato naredite kopel z milom in sodo in s topim skalpelom strgajte odluščeno roženo plast. Nato se v 1-2 mesecih na prizadeta področja kože nanesejo protiglivična mazila (kreme). Pri glivičnih lezijah gladke kože in stopal se 2-odstotna krema natamicin (Pimafucin) uporablja 2-5 krat na dan 10-20 dni. pri akutni potek mikoze, zapletene s sekundarno okužbo, 2% krema Pimafucort je predpisana 2-3 krat na dan, za kronične - 2% mazilo Pimafucort. Uporabljajo se lahko dolgo časa, ne da bi pri tem povzročili stranske učinke. Pri zdravljenju onihomikoze na nogah se priporoča kopel z milom in sodo. Nato se izvede mehansko čiščenje prizadetih nohtnih plošč in nanesejo mehčalna mazila in obliži. Obvezno mehansko čiščenje nohtnih plošč se izvaja enkrat na teden, dokler v 6 mesecih ne zrastejo nove.
Preprečevanje
Javno
Vzdrževanje sanitarnih in higienskih razmer v kopalnicah, prhah, pralnicah.
Varnost normalno delovanje odvodni kanalizacijski sistem.
Skladnost s pravili higienski režim- obdelava prostorov z razkužili (0,5% raztopina kloramina, 3-5% raztopina lizola itd.).
Redno izvajanje zdravniški pregledi delavci kopališč, pralnic (identifikacija in zdravljenje bolnikov).
Oskrba zaposlenih v kopališčih, pralnicah z individualno obutvijo.
Osebno
Skrbna higienska nega kože stopal.
Uporaba individualne obutve.
Boj proti znojenju (praški, 3% raztopina formalina ali vtiranje 3 dni mešanice naslednje sestave: urotropin, destilirana voda 20,0 ml, cinkov oksid, smukec 25,0 g, glicerin 10,0 ml; z recidivom ta 3-dnevni tečaj se ponovi, vendar ne prej kot v 3-4 mesecih).
Trihofitoza (antropofilna)
Etiologija, patogeneza
Povzročitelj je Trichophyton tonsurans. Okužba se pojavi od bolne osebe, njegovih gospodinjskih predmetov (glavniki, klobuki itd.). Razvoj bolezni spodbujajo endokrine motnje, zmanjšanje reaktivnosti telesa, vlažnost okolja in poškodbe stratum corneuma kože.
Klinične oblike
Površinska trihofitoza gladke kože. Otroci pogosteje zbolijo. Na odprtih predelih kože (obraz, vrat) se pojavijo zaobljene, eritematozno-skvamozne lezije z jasnimi, dvignjenimi robovi, ki jih sestavljajo vezikli, pustule, skorje, nagnjene k periferni rasti in zlitju. Regresija je opažena v osrednjem delu žarišč. Puhasti lasje so vključeni v proces. Bolniki so zaskrbljeni zaradi srbenja.
Površinska trihofitoza lasišča. Pogosti pri otrocih šolska doba. Žarišča poškodb različnih velikosti, nepravilne oblike, z nejasnimi mejami, blagim vnetjem in luščenjem. Dlake se odlomijo na razdalji 2-3 mm od površine kože ("črne pike"). V lezijah vztrajajo zdravi lasje.
Površinska trihofitoza nohtnih plošč. Pri otrocih je redka (2-3% primerov). Prizadeti so samo nohti na rokah, ki postanejo sivkasti, zadebeljeni. Prosti robovi prizadetih nohtnih plošč se drobijo, neenakomerni.
Kronična trihofitoza. Večinoma zbolijo dekleta. Razvoj bolezni spodbuja vegetovaskularna distonija, disfunkcija gonad, imunska pomanjkljivost, hipovitaminoza, neracionalno zdravljenje ali njegova odsotnost.
Poškodbe gladke kože. Na ekstenzorski površini komolcev in kolenskih sklepov, zadnjici dlani, golenicah, zadnjici, manj pogosto na obrazu, trupu, se pojavijo nepravilne oblike rožnato-modrikastih barvnih lezij z luščenjem na površini in nejasnimi mejami.
Poškodbe lasišča. v okcipitalnem in temporalna regija obstajajo majhne lezije, v katerih se določijo luščenje, območja atrofije. Dlake se lomijo na ravni kože (»črne pike«).
Poškodbe nohtov. Pojavi se pri 2/3 bolnikov. V patološki proces so vključeni posamezni nohti prstov, ki postanejo sivi, deformirani, se krušijo in pogosto luščijo (oniholiza).
Trichophytosis (zooantropophilic)
Etiologija, patogeneza
Povzročitelj je Trichophyton mentagrophytes. Okužba se pojavi zaradi stika z bolnimi živalmi, okuženimi predmeti. Obstaja tudi epidemiološka veriga: glodavci - hišne živali - ljudje.
Klinične oblike
Površinska trihofitoza. Glede na klinične manifestacije se ne razlikuje od površinske trichophytosis, ki jo povzroča antropofilni trichophyton.
Infiltrativna supurativna trihofitoza lasišča. Obstajajo posamezne, globoke lezije s svetlo hiperemijo, gnojne skorje. V njihovem osrednjem delu se razvije absces z uničenjem kože in lasnih mešičkov. Lasje izpadajo, iz praznih mešičkov pa se sprošča gnoj. Klinična slika spominja na sat, Kerion Celsi (Celsusovo satje). Po regresiji ostanejo retrahirane brazgotine, ki so pogosto spajkane na aponeurozo.
Infiltrativna supurativna trihofitoza obraza. Pojavijo se infiltrativni, folikularni, rdeče-rjavi plaki z gnojnimi skorjami, pustulami in luščenjem na površini. Po njihovi razrešitvi ostanejo atrofija in luščenje. Infiltrativno supurativno trihofitozo spremlja zastrupitev, subfebrilna temperatura telesu, limfangitis, limfadenitis, alergijski izpuščaji (trihofitidi), ki so lahko vezikularni, lihenoidni, urtikarijski, nodularni, eritematozno-skvamozni.
mikrosporija
Večinoma zbolijo otroci. Povzročitelj je zelo razširjen v tleh, na rastlinah in pri živalih ter ima znatno virulenco.
Mikrosporija antropofilija
Etiologija, patogeneza
Povzročitelji bolezni so Microsporum ferrugineum (rjasti mikrosporum), Microsporum Audonii (Audouin microsporum). Okužba se pojavi zaradi stika z bolnikom ali njegovimi gospodinjskimi predmeti. Razvoj bolezni olajša stanje imunske pomanjkljivosti, hipovitaminoza, mikrotravme kože; povišana temperatura okolja, neupoštevanje pravil osebne higiene.
Klinične oblike
Površinska mikrosporija gladke kože. Prizadeti so puhasti lasje. Lezije so edematozne, hiperemične, obročaste. Ob njihovih robovih se odkrijejo močna hiperemija, vezikli, skorje in luske. Z poslabšanjem v središču nastanejo nova žarišča, podobna šarenici.
Površinska mikrosporija lasišča. Obstajajo nepravilne oblike, eritematozno-luskaste lezije z mehkimi robovi, pri katerih so dlake (ne vse) odlomljene na razdalji 5-8 mm nad nivojem kože in obdane s sivo kapico, sestavljeno iz glivičnih spor. V lezijah so ohranjeni zdravi lasje, okrog pa so opredeljene majhne eflorescence (eritematozno-skvamozne lise, rožnato-lividne, folikularne, lihenoidne papule).
Zooantropofilna mikrosporija
Bolezen je pogosta v mnogih državah sveta in je glavna oblika mikrosporije. Manj nalezljiva kot antropofilna mikrosporija.
Etiologija, patogeneza
Povzročitelj je Microsporum canis. Okužba se pojavi zaradi stika z bolnimi mladiči, redkeje odraslimi mačkami, psi, okuženimi predmeti, z bolno osebo.
Klinične oblike
Infiltrativna supurativna mikrosporija. Obstajajo posamezne, velike, infiltrativne, hiperemične lezije z jasnimi mejami in sivimi skorjami, luskami na površini. Vse dlake so odlomljene na razdalji 6-8 mm od kože. Okoli prizadetih las je določena siva kapa, ki jo sestavljajo spore glive.
Globoka supurativna mikrosporija kerionskega tipa. Bolniki imajo splošno slabo počutje, limfadenitis, alergijski izpuščaji(mikrosporije).
Diagnostika
Mikroskopski (bakteriološki) pregled.
Luminescentna študija (pri obsevanju z Woodovo svetilko se v lezijah opazi smaragdno zelen sij).
Splošno zdravljenje(trihofitoza, mikrosporija)
V primeru poškodbe lasišča in gladke kože z vključevanjem vellusnih las v patološki proces, kot tudi v prisotnosti več (več kot 3) lezij na gladki koži, so predpisana protiglivična zdravila.
Griseofulvin se daje peroralno s hitrostjo 20-22 mg / kg na dan v 3 deljenih odmerkih z obroki. Do 2 negativnih testov za glivice, proizvedenih v intervalu 7 dni, je priporočljivo jemati zdravilo vsak dan, nato vsak drugi dan 2 tedna in nato 2-krat na teden 2 tedna. Treba je piti tablete griseofulvina rastlinsko olje(1 desertna žlica) za boljšo absorpcijo zdravila v Tanko črevo. Med sprejemom griseofulvina se izvajajo klinične in laboratorijske študije - splošna analiza kri, urin 1-krat v 7-10 dneh, funkcionalni testi jetra.
Terbinafin se jemlje peroralno enkrat na dan zvečer, po obroku 6-8 tednov. Pri telesni teži 12-20 kg je predpisano 62,5 mg na dan, 21-40 kg - 125 mg na dan in več kot 40 kg - 250 mg na dan 4-8-12 tednov. Z mikrosporijo doseči pozitiven učinek treba povečati dnevni odmerek za 50 %.
Ketokonazol se jemlje peroralno po obroku. S telesno težo do 29 kg - 50 mg na dan, 20-40 kg - 100 mg na dan 6-8 tednov.
Itrakonazol se jemlje peroralno po obroku. Pri telesni teži do 25 kg - 100 mg na dan, več kot 25 kg - 100 mg zjutraj in 100 mg zvečer, 30 dni.
IN kompleksna terapija je treba vključiti obnovitvena zdravila, hepatoprotektorje, vitamine (A, C, multivitaminski pripravki), vazoaktivna sredstva, imunomodulatorji.
Zunanje zdravljenje
Dlako obrijemo, lase umijemo z milom in krtačo enkrat na 7-10 dni. Prizadeta mesta na lasišču mažemo 2-3 tedne zjutraj z 2-5% alkoholno raztopino joda ali pripravkom K-2 (kristalni jod 5,0 g, timol 2,0 g, brezov katran 10,0 g, ribja maščoba 15,0 g, kloroform 45,0 g, kafrov alkohol 40,0 ml), zvečer pa eno od naslednjih mazil ( salicilna kislina 1,5 g, griseofulvin 1,5 g, dimeksid 5 ml, vazelin 30,0 g); (salicilna kislina 3,0 g, oborjeno žveplo 10,0 g, brezov katran 10,0 g, vazelin 100 g), 10-15% žveplovo katransko mazilo ali protiglivične kreme (mazila).
Infiltrativna gnojna oblika. Na lezije najprej predpišemo losjone (mokro sušeče obloge) s hipertoničnimi in razkužilnimi raztopinami. Po umiritvi akutnih vnetnih pojavov se nanese 10% Ichthyol-2%. salicilno mazilo v 7 dneh protiglivična (kreme) mazila. Prizadete dlake se ročno epilirajo.
Izolirana lezija gladke kože (zdravljenje, glejte zgoraj).
Favus (krasta)
Kronična bolezen kože, las, nohtov in pogosto notranjih organov. Nalezljivost bolezni je nizka.
Etiologija, patogeneza
Favus povzroča antropofilna gliva Trichophyton schonleinii. Okužba se pojavi od bolne osebe, njegovih gospodinjskih predmetov (klobuki, oblačila, spodnje perilo itd.) In manj pogosto od miši, mačk in drugih živali. Motnje delovanja prispevajo k razvoju bolezni endokrini sistem, bolezni prebavil, imunska pomanjkljivost, hipovitaminoza, mikrotravmatizem, neupoštevanje pravil osebne higiene.
Klinika
Inkubacijska doba traja v povprečju 2-3 tedne.
Favus lasišča
Škatlasta oblika. Okoli las se pojavijo eritematozne lise, ki se po 15 dneh spremenijo v skutulo (scutellum) - krožničast, suh, skorjast, svetlo rumen element s premerom 2-4 mm, v vtisnjenem središču katerega štrli las . Scutula je čista kultura glivica v poroženelem ustju folikla. Lasje postanejo dolgočasni, postanejo pepelnato sivi, zlahka se izvlečejo. Obstaja povečanje lezij vzdolž periferije z ločevanjem v središču. Po regresiji ostane cicatricialna atrofija s trdovratno plešavostjo.
Impetiginozna oblika. Pojavijo se pustule, ki se kasneje posušijo v rumene suhe psevdokruste, sestavljene iz glivičnih spor. Po razrešitvi izpuščaja ostane atrofija s trajnim izpadanjem las.
Skvamozna oblika. Hiperemija kože, v lezijah se pojavijo rumeno-bele luske. Lasje so dolgočasni, suhi, imajo "prašen videz". Po regresiji opazimo atrofijo kože in vztrajno izpadanje las. Iz bolnikov izhaja nenavaden "mišji" ("hlevski") vonj, ki ga povzročajo metaboliti sočasnih mikrobna flora. Brez zdravljenja je dolg potek (več deset let). Včasih so prizadete bezgavke.
Favus gladke kože je običajno povezan s poškodbami lasišča.
Škatlasta oblika. se oblikujejo velike velikosti skutuli, ki se spajajo in postopoma rastejo.
Skvamozna oblika. Obstajajo lezije, nagnjene k fuziji, pri katerih opazimo eritem in luščenje.
Impetiginozna oblika. Pojavijo se površinske folikularne papule.
Priljubljeni nohti. Pogosteje so prizadete nohtne plošče rok, v debelini katerih rumena lisa(skutula), subungualna hiperkeratoza. Nohtna plošča se zgosti, drobi.
Favus notranjih organov. Razvija se pri oslabljenih bolnikih s podhranjenostjo. Pojavijo se hematogene metastaze patogena. Opisane so fazozne lezije pljuč, prebavnega trakta, membran in snovi možganov (meningoencefalitis), mišično-skeletnega sistema.
Lahko se pojavijo favide (alergijski izpuščaji), ki so vezikulopustularni, lihenoidni, psoriaziformni, urtikarijski, eritematozno-skvamozni.
Diagnoza: mikroskopski (bakteriološki) pregled.
Splošno zdravljenje
V notranjosti je predpisan griseofulvin s hitrostjo 16 mg / kg na dan in druga protiglivična zdravila, pa tudi vitamini, obnovitvena sredstva, imunoprotektorji.
Zunanje zdravljenje: protiglivične kreme(mazila), zdravljenje z jodovimi mazili.
Preprečevanje
Preventivni ukrepi so enaki kot pri trichophytosis, microsporia, favus.
Pravočasno odkrivanje, izolacija in zdravljenje bolnikov. razkuževanje okuženih stvari, posteljnina. Sanitarna in epidemiološka obdelava prostorov (primarna, tekoča, končna). Načrtovani pregledi otroških skupin (karantena, razkuževanje). Skrbno spremljanje frizerskih salonov (sistematski pregled osebja, razkuževanje orodja). Nadzor populacije potepuških mačk, psov, temeljit pregled pacientovih družinskih članov, hišnih ljubljenčkov s fluorescenčno sijalko. Veterinarski nadzor živali ( pravočasno odkrivanje bolne živali, njihova izolacija). Sanitarno in vzgojno delo.
Globoke mikoze
Blastomikoza, kriptokokoza (evropska blastomikoza)
Za bolezen je značilna prevladujoča lezija možganov, možganske ovojnice in visoka umrljivost. Potek je akuten, subakuten, kroničen.
Etiologija, patogeneza
Povzročitelj bolezni je Cryptococcus neoformans, ki se nahaja v tleh, ptičjih iztrebkih. Okužba se pojavi pri golobih (prenašalci iz zemlje), gnezdilcih (podstrešja, lope). Pogosto je nosilec patogene glive (koža, sluznice). Vhodna vrata okužbe so praviloma dihalni trakt.
Klinične oblike
Ostra oblika. Obstaja povišanje telesne temperature, bolečine v prsih. Na koži se pojavijo plaki, papule. Pogosteje je več vozlišč, ki razjedajo, kar povzroči krvaveče razjede s spodkopanimi robovi in ohlapnimi granulacijami na površini. Po celjenju ostanejo nepravilne, vdrte brazgotine.
Subakutna oblika. Klinična slika je podobna tuberkuloznim kožnim lezijam, bronhogenemu raku.
