Czasami pacjent po otrzymaniu raportu EKG od lekarza może usłyszeć, że ma blok Hisa. Może to rodzić pewne pytania u pacjenta, zwłaszcza jeśli mówimy o małym dziecku, ponieważ czasami blokada występuje u dzieci. Co to jest - choroba lub zespół, czy istnieje zagrożenie dla życia i zdrowia, co należy zrobić w takiej sytuacji, rozważymy w tym artykule.
Postać pokazuje nerwowo - system mięśniowy kiery
Tak więc wiązka Jego jest częścią mięśnia sercowego, który składa się z nietypowych włókien mięśniowych i obejmuje tułów i dwie nogi - lewą (jego gałęzie przednie i tylne) oraz prawą. Tułów znajduje się w górnej części przegrody między komorami, a nogi są skierowane odpowiednio do prawej i lewej komory, rozbijając się na drobne włókna Purkinjego o grubości mięśnia sercowego. Funkcją tych struktur jest przekazywanie impulsów elektrycznych powstających w prawym przedsionku do mięśnia sercowego komór, powodując ich skurcz w rytmie odpowiadającym rytmowi przedsionków. Jeśli przewodzenie impulsów jest częściowo lub całkowicie zaburzone, rozwija się blok odnogi pęczka Hisa. Jest to jeden z rodzajów zaburzeń przewodzenia, najczęściej występujący bez objawy kliniczne i charakteryzuje się całkowitą lub częściową blokadą na ścieżce impulsów w komorach serca. Występuje u 6 osób na tysiąc, a po 55 latach - u 2 osób na sto, częściej u mężczyzn.
Wyróżnia się następujące rodzaje blokad:
Pojedynczy wiązka - blokada prawej nogi; blokada przedniej lub tylnej gałęzi lewej nogi;
- dwuwiązkowy - blokada obu gałęzi lewej nogi; blokada prawej nogi jedną gałęzią lewej nogi;
- trójwiązkowy - blokada prawej i lewej nogi.
Każdy z tych typów blokad może być całkowity lub niekompletny. Blokada może mieć także charakter trwały, przerywany (pojawia się i zanika podczas rejestracji jednego EKG), przemijający (nie jest rejestrowany na każdym elektrokardiogramie) lub naprzemienny (zmiana blokad różnych nóg podczas rejestracji jednego EKG).
Przyczyny bloku odnogi pęczka Hisa
Choroby takie jak:
- wrodzone i nabyte wady serca - zwężenie zastawki aortalnej i mitralnej, zwężenie tętnicy płucnej, zwężenie i koarktacja ujścia aorty, niedomykalność zastawki aortalnej, ubytek przegrody międzyprzedsionkowej
- kardiomiopatia, dystrofia mięśnia sercowego różnego pochodzenia - endokrynologiczna (tyreotoksykoza, cukrzyca), metaboliczna (niedokrwistość), żywieniowa (alkoholizm, otyłość), autoimmunologiczna (toczeń rumieniowaty układowy, reumatoidalne zapalenie stawów)
- niedokrwienie serca
- kardioskleroza jako skutek wielu choroby serca, prowadzi do zastąpienia części włókien mięśniowych tkanką bliznowatą, w tym atypowymi włóknami mięśniowymi
- zapalenie mięśnia sercowego pochodzenia wirusowego lub bakteryjnego
- uszkodzenie serca na skutek reumatyzmu - zapalenie wsierdzia, zapalenie mięśnia sercowego
- zawał mięśnia sercowego
- długotrwałe nadciśnienie tętnicze prowadzące do przerostu mięśnia sercowego
- zatrucie glikozydami nasercowymi
- zatorowość płucna
- przewlekłe choroby płuc (przewlekłe obturacyjne zapalenie oskrzeli, rozedma płuc, ciężka astma oskrzelowa), prowadzące do powstania serca płucnego - zastój krwi w prawym przedsionku i komorze z ich przerostem i rozszerzeniem
U małych dzieci i młodzieży niekompletna jednozeszytowa blokada prawa może towarzyszyć drobnym nieprawidłowościom w rozwoju serca (dodatkowa struna lewej komory, przetrwały otwór owalny, wypadanie zastawki mitralnej), a przy braku organicznego uszkodzenia serca uważa się go za wariant normy.
Blokada lewa jedno- lub dwuwiązkowa prawie zawsze wiąże się z nabytymi, a nie wrodzonymi chorobami serca i nie można go uważać za normalny wariant.
Objawy bloku odnogi pęczka Hisa
Prawa blokada jednozeszytowa z reguły nie objawia się w żaden sposób i jest wykrywany przypadkowo podczas rutynowego EKG. Obecność dolegliwości takich jak duszność, ból w okolicy serca, uczucie przerw w pracy serca, zwiększone zmęczenie, może być spowodowane chorobą podstawową, która spowodowała blokadę.
Z przednim lub tylnym lewym półblokiem(jedna z gałęzi) objawy kliniczne są również minimalne i są spowodowane chorobą podstawową.
Kompletna lewa blokada może objawiać się uczuciem kołatania serca, zawrotami głowy, bólem w okolicy serca. Może to być spowodowane masywnymi zmianami w mięśniu sercowym lewej komory, na przykład ostrym zawałem mięśnia sercowego.
Blokada trzech wiązek spowodowane całkowitym lub niepełnym zablokowaniem ścieżki impulsu. Niepełna blokada charakteryzuje się opóźnieniem w impulsach docierających do komór i prowadzonych wzdłuż kilku nienaruszonych włókien, a pełna blokada charakteryzuje się brakiem impulsów do komór i pojawieniem się w nich ektopowego (zlokalizowanego w niewłaściwym miejscu) ogniska wzbudzenia, w którym to przypadku następuje całkowite oddzielenie przedsionków i komór, które kurczą się we własnym rytmie z częstotliwością 20–40 uderzeń na minutę. Ta częstotliwość skurczów jest znacznie niższa niż normalnie i nie może zapewnić odpowiedniego wyrzutu krwi do aorty. Klinicznie objawia się częstymi zawrotami głowy, uczuciem przerwania pracy serca i tendencją do omdleń na skutek gwałtownego zmniejszenia przepływu krwi w mózgu (ataki Morgagni-Edams-Stokes). Może prowadzić do powikłań zagrażających życiu lub spowodować nagłą śmierć sercową.
Diagnostyka
To zaburzenie przewodzenia można wykryć za pomocą standardowej elektrokardiografii. Dalsza taktyka lekarza zależy od rodzaju wykrytej blokady.
Jeśli niekompletne prawa blokada a przy braku chorób serca lekarz może uznać to za wariant normy fizjologicznej i nie przepisać dodatkowych metod badań.
Bloki dwuwiązkowe wymagają bardziej szczegółowego badania pacjenta. Jeśli po raz pierwszy w życiu w EKG zostanie wykryty całkowity lewy blok, konieczna jest natychmiastowa hospitalizacja, nawet jeśli pacjent nie skarży się, ponieważ stan ten jest spowodowany rozległymi procesami w mięśniu sercowym. Lepiej jest sprawdzić czas trwania tych procesów (przewlekła miażdżyca lub ostry zawał mięśnia sercowego, zwłaszcza jego bezbolesna postać) w szpitalu pod nadzorem lekarzy. Ponadto objawy takiej blokady na EKG maskują EKG - kryteria zawału mięśnia sercowego, więc lekarz po prostu nie będzie w stanie potwierdzić ani obalić zawału serca za pomocą samego kardiogramu. Długotrwała całkowita blokada lewej strony przy braku pogorszenia choroby podstawowej nie wymaga obserwacji szpitalnej.
Blok trzech pęczków jest wskazaniem do pilnej hospitalizacji w celu uzyskania dalszych pełne badanie i zajęcie się problemem kardiochirurgii.
Oznaki blokady w EKG to:
Blok prawej nogi. W prawych odprowadzeniach (V 1, V2) zespoły w kształcie M typu Rsr lub rSR, w lewych odprowadzeniach (V5, V6) załamek S jest szeroki, postrzępiony, zespół QRS jest dłuższy niż 0,12 s

Blokada lewej nogi. W odprowadzeniach lewych (V5, V6, I) występują poszerzone, zdeformowane zespoły komorowe bez załamka Q z rozszczepionym wierzchołkiem załamka R, w odprowadzeniach prawych (V1, V2, III) zdeformowane zespoły komorowe z rozdwojonym wierzchołkiem załamka R. fali S szerokość kompleksu jest większa niż 0,12 s

Blok trójwiązkowy - oznaki prawej i lewej blokady, oznaki bloku przedsionkowo-komorowego I, II, III stopnia.
Wśród dodatkowych metod badań w klinice lub na oddziale kardiologicznym pacjentowi można przepisać rutynowe metody diagnostyczne - ogólne badania krwi, badania moczu, biochemiczne badania krwi, a także:
- W celu wykrycia przejściowej blokady w ciągu dnia wskazane jest codzienne monitorowanie EKG.
- Elektrokardiografia przezprzełykowa pomaga zdiagnozować zaburzenia rytmu, gdy konwencjonalne EKG nie daje żadnych informacji
- Echokadiografia pozwala na diagnostykę organiczną patologii serca, ocenę frakcji wyrzutowej i kurczliwości mięśnia sercowego.
- W kontrowersyjnych i niejasnych diagnostycznie przypadkach w celu identyfikacji chorób serca wskazane może być wykonanie MSCT serca (multispiralna tomografia komputerowa) lub MRI serca (rezonans magnetyczny).
Leczenie bloku odnogi pęczka Hisa
Nie ma specyficznego leczenia tego zaburzenia przewodzenia. Pacjenci z blokiem prawej odnogi pęczka Hisa bez choroby podstawowej nie wymagają leczenia. Pacjentom z blokadą jedno- lub dwuwiązkową można przepisać następujące grupy leków w celu leczenia choroby podstawowej:
Witaminy – tiamina (witamina B1) z kwasem liponowym, ryboflawina (witamina B2), niacyna (witamina PP)
- przeciwutleniacze – ubichinon, karnityna, mexidol, preductal
- środki uspokajające pochodzenie roślinne(dziurawiec, serdecznik, waleriana, szałwia)
- leki przeciwnadciśnieniowe stosowane w leczeniu nadciśnienia tętniczego – Inhibitory ACE(peryndopryl, lizynopryl), antagoniści receptora angiotensynogenu II (losartan, walsartan), beta-blokery (bisoprolol, atenolol), antagoniści kanały wapniowe(amlodypina, werapamil). Dwie ostatnie grupy należy przepisywać ostrożnie, ponieważ zmniejszają częstość akcji serca
- leki przeciwdławicowe do leczenia choroba wieńcowa serca – azotany krótko i długo działające (nitrogliceryna, izoket, cardiquet, monocinque)
- leki przeciwpłytkowe zapobiegające tworzeniu się skrzeplin w sercu i naczyniach krwionośnych - aspiryna, cardiomagnyl, trombo Ass
- leki obniżające poziom lipidów w celu normalizacji poziomu cholesterolu - statyny (rozuwastatyna, atorwastatyna, symwastatyna)
- leki moczopędne i glikozydy nasercowe w rozwoju przewlekłej niewydolności serca - indapamid, diuver, lasix; strofantyna, digoksyna
- leki stosowane w leczeniu chorób układu oskrzelowo-płucnego, które spowodowały rozwój serca płucnego - wziewne adrenomimetyki i glikokortykosteroidy (Berotec, Berodual, Spiriva, Beclazone)
- antybiotyki, niesteroidowe leki przeciwzapalne stosowane w stanach zapalnych błon serca - penicylina; nimesulid, diklofenak
Oprócz leków stosuje się chirurgiczną metodę leczenia blokady, która polega na zainstalowaniu u pacjenta rozrusznika serca (rozrusznika serca). Blokada całkowita prawa, zwłaszcza w połączeniu z blokadą lewą półblokadą (blokada jednej gałęzi lewej nogi) oraz blokada całkowita lewej, opracowana w ostry okres zawał mięśnia sercowego (10 – 14 dni), są wskazaniem do tymczasowej stymulacji serca poprzez wprowadzenie elektrody przez żyłę centralną do prawej komory. Blokada trójfazowa z całkowitym blokiem przedsionkowo-komorowym, rzadkim rytmem skurczów komór i napadami Morgagniego-Edamsa-Stokesa (napadami utraty przytomności) jest wskazaniem do trwałej stymulacji serca (wszczepienie sztucznego rozrusznika serca lub kardiowertera-defibrylatora).
Styl życia z blokiem pakietu
Pacjent z blokadą prawej nogi bez objawów klinicznych i bez chorób serca może prowadzić zdrowy tryb życia, przy zwykłej aktywności fizycznej. Jeśli cierpisz na chorobę podstawową, która spowodowała blokadę dwóch lub trzech pakietów, musisz ograniczyć stres i stres, więcej odpoczywać, dobrze się odżywiać i pozbyć się złych nawyków.
Podczas zakładania rozrusznika pacjent powinien zawsze nosić przy sobie kartę właściciela rozrusznika i unikać bliskiego kontaktu z urządzeniami elektrycznymi i telefonem komórkowym w miejscu wszczepienia. Np. nie opieraj się o telewizor, rozmawiaj przez telefon przyciskając go do ucha po przeciwnej stronie, a suszarkę do włosów lub maszynkę elektryczną umieść nie bliżej niż 10 cm od miejsca implantacji.
Pacjent powinien odwiedzać lekarza raz w roku w celu wykonania badania EKG lub częściej, jeśli zaleci to lekarz prowadzący. W przypadku instalacji rozrusznika pierwsza wizyta u kardiochirurga i arytmologa po wypisaniu ze szpitala odbędzie się po trzech miesiącach, następnie po sześciu miesiącach, a następnie dwa razy w roku.
Komplikacje
Powikłania obejmują napadowy częstoskurcz komorowy, migotanie komór, asystolię (zatrzymanie czynności serca - nagła śmierć sercowa). Powikłaniami choroby podstawowej u pacjenta z blokadą mogą być ostra i przewlekła niewydolność serca, powikłania zakrzepowo-zatorowe (zatorowość płucna, udar).
Zapobieganie rozwojowi powikłań to terminowe badanie, regularne wizyty u lekarza i przestrzeganie wszystkich jego instrukcji, szczególnie u pacjentów z chorobami serca i naczyń.
Prognoza
Podsumowując wszystko, co napisano, możemy powiedzieć, że blok pęczka Hisa nie jest chorobą, ale objawem choroby serca, który jest albo wykrywany w EKG, albo objawia się klinicznie. Aby wiedzieć, jakie konsekwencje może mieć ten lub inny rodzaj blokady, należy wziąć pod uwagę, że rokowanie zależy od choroby, która doprowadziła do rozwoju bloku.
Rokowanie jest korzystne przy bloku prawym jednowiązkowym i braku patologii serca lub płuc. Wraz z rozwojem całkowitej blokady lewej nogi na tle zawału mięśnia sercowego rokowanie jest niekorzystne, ponieważ śmiertelność w ostrym okresie zawału serca sięga 40–50%. Rokowanie w przypadku bloku trójpęczkowego jest również niekorzystne, ponieważ zwiększa się prawdopodobieństwo wystąpienia asystolii.
Lekarz ogólny Sazykina O.Yu.
Z tego artykułu dowiesz się: czym jest – blok pęczka Hisa, jego rodzaje, przyczyny, objawy i charakterystyczne objawy EKG. Metody diagnostyki i leczenia.
- Rodzaje patologii
- Powoduje
- Charakterystyka i objawy każdego rodzaju patologii
- Diagnostyka
- Metody eliminacji
- Prognoza
Blok odgałęzień wiązki (w skrócie BBBB) to problem z przewodzeniem impulsów wzbudzenia wzdłuż specjalnych włókien zwanych odgałęzieniami wiązki.

BNPG charakteryzuje się niepełnym lub całkowitym zablokowaniem w jednej lub jednocześnie w dwóch gałęziach. Ten ostatni jest kompletnym blokiem gałęzi pęczka, pierwszy jest częściowy.
To zaburzenie przewodzenia ma charakter przerywany lub trwały. Pęczek Jego składa się z lewej i prawej gałęzi pęczka. Pierwsza jest podzielona na 2 gałęzie: tylną i przednią. Impulsy przechodzą przez nie do komór, po czym te ostatnie kurczą się. Każde zablokowanie impulsów wzbudzenia prowadzi do rozwoju różnego rodzaju arytmii.
RBBB nie jest odrębną, niezależną chorobą, ale konsekwencją i elektrokardiologicznym objawem podstawowej patologii serca. U pacjentów z wiekiem wzrasta wykrywalność tego zaburzenia.
Według danych EKG BBBB wykrywa się średnio u około 0,6% pacjentów, częściej u mężczyzn. Wśród osób po wieku emerytalnym częstość rozpoznawania patologii wzrasta do 1–2%.
Wpływ na samopoczucie fizyczne, normalne życie u danej osoby zależy od rodzaju i stopnia RBBB, wieku pacjenta, charakterystyki podstawowej choroby serca i prawidłowości terapii. Kiedy blok prawej odnogi pęczka Hisa nie jest dostatecznie kompletny, na ogół nie obserwuje się żadnych objawów. Niecałkowitą blokadę prawej odnogi pęczka Hisa stwierdza się dopiero w badaniu EKG podczas rutynowego badania. A przy całkowitym bloku lewej gałęzi pęczka lub gałęzi z trzema pęczkami, osobie przeszkadza ból w projekcji serca, szybki puls, zawroty głowy i duszność.
Takimi zaburzeniami zajmuje się kardiolog. Jego konsultacja jest konieczna w przypadku wykrycia RBBB.
Rodzaje patologii
| Podział według kategorii | Rodzaje | Opis |
|---|---|---|
| Zgodnie ze strukturą | Pojedyncza belka | Problemy z przewodzeniem wzdłuż jednego włókna, np. blokada gałęzi przedniej lewej odnogi pęczka Hisa lub oddzielnie prawej odnogi pęczka Hisa. |
| Podwójna belka | Wada występuje w jednej gałęzi i nodze lub w obu. | |
| Trójbelkowy | Obie nogi nie funkcjonują prawidłowo. | |
| Jeśli chodzi o stopień zaburzenia przewodności elektrycznej | Pełny | Z blokadą serca 3 łyżki. impulsy w ogóle nie docierają do komór, w wyniku czego skurcz tego ostatniego zmniejsza się do 20–40 uderzeń na minutę. |
| Niekompletny | Problemy z przechodzeniem impulsów tylko przez jedną nogę. Skurcz mięśnia sercowego następuje w całości z powodu nienaruszonej nogi, ale następuje z opóźnieniem. Występuje niepełna blokada prawej gałęzi pęczka Hisa I stopnia. lub w lewo. W przypadku niekompletnego RBBB, 2 łyżki. impulsy częściowo docierają do komór. | |
| Zgodnie z naturą przepływu | Trwałe (nieodwracalne) | Trwałe naruszenia nie ustępują w żadnych okolicznościach. |
| Przerywany | Zmiany przewodzenia mogą się różnić podczas rejestracji EKG lub nie zawsze mogą zostać wykryte. | |
| Zmienny | Naprzemienne blokady różnych nóg lub gałęzi. |

Powoduje
Istnieje wiele przyczyn RBBB.
Zwężenie aorty lub inne wady aorty, a także koarktacja aorty (zwężenie światła aorty lub jej całkowite zamknięcie) są częstą przyczyną rozwoju bloków dwupęczkowych.
Przyczyny RBBB dzieli się na 7 grup.

Charakterystyka i objawy każdego typu RBBB
Nie ma niezależnych objawów specyficznych dla RBBB, ale pewne zmiany są rejestrowane na kardiogramie.
Blok prawej odnogi pęczka Hisa (RBBB)
Przewodzenie przez włókna jest spowolnione, gdy jest niepełne. Blok prawy jednowiązkowy najczęściej nie daje żadnych objawów, jest wykrywany w badaniu EKG podczas badania lekarskiego lub podczas badania w kierunku jakiejś choroby serca. Jeżeli u praktycznie zdrowej osoby stwierdza się niekompletny RBBB, wówczas uważa się to za normę fizjologiczną.
 Do diagnozowania bloku odnogi pęczka Hisa można zastosować elektrokardiografię.
Do diagnozowania bloku odnogi pęczka Hisa można zastosować elektrokardiografię. Przy pełnym RBBB wzdłuż tej nogi nie ma przewodzenia. Skurcz prawej komory i odpowiedniej połowy przegrody międzykomorowej odbywa się wzdłuż włókien lewej komory. Zwiększona częstość akcji serca i ból serca są objawami choroby podstawowej.
(LBBB)
Przy całkowitym bloku lewej odnogi pęczka Hisa, EKG wykazuje typowe zmiany z przesunięciem EOS (elektronicznej osi serca) w lewo. Noga nie działa. Może to być następstwem zawału serca lub masywnych, poważnych zaburzeń w mięśniu lewej komory. Pacjent martwi się bólem serca, kołataniem serca, osłabieniem, zawrotami głowy. Niekompletny blok lewej odnogi pęczka Hisa nie jest tak poważny. Nie ma żadnych objawów lub są one minimalne.
Objawy blokady gałęzi przedniej lewej odnogi pęczka Hisa (ALBBB)
Objawy elektrokardiologiczne: pogłębienie załamka S, powiększenie załamka R, przesunięcie zespołu QRS w górę i w lewo. Często nie występują żadne objawy kliniczne lub są one związane z podstawową chorobą serca.

Blok tylnej gałęzi lewej gałęzi pęczka Hisa (LPBLB)
Podczas pełnego BZVLNPG impulsy nie przechodzą przez włókna tej gałęzi. Kompensacja przewodności odbywa się dzięki gałęzi przedniej. W EKG widoczne są podobne zmiany jak przy LBP, jedynie zespół QRS jest przesunięty w prawo i w dół.

Gdy którakolwiek z gałęzi jest zablokowana, objawy kliniczne są często nieobecne lub minimalne i są spowodowane chorobą serca.
Podwójny pakiet BNPG
Jest to połączenie np. RBBB i jednej z lewych gałęzi. W zależności od tego, która gałąź lub noga jest dotknięta, EKG rejestruje odpowiednie zmiany. Możliwa kardialgia (ból serca), duszność, kołatanie serca.
BNPG z trzema pakietami
W przypadku niekompletności impulsy przechodzą wzdłuż najmniej dotkniętej gałęzi i rozwija się blok przedsionkowo-komorowy I lub II stopnia. Po zakończeniu przewodzenie impulsów elektrycznych zostaje całkowicie zablokowane. Rytm skurczów komór i przedsionków zostaje rozłączony i rozwija się blok AV III stopnia. I migotanie przedsionków.
Z powodu zmniejszenia częstości uderzeń serca do 40 na minutę. i mniej, a także z powodu niewystarczającego uwalniania krwi do aorty, pacjent cierpi na częste zawroty głowy, a nawet omdlenia, zamrożenie i (lub) niewydolność serca. Stan ten jest obarczony nagłą śmiercią spowodowaną zatrzymaniem krążenia.
Diagnostyka
Podobne zaburzenie przewodzenia wykrywa się podczas odszyfrowywania zwykłego elektrokardiogramu. Dalsze postępowanie lekarza uzależnione jest od rodzaju wykrytej blokady. Jeśli młody człowiek Elektrokardiogram zdiagnozował niekompletny RBBB przy braku problemów z sercem, wówczas częściej uważa się to za normę i nie wymaga leczenia.
Hospitalizacja z powodu niepełnego LBBB nie jest konieczna. Badanie można wykonać w warunkach ambulatoryjnych. W przypadku całkowitej blokady lewej odnogi pęczka Hisa konieczne są dalsze badania i konsultacja u kardiologa, ewentualnie reumatologa lub kardiochirurga.
| Pogłębione studia instrumentalne | Definicja |
|---|---|
| Rytmokardiografia | Rejestracja z graficznym wyświetlaniem ponad 200 kolejnych odstępów R-R. Pomaga określić charakter i rodzaj arytmii, przewidzieć przebieg i powikłania choroby wieńcowej, a także przeanalizować skuteczność przepisanych leków antyarytmicznych lub przeciwnadciśnieniowych. |
| Monitorowanie Holtera | Ciągły zapis EKG metodą Holtera przez cały dzień. Pozwala śledzić zmiany zachodzące w sercu podczas odpoczynku, aktywności fizycznej, wybuchów emocjonalnych, a także podczas snu i czuwania. Często badanie to ujawnia arytmie, które nie są rejestrowane w EKG lub echokardiogramie. |
Aby zidentyfikować nieodwracalne zmiany w aparacie zastawkowym i mięśniu sercowym, zaleca się echokardiografię (ECHOCG), rezonans magnetyczny lub pozytonową tomografię emisyjną (MRI lub PET) oraz elektrokardiografię przezprzełykową (TEE).
 Metody diagnozowania bloku odnogi pęczka Hisa
Metody diagnozowania bloku odnogi pęczka Hisa W przypadku trzywiązkowego BBBB pacjent jest pilnie hospitalizowany, a w szpitalu przeprowadzane są zabiegi lecznicze i diagnostyczne.
Leczenie
Nie ma specyficznej terapii tej patologii. W przypadku RBBB, szczególnie niekompletnego prawidłowego i braku reklamacji, obserwacja jest ograniczona. Do normalizacji tętno z blokadą jedno- i dwuwiązkową występującą na tle nadciśnienia tętniczego, choroby wieńcowej, pacjentowi przepisuje się glikozydy nasercowe, azotany, leki przeciwdławicowe i moczopędne, inhibitory PAF, statyny.
W zależności od choroby podstawowej niektórym pacjentom, na przykład cierpiącym na reumatyzm, przepisuje się kurację antybiotykową, glikokortykosteroidami i długotrwałe stosowanie NLPZ.
W przypadku bloku przedsionkowo-komorowego rozważa się kwestię wszczepienia rozrusznika, ponieważ serce nie jest w stanie samodzielnie funkcjonować, tętno jest bardzo rzadkie, co może prowadzić do poważnych konsekwencji, a nawet śmierci.
Prognoza
U pacjentów z częściową blokadą przebieg patologii jest korzystny, zwłaszcza u tych, którzy nie mają objawów lub innych patologii serca. Pacjenci powinni wziąć pod uwagę, że rokowanie zależy od podstawowej patologii serca lub naczyń krwionośnych, a także od tego, jak bardzo dbają o swoje zdrowie. Ścisłe przestrzeganie zaleceń lekarza, ukończenie kursów leczenia i regularne wizyty u kardiologa w celu monitorowania stanu mogą zatrzymać postęp choroby.
Rokowanie jest niekorzystne w przypadku całkowitego bloku lewej półkuli i bloku trójwiązkowego. Pierwszy, w ostrym okresie zawału serca, kończy się śmiercią w 40–50% przypadków, drugi jest niebezpieczny ze względu na rozwój asystolii, migotania komór i nagłą śmierć z powodu zatrzymania krążenia.
okardio.com
Blok lewej odnogi pęczka Hisa – czym jest i jak się objawia?
Z pewnością każdy z nas odczuwał poważny dyskomfort związany z zaburzeniami rytmu serca, które mogą zacząć się rozwijać na różne sposoby. obiektywne powody. Problemy z oddychaniem, nieprzyjemna ciężkość w okolicy serca, choroba fizyczna- objawy te mogą świadczyć o występowaniu arytmii, którą można łatwo wykryć podczas pełnego badania.
A blokadę przedniej gałęzi lewej gałęzi pęczka Hisa, nawiązując do pojęcia „arytmii”, można dziś określić jako jedną z najczęstszych patologii w pracy serca. Ciężkie objawy, różnorodne objawy, które można określić nawet bez badania przez kardiologa. Jednak ich wygląd, nawet w mała ilość, - już poważny powód na wizytę w klinice. Specjalista pomoże Ci uporać się z zaburzeniami pracy serca, ustalić przyczynę patologii serca, a także najlepiej wypracować skuteczna technikaśrodki terapeutyczne, które ustabilizują stan i pozwolą uniknąć prawdopodobne powikłania, a czasem nawet uratować życie pacjenta.
Najczęściej ta patologia serca występuje u męskiej połowy populacji, jednak częstość diagnozowania BPVLPH jest niewielka na ogólnym tle dolegliwości sercowych: tylko 0,7% ich całkowitej liczby. Wiek starszy jest główną kategorią wiekową osób, u których występują objawy tego stanu.
Całkowita blokada lewej gałęzi pęczka Hisa zdarza się stosunkowo rzadko, nie można jej wykluczyć w przypadku uczucia napięcia i ciężkości mięśni w okolicy mięśnia sercowego, uczucia nieregularnego rytmu serca, nierównego postrzegania rzeczywistości, zawroty głowy i możliwa utrata przytomności. Jeśli podamy ogólną definicję tego pojęcia jako blokadę lewej nogi serca i pęczka Hisa, wówczas ten stan patologiczny można sklasyfikować jako wyraźne zmniejszenie funkcji przewodzenia tkanki mięśniowej. Transmitowany impuls kierowany przez lewą część wiązki jest odczuwany słabo lub w ogóle nie diagnozowany.
Ogólne odczucia sugerują obecność pewnych zaburzeń w pracy mięśnia sercowego, jednak nawet niepełną blokadę lewej gałęzi pęczka Hisa należy wykryć za pomocą badania instrumentalnego. Na przykład EKG natychmiast wykryje oznaki danego stanu patologicznego: nieprawidłowości w rytmie serca, stosunkowo niską intensywność pracy mięśnia sercowego.
Należy pamiętać, że stan LBBB nie jest uważany za odrębną i niezależną chorobę; Najczęściej ten nieprawidłowy stan jest konsekwencją lub równoległym objawem istniejącego uszkodzenia układu sercowego. W tym trudnym przypadku jeszcze bardziej konieczna będzie kompetentna pomoc specjalisty w zakresie czynności układu sercowego.
Rodzaje chorób
W zależności od rodzaju uszkodzenia okolicy serca i stopnia wykrycia współistniejących objawów różni się kilka stopni tej patologii:
- dotyczy to tylko jednej części nogi;
- zmiana jest wykrywana całkowicie w lewej części pęczka;
- oraz postać pełna, gdy lekarz stwierdza brak przewodzenia na całej długości strony lewej;
- częściowe, czyli niekompletne. W tym wykonaniu występuje niewielkie opóźnienie w procesie pracy obu komór serca.
Oprócz wymienionych odmian blokada tylnej gałęzi lewej gałęzi pęczka może mieć trzy etapy jej wystąpienia i późniejszej manifestacji. Pierwszy etap charakteryzuje się pewnym opóźnieniem w procesie przewodzenia impulsu, który jest przekazywany przez nogę tułowia do przedsionka. Na drugim etapie rozwoju można już zdiagnozować częściowy brak przewodzonych impulsów w przedsionkach. Te pierwsze dwa etapy należy uznać za blokowanie niepełne. Trzeci etap jest najcięższym objawem blokady lewej odnogi pęczka Hisa: ujawnia się tu całkowity brak przewodnictwa tkankowego, w wyniku czego komora wykazuje niezależne skurcze, niezależnie od przepływu impulsów nerwowych przez lewą stronę.
W rezultacie tętno znacznie spada i może osiągnąć nawet mniej niż 21-45 uderzeń na minutę (mimo że normalna liczba uderzeń serca u zdrowego człowieka wynosi 40-65 uderzeń na minutę).
Manifestacje bloku lewej nogi i objawy
Leczenie tego stanu patologicznego i zagrażającego życiu można zalecić dopiero po przeprowadzeniu niezbędnych działań diagnostycznych. Jednak obecność subiektywnych objawów, które obejmują przede wszystkim uczucie ciężkości w okolicy serca, zauważalne przerwy i zmiany w częstości akcji serca, któremu towarzyszy pogorszenie samopoczucia aż do utraty orientacji, zawroty głowy o różnym stopniu, pozwala na szybką identyfikację początek procesu patologicznego.
Objawy blokady lewej nogi mogą wyglądać następująco:
- wyraźne spowolnienie przewodzenia przekazywanego impulsu przez tkanki lewej strony, podczas gdy komora zaczyna wykazywać skurcze w innym trybie;
- proces wzbudzenia komory po lewej stronie odbywa się podczas przewodzenia impulsu;
- proces wzbudzenia odbywa się w przedniej części tkanek lewej połowy.
Jednak powyższe objawy stanu patologicznego można wykryć jedynie metodami elektrokardiograficznymi: blokada lewej gałęzi pęczka Hisa w EKG może objawiać się zmianą wyraźnego wzorca skurczów serca, znacznym opóźnieniem skurczu komór. Metoda ta pozwala również określić rodzaj patologii, jej etap i cechy manifestacji, co jest ważne przy przepisywaniu leczenia. Zaleca się również wykonanie kardiogramu podczas diagnozowania wszelkiego rodzaju patologii serca, któremu towarzyszy wyraźne zaburzenie rytmu serca i arytmia.
Aby rozpocząć leczenie tej patologii, należy zidentyfikować prawdopodobne przyczyny blokady. Ponieważ LBP nie jest uważany za niezależną chorobę, ale za konsekwencję lub równoległy proces patologiczny, przyczyny, które go spowodowały, mogą leżeć w dysfunkcji serca i pogorszeniu jego ogólnego stanu.
Główne przyczyny patologii
Zablokowanie tkanek jednej z nóg mięśnia sercowego pęczka Hisa, a także jego gałęzi, może wystąpić z kilku niezależnych przyczyn, wśród których należy podkreślić:
- zwężenie;
- niewydolność zastawki trójdzielnej;
- wadliwa struktura przegrody międzyprzedsionkowej;
- serce płucne;
- IHD i jego odmiany;
- objawy zapalenia mięśnia sercowego;
- Zawał mięśnia sercowego i jego konsekwencje.
Blokada prawej i lewej części może objawiać się aktywacją choroby zakrzepowo-zatorowej w tętnicach płucnych, podczas gdy prędkość skurczu komór znacznie różni się od prędkości nadejścia impulsu.
Choroba może również rozwijać się zgodnie z pewnymi czynnikami etiologicznymi, które wyjaśniają naturę tej patologii i determinują tempo jej rozwoju.
Czynniki etiologiczne wpływające na proces aktywacji
Dodatkową przyczyną bloku lewej odnogi pęczka Hisa są także znaczne zmiany w poziomie hormonów wywołane czynnikami zewnętrznymi. Do najczęstszych czynników etiologicznych, które w dużym stopniu mogą mieć wpływ na pojawienie się pierwszych objawów blokady, zalicza się:
- zatrucie organizmu pacjenta dużą ilością pozostałości leków stosowanych w leczeniu współistniejących chorób serca. Należą do nich różne rodzaje leków moczopędnych, objawowych i glikozydów nasercowych;
- nadużywanie złych nawyków, które negatywnie wpływają na cały układ sercowy człowieka. Może to być alkoholizm, zażywanie narkotyków, palenie;
- tyreotoksykoza;
- niewystarczająca ilość niektórych substancji w organizmie. Są to potas i magnez, które odpowiadają za równowagę elektrolitową w organizmie. Ich znacząca ilość, a także niektóre ich niedobory, wpływają na równowagę w funkcjonowaniu układu sercowego.
W wyniku powyższych sytuacji pęczek przednio-górny traci swój rytm pracy, skurcze komór występują niezależnie od odbioru i przewodzenia impulsów przez tkanki nogi.
Metody diagnostyczne
Za najbardziej skuteczne uważa się elektrokardiogram i tomografię emisyjną metody badawcze pozwalają na dokładną diagnozę wstępną i identyfikację głównych przyczyn tej patologii serca. Dzięki temu badanie diagnostyczne możliwe staje się określenie najskuteczniejszej metody efekty terapeutyczne.
Środki terapeutyczne
Leczenie tego schorzenia opiera się na porównaniu wyników kardiogramu i EKG z prawidłowymi wskaźnikami tętna. Ponieważ blok pęczka Hisa nie jest uznawany za niezależną chorobę serca, ten stan zwykle towarzyszy określonej chorobie serca lub kilku chorobom. Dlatego leczenie koniecznie ma na celu przede wszystkim wyeliminowanie pierwotnych przyczyn tego stanu. A metody leczenia pierwotnego uszkodzenia serca zależą zarówno od samej choroby, jak i stopnia jej rozwoju, objawów i ogólnego stanu organizmu pacjenta.
Najbardziej skuteczne obejmują następujące metody skutki:
- jeśli podstawową przyczyną bloku pęczka Hisa jest niewydolność serca, często przepisuje się glikozydy nasercowe o szerokim spektrum działania, a także nitroglicerynę, leki przeciwnadciśnieniowe, które przede wszystkim stabilizują serce i jego rytm;
- leki odpornościowe, mające na celu pobudzenie mechanizmów obronnych organizmu i zwiększenie stopnia jego odporności na wszelkiego rodzaju choroby, w tym choroby serca. Najpopularniejszym obecnie jest lek o szerokim spektrum działania o nazwie „Transfer Factor Cardio”: brak skutków ubocznych, szybki wpływ na mięsień sercowy i stymulacja układu odpornościowego to główne objawy przyjmowania leku;
- Azotany i leki przeciwnadciśnieniowe są również powszechnie przepisywanymi lekami na tę chorobę. Pozwalają ustabilizować stan ogólny i przywrócić prawidłowy rytm serca.
Należy jednak pamiętać, że nie ma uniwersalnej terapii bloków tkanki pęczka Hisa; Za główny nacisk efektu terapeutycznego w tym przypadku należy uznać leczenie choroby podstawowej układu sercowego przy jednoczesnym utrzymaniu stanu pacjenta. Ta patologia ma nieprzyjemną, prawdopodobną konsekwencję, jeśli główne leczenie jest niewystarczające: blokada tego typu można przystąpić do całkowitej blokady serca i jego przedsionków, co wiąże się ze złym rokowaniem dla pacjenta i w tej sytuacji wymaga natychmiastowej specjalnej interwencji lekarskiej.
Jakie są rokowania dla tej patologii układu sercowego?
kardioplanet.ru
Cechy choroby
Gałąź Hisa, a właściwie gałęzie pęczka Hisa, to element układu przewodzącego serca, który odpowiada za przewodzenie impulsów wzbudzenia w komorach. Istnieją trzy nogi serca (pęczek Jego) - lewa, prawa przednia noga i jedna tylna. Ostatnia część Jego wiązki jest grubsza od pozostałych i stanowi kontynuację pnia Jego wiązki, a lewa i prawa noga są jej gałęziami. Pomiędzy gałęziami pęczków wiązek istnieje sieć zespoleń. Cała wiązka Hisa składa się z nietypowych włókien mięśniowych. Zakończenie nóg w obszarze prawej i lewej komory rozpada się na najmniejsze elementy układu przewodzącego – włókna Purkinjego.
Główną funkcją pęczka Hisa jest przekazywanie impulsów z prawego przedsionka do komór serca, które zaczynają się kurczyć w rytmie przedsionków. Z jakiegokolwiek powodu u dzieci i dorosłych może wystąpić częściowe lub całkowite zakłócenie przewodzenia impulsów na poziomie jednej lub dwóch nóg. W kardiologii takie choroby serca nazywane są blokiem odnogi pęczka Hisa (BBB). Patologie często nie objawiają się klinicznie, ale są diagnozowane u 6 osób na 1000 osób. Wraz z wiekiem częstość występowania choroby wzrasta, a po 55. roku życia blokady występują u 20 na 1000 osób, częściej u mężczyzn.
Klasyfikacja choroby ze względu na stopień zakłócenia przewodzenia impulsów wzbudzenia do komór jest następująca:
- Niepełna blokada pęczka Hisa (spowolnienie przekazywania impulsów).
- Całkowita blokada pęczka Hisa (całkowite zaprzestanie przekazywania impulsów).
Ponadto podkreślają następujące typy blokady:
- Pojedynczy pakiet - zakrywa prawą nogę lub stanowi blokadę tylnej lub przedniej gałęzi lewej nogi.
- Podwójnie wiązkowy - dotyczy obu gałęzi lewej nogi lub obejmuje blokadę prawej nogi połączoną z uszkodzeniem jednej gałęzi lewej nogi.
- Trójwiązka - prawa i lewa noga są zablokowane.
W zależności od rodzaju rozwoju BBBB może to być:
- przerywany (pojawia się i znika podczas rejestracji jednego badania EKG);
- stała (zawsze obecna w EKG);
- przemijające (nie rejestrowane na wszystkich zapisach EKG);
- naprzemiennie (może zmieniać lokalizację, czyli pojawiać się w obszarze różnych nóg).
Objawy patologii mogą pojawić się u dzieci od urodzenia, w tym przypadku mogą być wywołane chorobami wrodzonymi:
- wada przegrody międzykomorowej i międzyprzedsionkowej;
- niedorozwój odcinka prawej gałęzi pęczka Hisa;
- zwężenie tętnicy płucnej;
- koarktacja aorty;
- inne wady serca powodujące przeciążenie prawej komory.
W dzieciństwo niepełne blokady pojedynczych tomów można uznać za wariant normy, jeśli nie towarzyszy im organiczne uszkodzenie serca. Tak więc u wielu dzieci wykrywa się niepełną blokadę prawej gałęzi pęczka Hisa w połączeniu z niewielkimi anomaliami serca - dodatkowym cięciwą, wypadaniem zastawki mitralnej itp. Blokada lewej nogi jest częściej wywoływana przez choroby nabyte i często jest również uważana za wariant normy.
Wśród przyczyn sercowych, które mogą powodować RBBB, lekarze wymieniają:
- ostra i przewlekła niewydolność serca;
- zapalenie mięśnia sercowego pochodzenia wirusowego, bakteryjnego;
- reumatyzm serca;
- zapalenie wsierdzia;
- różne kardiomiopatie;
- dystrofia mięśnia sercowego serca;
- kardioskleroza;
- nowotwory serca, przerzutowe zmiany w sercu;
- urazy klatka piersiowa;
- interwencje chirurgiczne na sercu, naczyniach wieńcowych;
- patologie autoimmunologiczne, które wpływają na mięsień sercowy;
- ciężkie nadciśnienie tętnicze lub nadciśnienie długotrwałe;
- zawał mięśnia sercowego.
Istnieją inne przyczyny, które mogą prowadzić do częściowych lub całkowitych blokad gałęzi wiązki, w tym przejściowe:
- choroby przewlekłe Układ oddechowy towarzyszą procesy obturacyjne, np. astma oskrzelowa, rozedma płuc, serce płucne, przewlekłe zapalenie oskrzeli;
- zatorowość płucna;
- postępująca dystrofia mięśniowa;
- hiperkaliemia, a także inne zaburzenia elektrolitowe - zaburzenia równowagi magnezu i sodu;
- przedawkowanie niektórych leków - glikozydów nasercowych, leków moczopędnych, leków przeciwarytmicznych itp.;
- długa historia palenia;
- alkoholizm;
- dysfunkcja autonomicznego układu nerwowego;
- choroby nadnerczy, tarczycy;
- cukrzyca;
- ciężka anemia.
W przypadku braku oczywistych przyczyn po rozpoznaniu można stwierdzić idiopatyczny blok odnogi pęczka Hisa.
Objawy manifestacji
Wiele przypadków klinicznych RBBB występuje bez żadnych objawów. Niekompletne bloki jednozespołowe prawie nigdy nie dają objawów, dlatego wykrywa się je jedynie w badaniu EKG podczas rutynowego badania. Ale przy całkowitej blokadzie prawej nogi objawy są zwykle obserwowane u osoby, nawet przy braku organicznego uszkodzenia serca. Obejmują one:
- różne zmiany podczas słuchania dźwięków serca;
- zawroty głowy;
- stan przedomdleniowy i omdlenia;
- uczucie braku powietrza;
- duszność;
- zmniejszona wydajność;
- słaba tolerancja wysiłku;
- zmęczenie i osłabienie;
- czasami - ból w okolicy serca;
- uczucie przerw w pracy serca.
Poza tym jest to możliwe obraz kliniczny, odpowiadających chorobie podstawowej – zarówno kardiologicznej, jak i obejmującej inne narządy i układy. Najpoważniejsze objawy pojawiają się w ostrych patologiach serca - niewydolności serca, zawale mięśnia sercowego, którym najczęściej towarzyszą różne bloki serca na tle uszkodzenia mięśnia komorowego.
Niebezpieczeństwo i konsekwencje
Rokowanie dla tej choroby jest trudne do przewidzenia, ponieważ w rzeczywistości jest to objaw innych patologii. Jeśli pacjent ma niekompletny blok jednofazowy bez serca lub choroby płuc, rokowania są korzystne. Jeśli chodzi o obecność organicznych zmian w sercu, rokowanie zależy całkowicie od patologii podstawowej. Jeśli chodzi o niebezpieczeństwo BBBB, z reguły nieprzyjemne konsekwencje występują przy całkowitych blokadach. Prowadzą do postępujących zaburzeń hemodynamicznych, które mogą powodować następujące powikłania:
- udar - ostre niedokrwienie części mózgu z powodu ustania w nim krążenia krwi;
- przewlekła niewydolność serca - dysfunkcja serca, prowadząca do nieprawidłowego funkcjonowania całego organizmu;
- pogorszenie podstawowej choroby serca;
- pojawienie się zakrzepicy i choroby zakrzepowo-zatorowej z powodu zagęszczenia krwi.
Zatorowość płucna i udar niedokrwienny mózgu mogą również prowadzić do śmierci. Średnio śmiertelność, gdy blokada rozwija się na tle zawału serca, wynosi 50% w pierwszych dniach patologii. Takim konsekwencjom można zapobiec jedynie poprzez wczesne rozpoczęcie badań i leczenia, przestrzeganie wszystkich zaleceń lekarza oraz pozbycie się lub skorygowanie podstawowych chorób serca i naczyń krwionośnych.
Diagnoza patologii
Nawet terapeuta, słuchając serca, może zauważyć zmianę rytmu, zaburzenie tętna. Powinno to być powodem do przeprowadzenia dalszych, bardziej szczegółowych badań w celu ustalenia przyczyny i rodzaju bloku serca. Główną metodą diagnostyczną jest badanie EKG, na podstawie którego można wyciągnąć wnioski na temat postaci RBBB (poniżej przedstawiono najczęstsze rodzaje blokad):
- Blokada gałęzi przedniej lewego LES. Występuje wysoki załamek R, głęboki załamek S i odchylenie wektora QRS w lewo.
- Blokada gałęzi tylnej lewego LES. Wektor QRS skierowany jest w górę, w prawo i do przodu, występuje wysoki załamek R, głęboki załamek S. Obu typom blokad może towarzyszyć ostra niewydolność serca, zawał mięśnia sercowego, o czym nie należy zapominać przy uzyskiwaniu takich wyników badań .
- Blokada prawego LES. Występuje wysoka, szeroka fala R, poszerzona fala S i zwiększona amplituda. Komorowy zespół QRS przyjmuje postać qRS lub rSR i rozszerza się do 0,12 sekundy. i więcej. Oprócz przyczyn nabytych (zawał mięśnia sercowego przedniego, choroba niedokrwienna serca) ten wariant rozwoju choroby jest charakterystyczny dla wrodzonych wad serca i innych chorób.
- Blokada lewego LES. EOS jest odchylony w lewo lub ustawiony poziomo. Zespół QRS ma kształt poszerzonego załamka R z postrzępionym lub spłaszczonym wierzchołkiem. Szerokość komory Zespół QRS wyższa niż 0,12 sekundy lub równa temu wskaźnikowi. Stan ten jest typowy dla nadciśnienia tętniczego, ostrego zawału mięśnia sercowego (rzadziej), wad aorty serca.
- Podwójny blok pęczka (blokada prawej nogi i lewej gałęzi przedniej). Zespół QRS jest poszerzony o ponad 0,12 sekundy, odcinek T jest ujemny, odcinek RS-T jest przesunięty w dół, a EOS jest odchylony w lewo. Zmiana ta jest najbardziej typowa dla choroby niedokrwiennej serca i innych patologii mięśnia sercowego.
Po wykryciu tych nieprawidłowości w EKG pacjentowi zaleca się wykonanie innych badań, które pomogą uszczegółowić informacje i ustalić prawidłową diagnozę:
- Badania krwi i moczu w celu oceny równowagi elektrolitowej, poziomu hormonów, wskaźników procesów autoimmunologicznych itp.
- Codzienne monitorowanie EKG w celu identyfikacji niestabilnych zaburzeń przewodzenia przedsionkowego, rodzaju arytmii, oceny nasilenia blokad, poszukiwania blokad nocnych lub stresowych.
- USG serca w celu ustalenia sercowych przyczyn bloku serca, zwłaszcza organicznych zmian w sercu.
- EFI w celu wyjaśnienia danych o chorobie, gdy monitorowanie EKG lub Holtera nie pozwala na postawienie jednoznacznej diagnozy.
Możliwości leczenia
W przypadku niekompletnych bloków pojedynczych wiązek z reguły nie jest wymagane żadne leczenie. Jeśli nie ma przyczyn kardiologicznych dla takich zaburzeń, jest mało prawdopodobne, że będą one postępować lub zostaną zaostrzone przez inne patologie. Takie RBBB prawie nigdy nie przekształcają się w całkowite blokady i nie zagrażają życiu. Czasami, szczególnie na tle nadciśnienia, możliwa jest progresja bloku prawej nogi oraz bloku AV drugiego lub trzeciego stopnia. Kiedy rozpoczynają się takie procesy, lekarz zawsze przepisuje profilaktyczną terapię lekową.
To samo należy zrobić w przypadku poważniejszych rodzajów blokad. Zestaw leków jest wybierany spośród leków i przeprowadzany na kursach. Konieczne jest również leczenie choroby podstawowej. Ogólnie rzecz biorąc, leczenie farmakologiczne blokad może obejmować następujące leki:
- Witaminy w zastrzykach - tiamina, ryboflawina, kwas nikotynowy i inne.
- Środki uspokajające - serdecznik, waleriana.
- Przeciwutleniacze - Mexidol, Preductal, Karnityna.
- Leki na nadciśnienie z różnych grup (blokery kanałów wapniowych, inhibitory ACE, beta-blokery itp.) - Betalok, Walsartan, Werapamil, Amlodypina.
- Leki przeciw niedokrwieniu serca, głównie azotany – Nitrogliceryna, Cardiket.
- Leki na wysoki cholesterol - Rosuvastin, Simvastatin.
- Glikozydy nasercowe i leki moczopędne na niewydolność serca - Digoxin, Lasix.
- Środki przeciwpłytkowe przeciw zakrzepicy - Cardiomagnyl, Aspirin-Cardio.
- Leki przeciw przewlekłej niedrożności płuc – Pulmicort, Berodual, Beclazon.
Obecnie opracowano kilka typów interwencje chirurgiczne, które są najczęściej zalecane pacjentom z całkowitą blokadą jednej gałęzi lub z blokadami dwu- lub trzypęczkowymi. Najczęściej stosowaną techniką jest wszczepienie rozrusznika elektrycznego, także tymczasowego (na zawał serca i inne ostre stany). W przypadku niektórych rodzajów zaburzeń przewodzenia pomaga metoda ablacji cewnikiem o częstotliwości radiowej. Niektórzy pacjenci powinni mieć także zainstalowany kardiowerter-defibrylator, np. z blokiem trójwiązkowym połączonym z blokiem całkowitym komorowo-przedsionkowym.
Ogólnie rzecz biorąc, osoba z blokadami bez objawów może prowadzić normalne życie, powinna jednak natychmiast zrezygnować z nadmiernej aktywności fizycznej, więcej odpoczywać i unikać długotrwałego stresu. Posiłki w obowiązkowy powinno być prawidłowe, bez dużej ilości soli i tłuszczów zwierzęcych, cukru. Należy porzucić złe nawyki, zwłaszcza palenie. Po wszczepieniu rozrusznika należy początkowo odwiedzać kardiologa raz na trzy miesiące, a następnie raz na sześć miesięcy i rok. Niektórzy ludzie stosują środki ludowe przeciwko blokowi serca. Po uzgodnieniu z lekarzem dozwolone są następujące recepty z działu medycyny alternatywnej:
- Połącz równe ilości korzenia kozłka, dzikiej róży, korzeni mniszka lekarskiego, korzeni tataraku i zmiel wszystko w młynku do kawy. Weź łyżeczkę resetu, zalej 300 ml wrzącej wody. Pić 100 ml trzy razy dziennie przez 1 miesiąc.
- Połącz farmaceutyczne nalewki alkoholowe z głogu (50 ml), waleriany (30 ml), serdecznika (40 ml), nagietka (20 ml), piwonii (80 ml), mięty (20 ml). Stosować 10 kropli trzy razy dziennie po rozcieńczeniu w wodzie przez okres 1 miesiąca. Przy silnym spadku ciśnienia dawkę zmniejsza się do 5-7 kropli.
Środki zapobiegawcze
Aby zapobiec chorobie, ważne są następujące środki:
- odpoczywaj więcej, wysypiaj się;
- wyeliminować stres i przepracowanie;
- przestrzegać reżimu pracy i odpoczynku;
- jedz tylko zdrową żywność, spożywaj więcej błonnika roślinnego;
- rzucić papierosy i alkohol;
- wszystkie leki zażywaj wyłącznie w zalecanych dawkach i pod nadzorem lekarza;
- wcześnie leczyć wszystkie choroby serca.
atlasven.ru
Blok odgałęzienia wiązki
 Blok odgałęzienia wiązki to zaburzenie czynności serca spowodowane częściowym lub całkowitym brakiem przekazywania impulsów wzdłuż dróg przewodzenia pęczka przedsionkowo-komorowego, powodujące opóźnienie pobudzenia mięśnia sercowego komorowego i towarzyszące zmianom w obrazie elektrokardiograficznym.
Blok odgałęzienia wiązki to zaburzenie czynności serca spowodowane częściowym lub całkowitym brakiem przekazywania impulsów wzdłuż dróg przewodzenia pęczka przedsionkowo-komorowego, powodujące opóźnienie pobudzenia mięśnia sercowego komorowego i towarzyszące zmianom w obrazie elektrokardiograficznym.
W strukturze chorób sercowo-naczyniowych towarzyszących schorzeniom serca, blokady odgałęzień pęczka Hisa stanowią aż do 2,5% przypadków, wśród których duży udział stanowią bloki gałęzi przedniej górnej lewej odnogi pęczka Hisa. Lokalizacja tej gałęzi w rzucie pierścienia zastawki aortalnej przyczynia się do rozwoju blokady z powodu ciągłego narażenia na zwiększone ciśnienie w jamie komorowej, a także patologii zastawki aortalnej.
Na drugim miejscu pod względem występowania znajduje się blokada prawej gałęzi pęczka Hisa, która nie jest związana z żadną inną patologią serca. Blokada tylnej gałęzi lewej gałęzi pęczka Hisa rzadko występuje jako izolowana patologia, ponieważ jest ona zaopatrywana w krew zarówno z tętnicy wieńcowej przedniej, jak i tylnej zstępującej. Niedawne badania naukowe obalają trójwiązkową strukturę szlaków sercowych, chociaż koncepcja ta jest nadal wykorzystywana do celów praktycznych. Zgodnie z tą teorią wszystkie możliwe blokady śródkomorowe są podzielone zgodnie z zasadą lokalizacji:
1. Blokada w rzucie jednej wiązki:
* naruszenie przekazywania impulsów elektrycznych wzdłuż przedniej gałęzi lewej nogi pęczka przedsionkowo-komorowego;
* blokowanie przekazywania impulsów wzdłuż tylnej gałęzi lewej nogi pęczka przedsionkowo-komorowego;
* zaburzenia przewodzenia wzdłuż włókien prawej gałęzi pęczka Hisa.
2. Blokada obu wiązek:
* blokada łączona (gałąź przednia górna lewej nogi i prawa gałąź pęczka Hisa);
* hemiblok (tylna dolna gałąź lewej nogi i prawa gałąź pęczka Hisa).
3. Blokada trzech wiązek.
Przyczyny bloku odnogi pęczka Hisa
Blokada układu przewodzącego pęczka przedsionkowo-komorowego może wystąpić zarówno na tle całkowitego dobrego samopoczucia u osób zdrowych (blokada prawej gałęzi pęczka Hisa), jak i w konsekwencji organicznego uszkodzenia mięśnia sercowego. W niektórych przypadkach blok przedsionkowo-komorowy jest przypadkowym odkryciem podczas rejestracji EKG i staje się powodem celowego badania pacjenta pod kątem obecności patologii serca.
Z reguły zaburzenie przewodzenia impulsu elektrycznego jest spowodowane obecnością zmiany w mięśniu sercowym o nietypowej strukturze (martwica, stwardnienie, wada mięśnia sercowego), dlatego w większości przypadków trwałe całkowite blokady pęczka gałęzie są konsekwencją organicznej patologii mięśnia sercowego.
Wśród kardiologicznych przyczyn bloku odnogi pęczka Hisa czołowe miejsca pod względem częstości występowania zajmują: nadciśnienie tętnicze z tendencją do przełomu, ostra niewydolność wieńcowa oraz przezścienny zawał mięśnia sercowego. przerostowe i rozszerzone formy kardiomiopatii, a także zastosowanie metody operacyjne leczenie chorób serca.
Rzetelnie wykazano związek pomiędzy występowaniem bloków dwupęczkowych a obecnością u pacjenta patologii zastawki aortalnej (wrodzone wady aorty) oraz koarktacją łuku aorty.
Niemałe znaczenie w wystąpieniu blokady ma stan równowaga elektrolitowa w organizmie. Zatem hiperkaliemia i hiperkalcemia z połączonym spadkiem poziomu sodu we krwi mogą wywołać rozwój dowolnej postaci arytmii serca, w tym bloku odnogi pęczka Hisa.
Istnieje odrębny rodzaj blokady nóg pęczka przedsionkowo-komorowego pochodzenia jatrogennego (pojawienie się oznak blokady po zastosowaniu niektórych grup leki– leki antyarytmiczne, moczopędne i glikozydy nasercowe).
Głównym patogenetycznym mechanizmem rozwoju zaburzeń przewodzenia impulsów wzdłuż ścieżek przewodzących gałęzi pęczka Hisa jest występowanie ogniskowych uszkodzeń organicznych w wyniku ucisku z powodu obrzęku, martwicy z późniejszym stwardnieniem, zmian pobudliwości i czasu trwania okresu refrakcji i obniżenie poziomu potencjału na membranie.
Blokadom włókien układu przewodzącego pęczka Hisa nie towarzyszą duże zaburzenia rytmu i nieprzyjemne odczucia u pacjenta, ponieważ nogi pęczka przedsionkowo-komorowego są rozrusznikami czwartego rzędu, to znaczy są w stanie generując nie więcej niż 30 impulsów na minutę, w odróżnieniu od węzła zatokowo-przedsionkowego, generującego do 80 impulsów w ciągu 1 minuty. Kiedy jedna lub druga gałąź pęczka przedsionkowo-komorowego jest zablokowana, impulsy zaczynają być generowane i rozprzestrzeniać się wzdłuż dróg włókien Purkinjego z małą częstotliwością do 20 impulsów na minutę. Okoliczności te nie stanowią zagrożenia dla życia pacjenta, jednakże przedłużający się przebieg choroby wywołuje nieodwracalne zmiany w mózgu, spowodowane upośledzeniem dopływu krwi do struktur mózgowych.
Objawy bloku odnogi pęczka Hisa
W zależności od przebiegu choroby wyróżnia się trzy formy blokad: trwałe, przemijające (blokady z niezmienionym przewodzeniem śródkomorowym naprzemiennie) i naprzemienne (określa się zmiany w EKG w blokadzie jednej lub drugiej nogi).
Ta forma arytmii serca należy do kategorii blokad wewnątrzkomorowych i dlatego nie towarzyszą jej poważne zaburzenia rytmu i częstości akcji serca. Pacjenci cierpiący na blok przedsionkowo-komorowy pęczka Hisa zazwyczaj zgłaszają się z nieswoistymi dolegliwościami, które nie pozwalają na postawienie prawidłowej wstępnej diagnozy podczas wstępnego badania pacjenta: zawroty głowy i krótkotrwałe zaburzenia świadomości, uczucie trudności w oddychaniu, zmniejszona wydajność i zmęczenie .
Jeśli u pacjenta wystąpi blokada lewej odnogi pęczka Hisa, która rozwija się na tle patologii układu sercowo-naczyniowego, pacjenci zgłaszają dolegliwości charakterystyczne dla niektórych postaci nozologicznych (kardiologia lub typowe ataki dławicy piersiowej, objawy niewydolności serca). Podczas uderzenia serca w takiej sytuacji określa się rozszerzenie otępienia serca, a osłuchowymi objawami blokady są rozszczepienie drugiego dźwięku na wierzchołku serca, które zależy od faz oddechowych.
Badania laboratoryjne krwi i moczu nie wykazują żadnych zmian, jedynie badanie stan hormonalny pozwala określić pozasercowy charakter wystąpienia bloku odnogi pęczka Hisa.
Obowiązkowy metoda instrumentalna Badaniem pacjenta z podejrzeniem bloku śródkomorowego jest monitorowanie EKG metodą Holtera. Metoda ta pozwala nie tylko określić zmiany w EKG charakterystyczne dla tej czy innej postaci bloku odnogi pęczka Hisa, ale także zarejestrować objawy kliniczne, które występują u pacjenta w momencie ataku blokady. Warunkiem prawidłowo przeprowadzonego monitorowania metodą Holtera jest stała obserwacja pacjenta z własnymi odczuciami i rejestracja wszelkich zmian i czasu ich wystąpienia. Prowadzenie takiego pamiętnika w niektórych przypadkach pozwala ustalić przyczynę blokady, której wyeliminowanie może zapobiec rozwojowi zaburzeń rytmu serca.
W sytuacji, gdy podczas rejestracji EKG nie można stwierdzić wiarygodnych objawów blokady pęczka przedsionkowo-komorowego, zaleca się pacjentowi wykonanie przezprzełykowego badania elektrofizjologicznego, które pozwala ocenić stan układu przewodzącego serca.
Bloki odnogów pęczka Hisa, mimo braku wyraźnych objawów klinicznych, nie zawsze mają korzystny przebieg i w przypadku istniejącej przewlekłej patologii serca mogą zakończyć się zgonem.
Konsekwencje bloku odnogi pęczka Hisa występują przy całkowitej blokadzie i charakteryzują się rozwojem ataków Morgagni-Adams-Stokes. Aby zapobiec tej groźnej dla życia i zdrowia pacjenta chorobie, zaleca się wszczepienie jej rozrusznika serca.
Blok prawej odnogi pęczka Hisa
W ogólnej strukturze częstości występowania bloku prawej odnogi pęczka Hisa aż 4,5% stanowi m.in. bardzo Pacjenci to starsi mężczyźni cierpiący na chorobę niedokrwienną serca z epizodami ostrej niewydolności wieńcowej.
Wrodzonymi czynnikami etiologicznymi w występowaniu blokady prawej nogi pęczka przedsionkowo-komorowego są anomalie w rozwoju pochewek włókien pęczka Hisa, a także naruszenie prawidłowego położenia naczyń. Nabytymi czynnikami ryzyka są przewlekłe choroby serca, którym towarzyszy organiczna patologia mięśnia sercowego ( zmiana niedokrwienna choroby serca, nadciśnieniowa choroba serca z częstymi przełomami, ostry zawał mięśnia sercowego i kardioskleroza pozawałowa).
Objawy kliniczne blokady prawej nogi pęczka przedsionkowo-komorowego są niespecyficzne i w dużej mierze charakteryzują podstawową patologię serca, która spowodowała rozwój blokady. W badaniu wstępnym pacjenta rozszczepienie drugiego tonu we wszystkich punktach osłuchowych, spowodowane asynchronicznym skurczem komór i niejednoczesnym zamknięciem zastawek aortalnej i płucnej, przemawia za blokadą prawej odnogi pęczka Hisa. Oprócz rozszczepienia drugiego tonu obserwuje się jego nasilenie podczas wdechu, ponieważ w tym okresie następuje fizjologiczne spowolnienie zamykania płatków zastawki płucnej.
Ustalając taktykę leczenia pacjenta z blokiem prawej odnogi pęczka przedsionkowo-komorowego, należy opierać się na obecności lub braku ostrej patologii serca. Zatem w przypadku blokady, która rozwinęła się na tle ostrego zawału mięśnia sercowego, obowiązkowa jest hospitalizacja pacjenta w szpitalu kardiologicznym w trybie nagłym. Jeżeli u całkowicie zdrowego młodego mężczyzny rozwinęła się blokada prawej gałęzi pęczka Hisa, wówczas stan ten nie wymaga leczenia farmakologicznego, ponieważ rzadko powoduje powikłania i ma korzystne rokowanie dla życia pacjenta.
W każdej sytuacji, nawet przy współistniejącej patologii serca, rokowanie na życie pacjenta z blokiem prawej nogi jest korzystniejsze niż w przypadku lewej nogi pęczka przedsionkowo-komorowego, ponieważ blok ten prawie nigdy nie przekształca się w całkowity blok przedsionkowo-komorowy .
Blok lewej odnogi pęczka Hisa
Grupą ryzyka wystąpienia bloku lewej odnogi pęczka Hisa są starsze kobiety w wieku 50-70 lat, które od długiego czasu chorują na nadciśnieniową chorobę serca. W młodym wieku ta forma zaburzenia rytmu praktycznie nie występuje u zdrowych osób.
Obiektywnemu badaniu pacjentów z blokiem lewej odnogi pęczka Hisa w 90% przypadków towarzyszy osłuchiwanie wydłużenia pierwszego tonu w połączeniu z tonem ułamka sekundy, spowodowanego nieskoordynowanym skurczem komór, nierównomiernym zamknięciem zastawek aorty i płuc. , nasilając się podczas wydechu.
Blokada przewodzenia impulsów elektrycznych wzdłuż przedniej gałęzi lewej nogi pęczka przedsionkowo-komorowego występuje i postępuje w chorobach, którym towarzyszy wzrost grubości mięśnia sercowego w rzucie lewej komory (patologia przegrody międzykomorowej, zawał mięśnia sercowego, zapalenie mięśnia sercowego pochodzenia zakaźnego, wrodzone i nabyte wady zastawki aortalnej). W wyniku tej blokady impuls nie jest przekazywany na ścianę boczną, ale rozprzestrzenia się „z dołu do góry”. Zatem tylna ściana lewej komory jest wzbudzana jako pierwsza, a boczne i przednie ściany są wzbudzane z opóźnieniem.
Blokada lewej nogi pęczka przedsionkowo-komorowego jest główną przyczyną wystąpienia całkowitego bloku przedsionkowo-komorowego, częstoskurczu komorowego i migotania komór, które w 70% przypadków kończą się śmiercią, dlatego to zaburzenie rytmu uważa się za niekorzystne dla życia pacjenta.
Niekompletny blok odgałęzienia pęczka Hisa
Aby ocenić mechanizm rozwoju niepełnego bloku odnogi pęczka Hisa, należy wziąć pod uwagę charakterystykę układu przewodzącego serca. Pęczek przedsionkowo-komorowy jest szeroki, dlatego zaburzenia przewodzenia można zaobserwować jedynie w niektórych włóknach należących do prawej lub lewej gałęzi pęczka, a w takiej sytuacji elektrokardiografia ujawnia cechy niepełnego bloku śródkomorowego.
Charakterystyczną różnicą pomiędzy niepełnym blokiem prawej odnogi pęczka Hisa a blokiem całkowitym jest rozszczepienie zespołu QRS w odprowadzeniach V1-2 przy braku wyraźnego rozszerzenia tego zespołu komorowego.
Lewa noga pęczka przedsionkowo-komorowego ma dwie gałęzie, dlatego niepełna blokada tej nogi oznacza naruszenie ruchu impulsu elektrycznego wzdłuż jednej z gałęzi. Aby określić, która gałąź lewej odnogi pęczka Hisa jest zablokowana, należy ocenić obecność odchylenia osi elektrycznej serca w EKG w odprowadzeniu standardowym II (wyraźny lewyogram wskazuje na blokadę gałęzi przedniej, a odchylenie osi elektrycznej w prawo wskazuje na blokadę gałęzi tylnej).
Objawy kliniczne niepełnego bloku odnogi pęczka Hisa są minimalne, a obiektywne badanie pacjenta nie ujawnia zmian osłuchowych.
Kompletny blok odgałęzienia pęczka Hisa
W wyniku całkowitej blokady prawej gałęzi pęczka Hisa zostaje zakłócony prawidłowy przebieg skurczowego pobudzenia mięśnia sercowego. Zatem pobudzenie z przegrody międzykomorowej przekazywane jest tylko do mięśnia sercowego lewej komory, a pobudzenie do prawej komory z opóźnieniem, ponieważ w tym przypadku przekazywanie impulsów odbywa się innymi drogami (włókna Purkinjego).
Takie nieprawidłowe pobudzenie prawej komory znajduje odzwierciedlenie elektrokardiograficzne w postaci rozszerzenia kompleksu komorowego w odprowadzeniach V1-2 przy niezmienionej wielkości załamka S, co odzwierciedla stan pobudzenia lewej komory. Opóźnienie w przekazywaniu impulsu do prawej komory znajduje również odzwierciedlenie podczas rejestracji EKG w postaci ujemnego załamka T w prawych odprowadzeniach przedsercowych.
Głównym kryterium różnicującym całkowitą blokadę prawej odnogi pęczka Hisa jest zwiększenie sumującego komorowego zespołu QRS w odprowadzeniu standardowym II, którego wartość przekracza 0,12 s.
Patogeneza całkowitej blokady lewej odnogi pęczka Hisa jest podobna, tzn. pobudzenie z przegrody międzykomorowej dociera jedynie do prawej komory, skąd impuls elektryczny przekazywany jest siecią włókien Purkinjego do mięśnia sercowego lewej komory serca. serce.
W tej sytuacji wszystkie zmiany elektrokardiograficzne rejestrowane są w lewych odprowadzeniach przedsercowych (poszerzenie sumacyjnego zespołu QRS w drugim odprowadzeniu standardowym, niezgodne obniżenie odcinka ST).
Blok odnogi pęczka Hisa w EKG
Bardzo często diagnostyka EKG staje się jedyną skuteczną metodą badania instrumentalnego, która pozwala już na pierwszej wizycie pacjenta stwierdzić obecność bloku odnogi pęczka Hisa. Istnieją zarówno ogólne oznaki zmian w obrazie EKG, jak i te specyficzne dla każdej formy blokady. Warunkiem koniecznym do rozszyfrowania rejestracji elektrokardiograficznej jest ocena szerokości i kształtu zespołu QRS we wszystkich odprowadzeniach oraz identyfikacja odprowadzeń piersiowych, w których zespół QRS jest rozszczepiony.
Objawy blokady gałęzi górnej lewej nogi pęczka przedsionkowo-komorowego to:
— kryteria odchylenia osi elektrycznej w lewo o co najmniej 45%;
— poszerzenie zespołu QRS o około 0,9–0,11 s;
— obecność specyficznych zespołów komorowych typu qR, rS/r w odprowadzeniach standardowych;
— w odprowadzeniach klatki piersiowej amplituda R maleje, a głębokość S wzrasta.
Blokada tylnej gałęzi dolnej lewej gałęzi pęczka Hisa charakteryzuje się następującymi objawami w EKG zaburzeń przewodzenia impulsów:
- zwiększona amplituda załamka R w odprowadzeniu III w porównaniu do odprowadzenia II, co wskazuje na ostre odchylenie osi elektrycznej serca o ponad 90%;
- niewielkie rozszerzenie zespołu QRS (nie więcej niż 0,11 s);
— szerokość załamka Q w odprowadzeniach III i aVF jest mniejsza niż 0,04 s;
- obecność głębokiej fali S w odprowadzeniach I i aVL z utworzeniem fali rS.
Całkowita blokada lewej odnogi pęczka Hisa charakteryzuje się bardziej znaczącymi zmianami w rejestracji EKG:
- ostre rozszerzenie zespołu QRS powyżej 0,12 s;
- całkowity brak załamków S i Q w odprowadzeniach I, aVL i V6 z jednoczesnym rozszerzeniem załamka R z postrzępionym wierzchołkiem;
— tworzenie kompleksu rS i QS w odprowadzeniach III, aVF i V2;
— określenie skośnego obniżenia załamka T i odcinka ST oraz dominującego załamka R w odprowadzeniach I, aVL i V6 z dysharmonijnym skośnym uniesieniem odcinka ST w odprowadzeniach V1–2.
Jedyną różnicą pomiędzy blokadą niepełną a blokadą całkowitą są łagodne zmiany w odcinku ST i nieznaczne poszerzenie zespołu QRS.
Kryteria diagnostyczne elektrokardiograficzne całkowitego bloku prawej odnogi pęczka Hisa to:
— zespół QRS rozszerzony do 0,12 s;
— rejestracja w odprowadzeniach V1-2, aVF i III zespołu komorowego typu rSR;
- ekspansja załamka S i jego dominacja na szerokości załamka R w odprowadzeniach aVL, I i V6;
Blokady dwupęczkowe mają swoje charakterystyczne zmiany elektrokardiograficzne spowodowane zaburzeniami przewodzenia impulsów wzdłuż każdego z wiązek Hisa.
W przypadku dwuczęściowej blokady przedniej gałęzi lewej nogi i prawej nogi pęczka przedsionkowo-komorowego obserwuje się następujące objawy elektrokardiograficzne:
— ostre odchylenie osi elektrycznej w lewo;
- skośne obniżenie odcinka ST w odprowadzeniach V1-2 z równoczesną negacją załamka T z utworzeniem kompleksu komorowego typu rSR;
— zwiększenie głębokości załamka S w odprowadzeniach II, III i aVF wraz z utworzeniem kompleksu rS.
Lokalizacji blokady w gałęzi tylno-dolnej lewej i prawej nogi towarzyszą również połączone charakterystyczne zmiany w zapisie EKG:
— ostre odchylenie osi elektrycznej w prawo;
- poszerzenie zespołu QRS o więcej niż 0,12 s;
— obniżenie odcinka ST w odprowadzeniach V1-2 z jednoczesnym ujemnym załamkiem T;
— głębokość załamka S jest większa od głębokości załamka R w odprowadzeniach aVL i I.
Rozszyfrowując zapis EKG, należy dokładnie ocenić wykryte zmiany i porównać je z objawami klinicznymi pacjenta, ponieważ w niektórych przypadkach podwójny blok odnogi pęczka Hisa może symulować objawy EKG ostrego przezściennego zawału mięśnia sercowego.
Leczenie bloku odnogi pęczka Hisa
Ze względu na fakt, że w większości przypadków blok odnogi pęczka przedsionkowo-komorowego jest przypadkowym wykryciem podczas elektrokardiografii i nie towarzyszy mu poważne organiczne uszkodzenie mięśnia sercowego, nie ma specyficznego leczenia farmakologicznego ani chirurgicznego tej patologii.
Osobom, u których występują objawy blokady jednej z gałęzi pęczka Hisa, zwłaszcza występujące w postaci okresowej, zaleca się wykonanie proste zasady podczas ataku, pomagając w ten sposób wyeliminować atak częściowego bloku śródkomorowego:
- należy całkowicie wyeliminować aktywność fizyczna podczas ataku i jeśli to możliwe, przyjmij pozycję poziomą na kilka minut;
— zaleca się wykonywanie prostych ćwiczeń oddechowych z naprzemiennymi głębokimi wdechami i wydechami oraz wstrzymywanie oddechu w fazie „wydechu”. To ćwiczenie pozwala już po kilku minutach usunąć oznaki blokady.
Jak środki zapobiegawcze Aby zmniejszyć liczbę napadów blokady, a także zapobiec jej przekształceniu w bardziej zagrażający życiu blok przedsionkowo-komorowy, zaleca się przestrzeganie pewnych zasad dotyczących diety i diety:
- obowiązkowy dzienny sen nocny trwający co najmniej osiem godzin;
- korekta zachowań żywieniowych z wyłączeniem pokarmów zawierających cholesterol i codzienne spożywanie pokarmów zawierających cholesterol wysoka zawartość błonnik;
- coroczna wizyta u kardiologa i poddawanie się kontrolnym badaniom elektrokardiograficznym i USG.
Terapię etiopatogenetyczną stosuje się tylko w przypadku wiarygodnie ustalonej organicznej patologii układu sercowo-naczyniowego, która nie tylko działa jako prowokator blokady przekazywania impulsów wzdłuż wiązek Hisa, ale także znacząco wpływa na rokowanie i wynik choroby.
Patologie, takie jak ostry zespół wieńcowy, przezścienny zawał mięśnia sercowego, zatorowość płucna i przełom nadciśnieniowy z objawy towarzyszące Blok odnogi pęczka Hisa stanowi uzasadnienie hospitalizacji w szpitalu w celu przeprowadzenia diagnostyki jakościowej i ustalenia odpowiedniego schematu leczenia.
W sytuacji, gdy blok odnogi pęczka Hisa występuje na tle wysokiego ciśnienia krwi, zaleca się stosowanie leków hipotensyjnych o skojarzonym działaniu w celu zmniejszenia obciążenia mięśnia sercowego (Captopres w dawce 25 mg jednorazowo, a następnie przejście na dawkę podtrzymującą 12,5 mg codziennie rano).
W celu zapobiegania dalszym organicznym uszkodzeniom mięśnia sercowego, a także w celu poprawy funkcji przewodzenia mięśnia sercowego, u pacjentów z blokadą gałęzi pęczka przedsionkowo-komorowego wskazane jest zastosowanie serii leków poprawiających procesy metaboliczne w mięśniu sercowym (Mildronian w dawce dziennej 0,5 g, Riboxin 200 mg 3 razy dziennie, Trimetazydyna w dawce dziennej 40 g), utrzymujący się co najmniej 1,5 miesiąca.
Przepisanie leczenia farmakologicznego możliwe jest wyłącznie po wykluczeniu wystąpienia bloku odnogi pęczka Hisa podczas przyjmowania leków (tzw. postać dawkowania blokada).
Nie mniej skuteczne w tej sytuacji są tradycyjne leki, które działają kardioprotekcyjnie i uspokajająco (nalewka alkoholowa z owoców głogu i kwiatów konwalii, 10 kropli rano).
Chirurgiczną metodę leczenia bloku odnogi pęczka Hisa stosuje się wyłącznie w przypadku złośliwego, postępującego przebiegu z częstymi napadami Morgani-Adams-Stokesa i ryzykiem całkowitego bloku przedsionkowo-komorowego i polega ona na wszczepieniu rozrusznika serca jako generatora sztucznego rytmu serca.
Blok lewej odnogi pęczka Hisa
Kardiomiopatia
· Bezpośredni lub pośredni uraz serca (na przykład uderzenie samochodem lub nakłucie serca igłą)
Neoplazja (guz)
Podzastawkowe zwężenie aorty
· Kardiomiopatia niedokrwienna(np. stwardnienie tętnic wieńcowych, zawał mięśnia sercowego i przerost mięśnia sercowego, które blokują tętnice wieńcowe)
Charakterystyka EKG
Wydłużenie QRS - psy > 0,08 sek., koty > 0,06 sek
QRS szerokie i dodatnie w odprowadzeniach I, II, III i aVF
PATOFIZJOLOGIA
· Ponieważ lewa gałąź pęczka jest stosunkowo gruba i długa, zmiany spowodowane blokiem są rozległe.
PODATNOŚĆ: Koty i psy
Dane historyczne
· Zwykle wykrywany przypadkowo podczas badania EKG – nie powoduje zaburzeń hemodynamicznych
· Oznakom zwykle towarzyszy podstawowy stan patologiczny
Ogólne dane z badań klinicznych
Nie powoduje objawów klinicznych i zaburzeń hemodynamicznych.
DIAGNOZA RÓŻNICOWA
Powiększona lewa komora
· Ani powiększenie lewej komory w badaniu RTG klatki piersiowej, ani badanie USG serca nie potwierdzają rozpoznania izolowanego bloku lewej odnogi pęczka Hisa.
· Można je również pomylić ze skurczami ektopowymi komór, jednakże odstęp PR jest zwykle stały i blok lewej odnogi pęczka Hisa nie powoduje deficytu tętna.
WYOBRAŻANIE SOBIE
· Echokardiografia może wykryć strukturalną chorobę serca; brak powiększenia lewego serca pozwala na rozpoznanie bloku lewej odnogi pęczka Hisa.
· Prześwietlenie klatki piersiowej i brzucha może ujawnić guzy lub zmiany przerzutowe w płucach; Traumatyczne obrażenia może spowodować zlokalizowane lub uszczelnienia rozproszone lekgih.
TESTY DIAGNOSTYCZNE
· Elektrokardiografia (EKG)
· Długotrwałe monitorowanie ambulatoryjne (Holter) może ujawnić okresowy blok lewej odnogi pęczka Hisa.
ZMIANY PATOLOGICZNE
Możliwe zmiany lub zadrapania na powierzchni wsierdzia nasady pęczka; Zastosowanie roztworu jodu Lugola na powierzchnię wsierdzia w ciągu 2 godzin po śmierci pozwala na wyraźną wizualizację układu przewodzącego.
LECZENIE, ROZWÓJ I PROGNOZY
OPIEKA SZPITALNA: Przeważnie nie jest to konieczne
AKTYWNOŚĆ FIZYCZNA: Bez ograniczeń, z wyjątkiem przypadków, gdy wymagane jest leczenie przyczyn stanu patologicznego.
DIETA: Nie wymaga ograniczeń, z wyjątkiem przypadków, gdy wymagane jest leczenie podstawowych przyczyn stanu patologicznego.
SZKOLENIE (INFORMOWANIE) KLIENTA
· Blokada lewej odnogi pęczka Hisa teoretycznie nie powoduje zaburzeń hemodynamicznych.
· Zmiany powodujące blokadę mogą postępować i prowadzić do poważniejszych zaburzeń rytmu lub całkowitego bloku serca.
LEKI DO WYBORU: nie są potrzebne, z wyjątkiem przypadków, gdy wymagane jest leczenie przyczyn stanu patologicznego.
MONITOROWANIE PACJENTA
Seryjne EKG może wykazać powrót do zdrowia lub progresję do całkowitego bloku serca.
MOŻLIWE KOMPLIKACJE
· Zmiany etiologiczne mogą postępować i prowadzić do poważniejszych zaburzeń rytmu lub całkowitego bloku serca.
· Blok AV pierwszego lub drugiego stopnia może wskazywać na zajęcie prawej gałęzi pęczka Hisa.
OCZEKIWANY ROZWÓJ I PROGNOZA
Bez zaburzeń hemodynamicznych
· Blok przedsionkowo-komorowy, całkowity (trzeciego stopnia)
Blok lewej odnogi pęczka Hisa
Blok lewej odnogi pęczka Hisa(LBBB) to częściowy lub całkowity brak impulsów elektrycznych z przedsionków do komór przez lewą gałąź pęczka Hisa. W wczesne dzieciństwo choroba ta występuje niezwykle rzadko (0,005%), do 40. roku życia również rzadko (0,03-0,13%), a w 90% przypadków blokada lewej odnogi pęczka Hisa występuje po 50. roku życia. LBBB występuje najczęściej u kobiet.
Coraz więcej osób cierpi na problemy z sercem. Nadmierny stres fizyczny i emocjonalny, choroby przewlekłe, złe nawyki - wszystko to nie może nie wpłynąć na funkcjonowanie układu sercowo-naczyniowego. Jedną z niebezpiecznych patologii narządu jest blok serca - choroba, która występuje niezależnie lub na tle innych chorób. Zatem stan, w którym przekazywanie impulsów przez mięsień sercowy zwalnia lub zatrzymuje się, nazywa się blokiem serca. Co to za choroba, jakie są przyczyny jej rozwoju, objawy, oznaki, jak się przed nią chronić?
Powoduje
Patologia może wystąpić samodzielnie lub w wyniku lub powikłaniu innych chorób. W pierwszym przypadku rolę odgrywa dziedziczna predyspozycja. Jeśli dana osoba ma w rodzinie kogoś, kto cierpi na problemy z sercem, istnieje znacznie większe ryzyko, że dotknie ją schorzenie zwane blokiem serca. Nie wszyscy wiedzą, że jest to poważne ryzyko, a w wielu przypadkach pacjenci nawet nie są świadomi możliwych problemów w układzie sercowo-naczyniowym, kontynuując dotychczasowy tryb życia. Wrodzone patologie są kolejnym czynnikiem przyczyniającym się do rozwoju problemów z sercem u danej osoby.
Blok serca może również rozwinąć się na tle chorób takich jak zapalenie mięśnia sercowego, dusznica bolesna, miażdżyca, zawał mięśnia sercowego, pogrubienie mięśnia sercowego itp. Inną przyczyną jest przedawkowanie leków lub niewłaściwe ich stosowanie. Wynika z tego, że zawsze należy stosować się do zaleceń lekarza lub dokładnie ponownie przeczytać instrukcję stosowania.
Rodzaje
Blokada może być zlokalizowana w różnych częściach narządu, co determinuje jej klasyfikację i leczenie.

W przypadku blokad przedsionkowych (sinotrialnych) na poziomie mięśnia przedsionkowego przewodzenie impulsu nerwowego spowalnia. Jeśli przedsionek pozostaje lewy, stan ten nazywany jest również blokiem lewego serca; jeśli jest prawidłowy, to jest prawidłowy. Patologię tę bardzo łatwo pomylić z bradykardią - wolnym tętnem. Czasami u zdrowej osoby może wystąpić tego typu blokada. Ciężkiemu stopniowi towarzyszą drgawki i omdlenia.
Blokady przedsionkowo-komorowe lub przedsionkowo-komorowe powstają w wyniku zaburzeń w przewodzeniu impulsów na drodze z przedsionków do komór. Blok komorowy serca to stan, w którym zakłócone jest przewodzenie w pęczku Hisa. Choroba może być wywołana takimi problemami, jak kardiomiopatia, choroba niedokrwienna serca, infekcyjne zapalenie wsierdzia, zapalenie mięśnia sercowego i zawał mięśnia sercowego. Innym schorzeniem jest blok odnogów serca. Inną popularną nazwą tej choroby jest choroba gałęzi pęczka Hisa. Jeśli wykryta zostanie tylko blokada prawej nogi serca (lub lewej), nie stanowi to zagrożenia dla życia. Znacznie gorzej jest, gdy pacjent ma blokadę obu nóg, wówczas wymagana jest natychmiastowa hospitalizacja i odpowiednie leczenie.

Blok przedsionkowo-komorowy I i II stopnia
Jeśli u pacjenta zdiagnozowano blok przedsionkowo-komorowy (elektrokardiogram wyraźnie pokaże, co to jest), wówczas stan i rokowanie zależą od stopnia, którego są trzy. W pierwszym stopniu obserwuje się powolne przewodzenie impulsów. Przyczynami rozwoju są najczęściej zaburzenia elektrolitowe, ostry zawał mięśnia sercowego, zapalenie mięśnia sercowego, zwiększone napięcie nerwu błędnego i przedawkowanie leków nasercowych. Ignorowanie choroby może prowadzić do zwiększenia stopnia lub progresji blokady.
Drugi stopień charakteryzuje się tym, że nie wszystkie impulsy dostają się do komór. Objawy kliniczne choroby: ból w klatce piersiowej, zawroty głowy, hipoperfuzja, bradykardia, niskie ciśnienie krwi, nieregularny puls. Rozwój choroby może być wywołany przez sport zawodowy, ostre zapalenie mięśnia sercowego, operację zastawki, wady serca i wagotonię.

Blok przedsionkowo-komorowy III stopnia
Blok trzeciego stopnia, czyli blok całkowity, to stan, w którym impuls w ogóle nie jest realizowany. Skurcze komór i przedsionków zachodzą niezależnie od siebie. U pacjenta mogą wystąpić następujące objawy: ból w klatce piersiowej, nudności, wymioty, duszność, osłabienie, zawroty głowy, pocenie się, zaburzenia świadomości i może nastąpić nagła śmierć.
Przyczyną nabytej blokady są zaburzenia metaboliczne, ostre gorączka reumatyczna, zapalenie mięśnia sercowego, zawał mięśnia sercowego, powikłania pooperacyjne, przedawkowanie leków.

Niekompletny blok serca
Choroba ta często występuje u młodych ludzi i jest nawet uważana za normalny wariant. Jedynym niebezpieczeństwem związanym z niepełnym blokiem serca jest to, że może on przekształcić się w blok całkowity. W większości przypadków rozwój choroby jest związany z organicznymi chorobami serca: kardiomiopatią, dysfunkcją zastawki aortalnej, nadciśnieniową chorobą serca i uszkodzeniem tętnic wieńcowych. Diagnozę niepełnej blokady przeprowadza się za pomocą elektrokardiogramu.
Czasami u pacjentów diagnozuje się „niepełną blokadę prawej nogi serca” (wiązka Hisa). Choroba ta może być wrodzona lub nabyta i wiąże się z częściowym zakłóceniem przepływu impulsu elektrycznego wzdłuż prawej nogi Hisa. Przebiega łagodnie, nie wymaga specjalnego leczenia i niezwykle rzadko może przerodzić się w całkowitą blokadę. Niecałkowita blokada komory serca również nie jest niebezpieczna, ale konieczne jest monitorowanie, aby zapobiec postępowi.
Blok serca u dzieci
Kiedy komórki przewodzące drugiego i trzeciego typu, odpowiedzialne za przekazywanie impulsów do kurczliwego mięśnia sercowego przez cały układ przewodzący, nie działają dobrze, u dzieci rozwija się blok serca. Według lokalizacji może to być blok komorowy (blok lewego i prawego serca), blok przedsionkowo-komorowy lub blok zatokowo-przedsionkowy, według stopnia całkowitego - całkowity i niepełny, w stosunku do pęczka Hisa - poprzeczny lub podłużny.
Problemy z sercem u dziecka mogą być wrodzone lub nabyte. W przypadku wykrycia jakiejkolwiek patologii serca u dzieci należy natychmiast skontaktować się z lekarzem (pediatrą, kardiologiem) i rozpocząć leczenie. Wystąpienie bloku serca w dzieciństwie pozbawi dziecko możliwości normalnego życia, będzie stale nawiedzane przez objawy, a oczekiwana długość życia znacznie się skróci. Dlatego ważne jest, aby zapobiegać rozwojowi powikłań chorób serca, monitorować stan zdrowia dziecka i wszelkimi sposobami walczyć o jego życie.

Diagnostyka
Diagnostyka bloku serca wczesna faza może być udanym krokiem na drodze do wyzdrowienia. Dlatego zaleca się szukać pomocy, gdy minimalne objawy są niepokojące, a nie wtedy, gdy na miejscu jest już karetka. Niebezpieczeństwo choroby zależy od konkretnego przypadku. A jeśli z niekompletnym pacjentem może kontynuować normalny tryb życia, wówczas kompletne formularze mogą powodować poważne powikłania, a nawet śmierć.
Patologię można zdiagnozować na podstawie wyników elektrokardiogramu, który w momencie badania pozwala ocenić stan narządu. Warto jednak wziąć pod uwagę fakt, że występowanie blokad może mieć charakter okresowy. Przejściowe blokady bada się za pomocą testu na bieżni, monitorowania Holtera, a w celu potwierdzenia diagnozy można również zalecić badanie echokardiograficzne.

Leczenie
Leczenie blokad dzieli się na kilka ważnych etapów. Po pierwsze, jest to diagnoza na czas, a następnie - ustalenie natury i przyczyny. Następnie większość działań powinna mieć na celu wyeliminowanie przyczyny (jeśli została nabyta). W niektórych przypadkach (niepełna blokada) prowadzona jest jedynie obserwacja. Dopiero wtedy rozpoczyna się bezpośrednie leczenie blokad, które w zależności od nasilenia może mieć charakter leczniczy lub chirurgiczny.
Podczas leczenia lekami najczęściej przepisywane są leki takie jak siarczan orcyprenaliny, chlorowodorek izoprenaryny i atropina. Poważny stan pacjenta i nieskuteczność leków mogą być sygnałem do czasowej lub stałej stymulacji serca. Wszczepienie rozrusznika serca przeprowadza się głównie u pacjentów w wieku 60-70 lat.
fb.ru
Przyczyny bloku serca
Blokady pierwszego stopnia i niepełna blokada Jego, które nie manifestują się klinicznie, mogą być odmianą normy lub występować u sportowców, osób z chorobą wegetatywną dystonia naczyniowa, a także u dzieci, młodzieży i młodych dorosłych z wypadaniem zastawki mitralnej, otwarte owalne okno i inne drobne anomalie w rozwoju serca.
Blokady drugiego i trzeciego stopnia, całkowite bloki śródkomorowe, blok trzech pęczków (zarówno prawej, jak i obu gałęzi lewej nogi Jego) prawie zawsze występują z organicznym uszkodzeniem tkanki serca. Choroby wywołujące procesy zapalne lub bliznowacenie w mięśniu sercowym obejmują:
Objawy bloku serca
Blokady pierwszego stopnia, niepełna jednopękowa blokada nóg, blokada przedsionkowa z reguły nie objawiają się klinicznie i można je wykryć jedynie za pomocą EKG podczas rutynowego badania.
Całkowite blokady objawiają się objawami arytmii i objawami choroby podstawowej. Te objawy kliniczne mogą wystąpić nagle, na tle dobrego zdrowia lub mogą występować przez długi czas, z okresami pogorszenia, do których pacjent się przyzwyczaił i „nauczył się” nie zwracać na nie uwagi. Jeśli jednak zaobserwujesz któryś z tych objawów, powinieneś zgłosić się do lekarza w celu zbadania, gdyż niektóre objawy mogą świadczyć o zbliżającym się niebezpiecznym stanie.
Objawy zaburzenia rytmu:
- osłabienie, zwiększone zmęczenie, zmniejszona zdolność do wykonywania dotychczasowej pracy fizycznej,
- uczucie przerw w pracy serca - uczucie słabnięcia lub zatrzymania akcji serca, dyskomfort w klatce piersiowej,
- zawroty głowy, migotanie plam przed oczami, nagłe ogólne osłabienie z uczuciem zawrotów głowy, szum w uszach,
- ataki Morgagni - Edens - Stokes (ataki MES) - nagła ostra bladość, zimny, lepki pot, nitkowaty rzadki puls, utrata przytomności, możliwe drgawki na skutek niedotlenienia mózgu. Z reguły po kilku sekundach lub dwóch do trzech minutach przywracana jest świadomość, ale jeśli tak się nie stanie, a oddech i bicie serca są nieobecne, oznacza to, że rozwinęła się asystolia serca (zatrzymanie) i śmierć kliniczna,
- całkowita lewa blokada pęczka Hisa, która rozwinęła się nagle po raz pierwszy w życiu, może prowadzić do rozwoju ostrej niewydolności lewej komory z obrzękiem płuc, który charakteryzuje się uduszeniem, kaszlem z piankowatą plwociną, niebieskim przebarwieniem skóry usta, twarz, palce i szok.
Objawy choroby podstawowej – ból w klatce piersiowej podczas wysiłku fizycznego lub w spoczynku przy chorobie niedokrwiennej serca, duszność, zimne dłonie i stopy, sinica (zabarwienie na niebiesko) palców, nosa, uszu lub całej twarzy i kończyn przy wadach serca, bóle głowy w okolicy potylicznej z nudnościami i wymiotami z nadciśnieniem, wysoką gorączką lub długotrwałym wzrostem temperatury nie wyższej niż 37,5°C z infekcjami, uszkodzeniami stawów i skóry przy chorobach ogólnoustrojowych i wielu innych.
Diagnostyka bloku serca
O wstępna diagnoza lekarz może jeszcze więcej pomyśleć, wyjaśniając charakter dolegliwości pacjenta. Do dalszej diagnozy stosuje się następujące metody:
- standardowe EKG - podstawowe metoda informacyjna, potwierdzając obecność blokady. Jednak pojedynczy elektrokardiogram nie zawsze może „wychwycić” oznaki bloku, zwłaszcza w przypadku przejściowych bloków serca.
Objawem bloku zatokowo-przedsionkowego jest okresowa utrata zespołów P-QRS, wynikająca z tego, że nie każdy impuls z węzła zatokowego dociera do przedsionków, a co za tym idzie do komór. Zwiększenie odstępu RR o dwa, a czasem więcej razy.

Oznakami bloku wewnątrzprzedsionkowego są rozszczepienie i poszerzenie załamka P o ponad 0,11 s i związane z tym wydłużenie odstępu PQ. Czasami pojawia się dodatkowa ujemna fala P (z całkowitym rozdzieleniem prawego i lewego przedsionka i ich skurczami w osobnym rytmie).

Objawami bloku przedsionkowo-komorowego pierwszego stopnia są stałe wydłużenie odstępu PQ o więcej niż 0,20 s, drugiego stopnia typu Mobitza 1 – z każdym kolejnym skurczem odstęp PQ wydłuża się coraz bardziej, aż do wypadnięcia jednego sercowego zespołu P-QRS, a następnie całego cykl powtarza się ponownie. Blokada II stopnia typu Mobitza 2 – czas trwania odstępu PQ w każdym skurczu jest jednakowo wydłużony o ponad 0,20 s, a komorowe zespoły QRS wypadają losowo, bez wyraźnej okresowości i mogą ulegać deformacji. Blokada II stopnia typu 3 – nie co drugi lub dwa i więcej zespołów P-QRS z rzędu. Blokada trzeciego stopnia - całkowite oddzielenie rytmu przedsionków i komór - częstotliwość skurczów przedsionków wynosi 70 - 80 na minutę, skurczów komór - 40 - 50 na minutę lub mniej. Przedsionkowe załamki P nie są związane z komorowymi zespołami QRS, mogą się nakładać, występować przed nimi lub po nich.

Objawy bloku śródkomorowego: przy niepełnych blokadach – zespół QRS nie jest poszerzony, nie zdeformowany, w odprowadzeniu lewym lub prawym obserwuje się zmiany w załamku R (poszerzony i postrzępiony) i załamku S, w zależności od rodzaju blokady (prawe lub lewa noga); z blokadami całkowitymi - poszerzone, zdeformowane zespoły QRS szersze niż 0,12 s, szeroki, głęboki załamek S w odpowiednich odprowadzeniach (III, aVF, V 1,2 z blokadą prawą, I, aVL, V 5, 6 z blokadą lewą).

Kompletny blok lewej odnogi pęczka Hisa
— codzienne monitorowanie EKG ma charakter informacyjny w czasie przemijających blokad, gdyż pozwala na analizę rytmu i przewodnictwa serca w ciągu dnia, także w nocy.
— EKG ze stresem służy do określenia tolerancji na aktywność fizyczną, pozwala ustalić klasę czynnościową choroby niedokrwiennej serca i przewlekłej niewydolności serca.
— echokardiografia, RTG klatki piersiowej, MRI serca, koronarografia służą do poszukiwania choroby podstawowej będącej przyczyną zaburzeń przewodzenia.
Leczenie bloku serca
Terapię blokującą rozpoczyna się od leczenia choroby podstawowej. Blokady pierwszego stopnia, które nie objawiają się klinicznie, nie wymagają leczenia.
W przypadku przedawkowania leków spowalniających rytm, leki te są całkowicie wycofywane. W przypadku blokad serca stosuje się beta-blokery (propranolol, bisoprolol, atenolol, anaprilin, tenorowy, obzidan, egilok itp.), glikozydy nasercowe (strofantyna, korglykon, digoksyna), leki przeciwarytmiczne (ajmalina, kordaron, werapamil, diltiazem, chinidyna) są przeciwwskazane.
W przypadku blokad funkcjonalnych związanych z dystonią naczyniową, drobnymi anomaliami serca, sportem, blokadami zatokowo-przedsionkowymi I - II stopnia i blokadami wewnątrzsercowymi przepisywane są leki poprawiające metabolizm w mięśniu sercowym - ATP, ryboksyna, witaminy, przeciwutleniacze (ubichinon, mexidol, actovegin ) .
Całkowity blok przedsionkowo-komorowy leczy się kursem izoprenaliny i orcyprenaliny, po czym zostaje podjęta decyzja o wszczepieniu sztucznego stymulatora.
Nie ma specyficznych leków stosowanych w leczeniu bloku śródkomorowego. W ciężkich przypadkach (całkowita blokada prawa lub lewa na tle ostrego zawału mięśnia sercowego, blokady dwu- i trójfazowe, zwłaszcza w przypadku ataków MES), stosuje się tymczasową lub stałą stymulację.
Pierwsza pomoc w przypadku bloku serca
Jako pierwszą pomoc dla pacjenta z napadami MES wskazane jest podanie 1 - 2 tabletek isadryny pod język (5 - 10 mg), podskórne podanie atropiny, dożylne podanie adrenaliny, noradrenaliny. W przypadku braku oddychania i czynności serca - pośredni masaż serca i sztuczne oddychanie zanim przyjedzie karetka.
Zespół pogotowia ratunkowego w przypadku śmierć kliniczna Kardiowersję (przywrócenie rytmu) wykonuje się za pomocą wyładowania elektrycznego z defibrylatora i nagłej hospitalizacji na oddziale intensywnej terapii w celu dalszego rozwiązania kwestii wszczepienia sztucznego kardiowertera – defibrylatora do serca.
W leczeniu choroby podstawowej niesteroidowe leki przeciwzapalne, glikokortykosteroidy (prednizolon, hydrokortyzon), antybiotyki penicylinowe, leki moczopędne (diuretyki), leki przeciwnadciśnieniowe (enalapryl, peryndopryl), aspiryna w celu zmniejszenia tworzenia się skrzeplin w krwiobiegu i na skórze ściany serca, stosuje się leki normalizujące poziom cholesterolu we krwi (statyny) itp.
Styl życia z blokiem serca
Styl życia sprowadza się do korygowania żywienia poprzez zwiększenie zawartości białek, tłuszczów roślinnych i węglowodanów złożonych w diecie oraz ograniczenie tłuszczów zwierzęcych i węglowodanów prostych, ograniczenie znacznej aktywności fizycznej, właściwą organizację życia codziennego z zapewnieniem wystarczającego odpoczynku.
Dziecko z wrodzonym lub nabytym blokiem serca nie będzie w stanie prowadzić normalnego trybu życia dla dzieci w jego wieku, ponieważ będzie mu zabronione wychowanie fizyczne, uczęszczanie do klubów i sekcji sportowych oraz znaczny stres. Młody mężczyzna z blokadą drugiego stopnia lub wyższą najprawdopodobniej nie będzie zdolny do służby wojskowej. Kwestia ciąży u kobiet jest ustalana ściśle indywidualnie z udziałem kardiologów, kardiochirurgów, położników i ginekologów oraz innych specjalistów.
W przypadku nasilania się nieprzyjemnych objawów i znacznego pogorszenia stanu zdrowia należy obowiązkowo zgłosić się do lekarza w odpowiednim czasie. Pacjent z blokadą musi przyjąć odpowiedzialną postawę wobec swojej choroby i zrozumieć, że blokada wysokiego stopnia może w każdej chwili zakończyć się śmiercią. Aby temu zapobiec, należy zwracać uwagę na swoje zdrowie, słuchać rad lekarzy i ściśle przestrzegać ich zaleceń diagnostycznych i leczniczych.
Powikłania bloku serca
Powikłania obejmują:
— progresja blokady, np. blok AV I stopnia często przechodzi w blokadę typu 1 II stopnia, rzadko aż do całkowitej blokady AV. W tym kontekście jest to istotne obserwacja dynamiczna z EKG – monitorowanie pacjenta. Początkowo istniejący blok AV drugiego stopnia, typu II, często przechodzi w blok całkowity.
- powikłania blokad całkowitych - ostra niewydolność lewej komory z obrzękiem płuc, asystolią komorową i nagłą śmiercią.
- postęp przewlekłej niewydolności serca.
- zatorowość płucna, zawał mięśnia sercowego, udar niedokrwienny mózgu.
Zapobieganie to właściwe leczenie farmakologiczne choroby podstawowej, terminowe określenie wskazań do wszczepienia rozrusznika serca.
Prognoza
Rokowanie w przypadku blokady pierwszego stopnia przy braku organicznego uszkodzenia serca jest korzystne.
W przypadku całkowitych blokad rokowanie zależy od charakteru choroby podstawowej, stopnia dysfunkcji serca i stadium przewlekłej niewydolności serca. Częstotliwość i liczba napadów MES nie są czynnikami predykcyjnymi śmiertelności, czyli nie wpływają na rokowanie – u niektórych chorych napady mogą występować często, u innych zaś pojedynczy atak w ciągu życia może zakończyć się śmiercią.
Rokowanie dla pacjentów w ostrym okresie zawału mięśnia sercowego, powikłanego rozwojem całkowitego lewego lub prawego bloku Hisa, jest wyjątkowo niekorzystne.
Lekarz ogólny Sazykina O.Yu.
www.medicalj.ru
Czym oni są?
Różnica w bloku serca na podtypy charakteryzuje się lokalizacją, w której występują. Istnieć:
- Blokady zatokowo-przedsionkowe. Które przechodzą przez tkankę mięśniową przedsionków;
- Przedsionkowo-komorowy. Jakie są umieszczone na poziomie połączenia;
- Dokomorowe.
Są one również klasyfikowane według ciężkości i siły wyglądu:
- 1 stopień. Występuje, gdy następuje spowolnienie (przedłużenie) sygnału wchodzącego do dolnych odcinków układu przewodzącego pompy naturalnej. Jego wystąpienie można potwierdzić jedynie za pomocą EKG, ponieważ ścieżka impulsu jest zakłócona, co wskazuje na dysfunkcję układu.
- 1 stopień. Blok II stopnia charakteryzuje się późniejszym wzrostem przewodnictwa wzdłuż węzła przedsionkowo-komorowego. Ma trzy typy w zależności od naruszenia progresji (Mobitz).
- Mobitz II zauważa całkowitą utratę zespołów komorowych, ale odstępy impulsów sercowych pozostają niezmienione.
- Blok przedsionkowo-komorowy Mobitz III to niedrożność impulsu elektrycznego i dalsza patologia jego wystąpienia z późniejszą utratą odruchu wzbudzenia. W takim przypadku elektrokardiogram wykaże zauważalny wzrost skurczu komór
Mobitz I to pierwszy typ, który wykazuje wzrost odstępów wraz z obecnością okresów Wenckebacha, co reprezentuje okresowy zanik transakcji komorowych.
- 3 stopień. W przypadku stopnia 3 wyraźnie widoczne jest całkowite ustanie transmisji sygnału w węźle przedsionkowo-komorowym. Tracą synchronizację ze sobą i rozpoczynają się przypadkowe skurcze.
Rodzaje chorób
W koncepcji holistycznej określa się główne rodzaje bloków serca, które zależą od ich poziomu. Atrakcja:
- zatokowo-przedsionkowy;
- międzyprzedsionkowy;
- przedsionkowo-komorowy;
- blokada w nogach pęczka;
- dokomorowy;
- zespół wczesnego pobudzenia komorowego.
Blok zatokowo-przedsionkowy to bezpośrednie zakłócenie przekazywania impulsów w przedziale węzła zatokowo-przedsionkowego, co prowadzi do zaburzenia przewodzenia do przedsionka z węzła zatokowo-przedsionkowego. Po tym zjawisku następuje całkowita utrata skurczów w układzie przewodzącym serca. Fakt ten można zaobserwować podczas osłuchiwania czynności serca. Występuje nieregularność strat.
Blok międzyprzedsionkowy objawia się naruszeniem przejścia sygnałów przez system transakcyjny przedsionka. Następuje zaburzenie rytmu skurczów, a następnie wydłużenie załamka P przed zespołem QRS i jego późniejsze poszerzenie.
Blok przedsionkowo-komorowy umiejscowiony jest na poziomie węzła AV lub pnia pęczka Hisa. Zjawisko to powoduje arytmię i pojawienie się trzeciego stopnia, deformację, a następnie rozszerzenie zespołu QRS.
Pod blokadą Jego wiązek można rozpoznać dysharmonię w prowadzeniu transakcji lub całkowite zaprzestanie jej rozszerzania się na lewą, prawą nogę w Jego wiązce lub przez gałęzie lewej nogi. W zależności od napromieniowania tej manifestacji, zróżnicowanie jest dwustronne, stałe lub zmienne, pełne i niepełne. Jego wystąpienie można określić na podstawie badania fizykalnego, ale diagnozę zwykle przeprowadza się na podstawie EKG.
W ramach blokad wiązek Jego rozgałęzia się na takie podtypy jak: blokada lewej, inaczej – prawej nogi w wiązce Jego, blokady trójpęczkowe i dwuwiązkowe.
W przeciwieństwie do lewej, prawa noga w Jego pakiecie nie ma gałęzi, może być kompletna lub niekompletna, w związku z czym impuls zwolni lub będzie nieobecny. Zatem defekt prawej gałęzi układu pęczka Hisa skutkuje zaburzeniem i patologią w późniejszej pracy skoordynowanej przy przewodzeniu impulsu wychodzącego z węzła przedsionkowo-komorowego bezpośrednio do prawej komory.
Blokada śródkomorowa zlokalizowana jest poniżej węzła przedsionkowo-komorowego: w pęczku Hisa, w lewej i prawej nodze. W przypadku tej blokady serca wzbudzony impuls docierający do komór dociera z opóźnieniem lub w ogóle nie dociera.
Zjawisko wczesnego wzbudzenia komór występuje w obecności dodatkowych włókna nerwowe, podczas którego uzupełniany jest sam impuls z przedsionka do komór. Przebieg tego zespołu może być nieistotny dla danej osoby. W EKG widoczna jest dodatkowa fala przed zespołem QRS.
Przyczyny przyczyniające się do bloku serca
Jedną z podstaw pojawienia się choroby może być pewna liczba chorób, na przykład:

Kolejnymi przyczynami istotnymi w pojawieniu się blokady może być zatrucie lekami lub przedawkowanie leków takich jak werapamil, naparstnica, naparstnica, difenhydramina lub inne, mające na celu leczenie arytmii.
Z powodu nadmiernego pobudzenia nerwu błędnego, niepełna blokada może wystąpić również u osób zdrowych. Źródłem mogą być nadmierne obciążenia lub przepracowanie, zbyt intensywny trening.
 Bloki serca pojawiają się również w macicy z powodu wrodzona patologia wraz z chorobami serca i innymi chorobami wrodzonymi.
Bloki serca pojawiają się również w macicy z powodu wrodzona patologia wraz z chorobami serca i innymi chorobami wrodzonymi.
Blokada występuje również po operacjach, leczeniu wad serca i innych problemach.
Infekcje przebyte w dzieciństwie mogą również poprzedzać pojawienie się zmian w układzie sercowym, w szczególności całkowitego bloku serca lub wady prawej gałęzi pęczka Hisa. Niezbyt często przedawkowanie leków antyarytmicznych, B-blokerów i glikozydów nasercowych może łatwo doprowadzić do niedrożności prawej gałęzi pęczka Hisa. W szczególności to wada prawej gałęzi pęczka Hisa prowadzi do blokady prawej komory serca.
Rozpoznanie choroby
Przy różnych rodzajach utraty transakcji obszarowych podczas skurczu komór następuje ich spadek.
 Aby zdiagnozować etiologię różnych bloków serca, stosuje się próbę z atropiną, a następnie jej wprowadzenie do organizmu człowieka. W przypadku niepełnego bloku serca, nieuzasadnionego żadnymi przyczynami patologicznymi, ustępuje on w ciągu pół godziny.
Aby zdiagnozować etiologię różnych bloków serca, stosuje się próbę z atropiną, a następnie jej wprowadzenie do organizmu człowieka. W przypadku niepełnego bloku serca, nieuzasadnionego żadnymi przyczynami patologicznymi, ustępuje on w ciągu pół godziny.
W EKG widoczne są zmienne fale, które symbolizują bardzo wolno przemieszczający się impuls z przedsionka w kierunku komory. W przypadku niepełnej blokady prawej gałęzi pęczka Hisa w EKG widoczne będą zmiany w postaci postrzępionych załamków S w odprowadzeniach piersiowych.
Objawy choroby
Na pierwszym etapie wystąpienia bloku serca nie ma żadnych wyraźnych objawów. Możliwość zidentyfikowania tego etapu jest możliwa tylko poprzez EKG.
W drugim etapie lub w różnych lokalizacjach choroby pojawiają się zawroty głowy, ciemnienie oczu przy nagłym ruchu itp. Podczas wysiłku fizycznego pojawia się duszność i mrowienie w skroniach.
Jeśli blok serca jest wyraźnie wyraźny i ustępuje w drugim lub trzecim etapie, pojawia się ból w okolicy klatki piersiowej, czasami omdlenia, objawy silnego zmęczenia lub niewydolności serca. Coraz częściej zauważalne są skurcze, najlepiej po lewej stronie ciała. Dzieje się tak z powodu braku tlenu w mózgu.
W przypadku całkowitego bloku serca impuls kurczący komory może w ogóle nie dotrzeć. W takim przypadku śmierć jest możliwa. W przypadku pojawienia się poniższych objawów zdecydowanie zalecamy konsultację z lekarzem, który zleci wykonanie EKG i wykrycie blokady na wczesnym etapie, co znacznie ułatwi leczenie.
 Ogólnie objawy są następujące:
Ogólnie objawy są następujące:
- zawroty głowy;
- duszność;
- ból w klatce piersiowej;
- półomdlały;
- nagłe drgawki spowodowane brakiem tlenu w mózgu.
Leczenie patologii
Przede wszystkim przebieg leczenia zależy bezpośrednio od ciężkości przebiegu i stopnia bloku serca. Jeśli choroba ta wynika z jakichkolwiek objawów, w zasadzie nie ma potrzeby specjalnego leczenia.
Zainstalowanie rozrusznika serca jest konieczne w przypadkach, gdy blok serca jest poważny lub zostaje rozpoznany w trzecim etapie i nie jest spowodowany interwencją lekową ani chorobą.
W przypadku wystąpienia blokady na skutek stosowania leków terapeutycznych konieczna jest ich wymiana lub całkowite zaprzestanie stosowania. W takiej sytuacji nie można obejść się bez porady lekarskiej.
 Głównym rozwiązaniem całkowitego bloku serca jest wprowadzenie rozrusznika serca. Jest to niewielkie urządzenie, nie większe od pudełka zapałek, które wszczepia się w okolicy obojczyka, z przodu, po lewej stronie.
Głównym rozwiązaniem całkowitego bloku serca jest wprowadzenie rozrusznika serca. Jest to niewielkie urządzenie, nie większe od pudełka zapałek, które wszczepia się w okolicy obojczyka, z przodu, po lewej stronie.
Wpływa na bicie serca, generując transakcje elektryczne, które prowadzą do skurczu serca. Rozrusznik wysyła sygnały bez przerwy lub tylko wtedy, gdy jego rytm zwalnia. Instaluje się go najlepiej w znieczuleniu miejscowym. Rana goi się po operacji w ciągu około sześciu tygodni.
Rokowanie i powikłania
W przypadku niepełnych blokad korzystne rokowanie jest konsekwencją skutecznego leczenia i braku ciężkości choroby. Całkowita blokada trzeciego stopnia często prowadzi do niepełnosprawności.
Dzięki zastosowaniu rozruszników serca szanse na pozytywne rokowanie wzrastają.
Istnieje również możliwość niepełnej rehabilitacji zdolności do pracy.
 Ponadto dla osób, które nie cierpią na brak potencjału funkcjonalnego układu sercowo-naczyniowego i oddechowego, rokowanie jest bardzo korzystne.
Ponadto dla osób, które nie cierpią na brak potencjału funkcjonalnego układu sercowo-naczyniowego i oddechowego, rokowanie jest bardzo korzystne.
Powikłaniem jest fakt, że wzrasta ryzyko zawału mięśnia sercowego. Znacząco wzrasta również prawdopodobieństwo choroby wieńcowej, obecności stałej arytmii serca, niedokrwistości itp. Należy pamiętać, że głównym i być może najniebezpieczniejszym skutkiem całkowitego bloku serca może być śmierć.
Podsumowując, należy stwierdzić, że blokada serca jest bardzo wszechstronna, a jej konsekwencje mogą mieć różne znaczenie w zależności od stopnia. W przypadku drobnej choroby, czyli pierwszego stopnia, blokadę można zdiagnozować jedynie za pomocą EKG. Ale im wcześniej zostanie zidentyfikowana ta patologia, tym bardziej zmniejsza się możliwość zwiększenia stopnia.
Całkowity blok serca może spowodować śmierć. Jeśli więc doświadczysz objawów podobnych do wymienionych powyżej, zdecydowanie zalecamy konsultację z kardiologiem.
Ważny! W żadnym wypadku nie należy dopuszczać do nieautoryzowanej interwencji, czyli samoleczenia.
Przy zdrowym rozsądku niemal każdą chorobę można wyleczyć. Na tej liście znajduje się blok serca. Dziękuję za przeczytanie. Bądź bezpieczny. Wszystkiego najlepszego!
dlyaserdca.ru
Co to jest blok serca?
Zacznijmy od tego, że normalne funkcjonowanie serca ułatwiają impulsy elektryczne generowane w węźle zatokowo-przedsionkowym. Z niego są rozprowadzane po przedsionkach, których skurcze przyczyniają się do dalszego przekazywania impulsu, przez węzeł przedsionkowo-komorowy do pęczka przedsionkowo-komorowego Jego. Stamtąd jest rozprowadzany na obszary za pośrednictwem mniejszych gałęzi. Wraz ze spadkiem automatyzmu węzła zatokowego przepływ impulsu spowalnia, odstęp wydłuża się (wydłuża) pomiędzy skurczami przedsionkowo-komorowymi.
Czasami impuls w ogóle nie przechodzi przez układ przewodzący. W tym przypadku nie ma skurczu przedsionków ani komór. Następuje długa przerwa (asystolia przedsionkowa), która nazywa się okresem Wenckebacha. Kiedy to nastąpi, przewodność zostaje ponownie przywrócona dzięki rytm ektopowy, co nazywano „oszczędzaniem”. I następny odstęp przedsionkowo-komorowy już nastąpił normalna długość. Objawy z niepełnym (częściowym) blokiem serca są prawie całkowicie nieobecne, ponieważ nie zakłócają dopływu krwi do mózgu. Częściej częściowemu blokowi serca towarzyszą lekkie zawroty głowy i lekkie złe samopoczucie.
Całkowity blok serca charakteryzuje się występowaniem bradysystolii - gwałtownego spadku liczby skurczów komór (do 30-40), gdy liczba skurczów przedsionków pozostaje prawidłowa. Prawie zawsze powoduje to poważne problemy z krążeniem. Pacjenci skarżą się na duszność, zawroty głowy, a ich wzrok nagle staje się ciemny.
Czasami spadek czynności serca (gwałtowny spadek skurczów komór do 15 na minutę) powoduje niedokrwienie mózgu. W tym przypadku następuje atak Morgagni-Adams-Stokes (MAS): rozwijają się drgawki padaczkowe, a osoba traci przytomność na kilka minut. Zanim to nastąpi, zaczyna czuć się słabo, w głowie pojawia się uczucie intensywnego gorąca, po czym nagle blednie i traci przytomność. Stan ten nazywany jest natychmiastową blokadą. Rozwija się, gdy naruszenie rytmu zatokowego zamienia się w automatyzm komorowy. Powtarzające się ataki MAS często powodują śmierć.
Wideo: blok serca w EKG
Film przedstawia przerywaną (naprzemienną) blokadę prawej lub lewej odnogi pęczka Hisa
Blokady serca – krótko o rodzajach
W zależności od tego, gdzie zlokalizowane są powstające przeszkody powodujące zakłócenie drożności impulsu, wyróżnia się następujące rodzaje blokad.
Blokada zatokowo-przedsionkowa
Blok zatokowo-przedsionkowy (SA) jest zwykle powodowany przez nadmierna stymulacja nerwu błędnego lub uszkodzenie organiczne węzeł zatokowy. Charakteryzuje się zaburzeniami przewodzenia w obszarze pomiędzy przedsionkami a węzłem zatokowo-przedsionkowym, którym towarzyszy utrata całkowitej czynności skurczowej serca, którą można wykryć za pomocą osłuchiwania. Charakter straty jest nieregularny.

Blokady zatokowo-przedsionkowe rozwijają się również pod wpływem glikozydów przepisywanych w leczeniu chorób serca, suplementów potasu i chinidyny. Występuje także u osób cieszących się doskonałym zdrowiem, uprawiających różne sporty, gdy zwiększa się ich aktywność fizyczna.
Częściowa (niepełna) blokada, związana ze zmniejszeniem aktywności węzła zatokowo-przedsionkowego, przebiega bezobjawowo. W przypadku tego typu blokady nie jest wymagane żadne leczenie. Jeśli nastąpi znaczne zmniejszenie aktywności węzła zatokowego spowodowane zwiększoną pobudliwością nerwu błędnego, przeprowadza się terapię atropiną podawaną podskórnie i można zastosować sympatykomimetyki.
Blok wewnątrzprzedsionkowy
Kiedy to nastąpi drożność wzbudzenia jest zakłócona w przedsionkach.
Blok przedsionkowo-komorowy
Przyczyną blokady przedsionkowo-komorowej (AV) jest patologia przejścia impulsu, który pobudza komory jednocześnie przez wszystkie trzy gałęzie pęczka Hisa. Są one podzielone według stopni, które określają ciężkość choroby.

1 stopień
Blok serca pierwszego stopnia występuje, gdy następuje opóźnienie w przejściu impulsu elektrycznego przez obszar przedsionkowo-komorowy. Wykrywa się go wyłącznie poprzez badanie EKG. Jeśli czynność serca jest prawidłowa, czas trwania impulsu z przedsionków do komór (P - Q) wynosi 0,18 s. W przypadku powstania blokady I stopnia odstęp przewodzenia impulsów (P – Q) wzrasta do 0,3 s i więcej.
2 stopień
Blok II stopnia charakteryzuje się dalszym nasileniem zaburzeń przewodzenia w węźle przedsionkowo-komorowym. Zaburzenie to ma trzy typy (Mobitz).

3 stopień
Przy trzecim stopniu blokady przekazywanie impulsów w węźle przedsionkowo-komorowym zatrzymuje się całkowicie. I zaczynają się kurczyć spontanicznie, niezależnie od siebie. Patologie mięśnia sercowego, zatrucie lekami i inne czynniki prowadzą do rozwoju całkowitej blokady.
Blok wewnątrzkomorowy
Blokady śródkomorowe (komorowe) są związane z powstawaniem patologii ścieżek znajdujących się poniżej węzła przedsionkowo-komorowego: w pęczku Hisa lub jednej lub kilku jego odnóżach. Przy tego rodzaju blokadzie ekscytujący impuls skierowany do komór jest opóźniony lub w ogóle nie jest przekazywany.
Wideo: Lekcja na temat blokad serca
Etiologia
- Zasadniczo przyczyny bloku serca leżą w postępie chorób, takich jak:
- zapalenie mięśnia sercowego typu tyreotoksycznego, błoniczego lub autoimmunologicznego;
- rozsiane choroby tkanki łącznej;
- wady i nowotwory serca;
- sarkodia i amyloidoza;
- obrzęk śluzowy;
- kiła atakująca serce i wady mięśnia sercowego spowodowane reumatyzmem;
- zawał mięśnia sercowego lub miażdżyca.
- Nie mniej powszechnymi powodami są zatrucie narkotykami, spowodowane przekroczeniem dawek niektórych leków: chinidyny (przeciw arytmii), Corinfaru, werapamilu, naparstnicy i szeregu innych. Preparaty naparstnicy są szczególnie niebezpieczne w przypadku wszelkiego rodzaju blokad serca.
- Niepełna blokada często występuje u całkowicie zdrowych osób. Najczęściej jest to spowodowane nadmiernym pobudzeniem nerwu błędnego, które jest spowodowane zwiększonym stresem podczas treningu lub pracy fizycznej.
- Zdarzały się przypadki wrodzonej blokady, która występuje w wyniku patologii rozwoju wewnątrzmacicznego. W takim przypadku u noworodków diagnozuje się wady serca itp.
- Blokada może być również spowodowana niektórymi rodzajami interwencji chirurgicznych stosowanych w celu wyeliminowania różnych wad serca i innych anomalii.
Blokady lokalizacji wewnątrzkomorowej
Najczęstszym jest blok śródkomorowy serca. Ma kilka odmian, które są klasyfikowane na podstawie gałęzi pęczka Hisa, w której pojawiła się patologia. Mechanizm przekazywania impulsu pobudzającego do komór z przedsionków składa się z trzech rozgałęzionych segmentów. Nazywa się je nogami Jego. Najpierw jest odgałęzienie do RV (prawa komora). Nazywa się to gałęzią pęczka (po prawej). Następnie następuje lewy segment (noga), który jest skierowany w dół. Będąc kontynuacją pnia głównego, jest grubszy od pozostałych. Tuż poniżej odcinka rozgałęziającego się do trzustki lewy segment dzieli się na gałęzie tylną i przednią. Wzdłuż gałęzi tylnej wzbudzenie przekazywane jest do przegrody, a wzdłuż gałęzi przedniej - bezpośrednio do komory, znajdującej się po lewej stronie.
Uszkodzenie którejkolwiek gałęzi wiązki Hisa przyczynia się do powstania bloku z pojedynczą wiązką. Jeśli przewodnictwo jest zaburzone w dwóch gałęziach, mówimy o blokadzie dwóch wiązek. Jeżeli patologia rozwija się we wszystkich trzech nogach (całkowite uszkodzenie pęczka), oznacza to wystąpienie pełnego bloku poprzecznego z trzema pęczkami typu przedsionkowo-komorowego (dystalnego).

Ze względu na lokalizację patologii przewodzenia rozróżnia się blokady prawej i lewej komory. Jeśli patologia przewodzenia wystąpi wzdłuż przedniej lub tylnej części lewego odcinka pęczka Hisa, powstaje blokada lewej komory serca.
- Patologia przewodnictwa przednio-górnego lewej nogi postępuje głównie wraz z rozwojem chorób prowadzących do pogrubienia ściany lewej komory (jej przerostu). Może to być zapalenie mięśnia sercowego, anomalie przegrody międzykomorowej, choroba aorty, zawał serca itp. Następuje naruszenie drożności wzbudzenia wzdłuż przedniej części jego bocznej ściany. Jest rozmieszczony nieprawidłowo, zaczynając od dolnych obszarów i stopniowo wznosząc się w górę. Oznacza to, że najpierw wzbudzana jest przegroda między komorami, a następnie impuls przekazywany jest do dolnej części tylnej ściany. Pod koniec tego okresu, wzdłuż zespoleń, wzbudzenie dociera do przedniej części ściany bocznej. Z kardiogramu wynika, że odstęp QRS jest szerszy niż podczas normalnego przejścia impulsu o 0,02 s. Fala R ma większą wysokość, a fala S ma większą głębokość. Jednocześnie powstają nieprawidłowe załamki Q.
- Kiedy pobudzenie całkowicie przestaje być przekazywane przez wiązkę Hisa (wzdłuż lewej nogi), następuje całkowity blok lewej komory. Ale wzdłuż odcinka po prawej stronie impuls przechodzi w normalnym rytmie. I dopiero po wzbudzeniu w prawej części przegrody i RV impuls jest wysyłany do lewej komory. Powoduje tego typu zaburzenia przewodzenia poważna choroba serca, powodując powikłania w postaci różnych wad mięśnia sercowego i układu przewodzącego impulsy.
- Kiedy blok lewej komory jest niekompletny, przepływ impulsu elektrycznego do rozgałęzienia ulega spowolnieniu. Doprowadzany jest do LV transseptalnie, w kierunku wstecznym (od lewej do prawej) wzdłuż prawej gałęzi pęczka Hisa, zaczynając od RV.

Rozwój blokady prawej komory w większości przypadków jest spowodowany chorobami prowadzącymi do jej przeciążenia i powstania zgrubień ścian. Anomalie tego typu są często spowodowane zatruciem organizmu lekami przepisanymi w celu wyeliminowania zaburzeń w funkcjonowaniu serca (beta-blokery, chinidyna itp.). Blok RV bardzo często rozwija się u osób, których serce jest całkowicie zdrowe. Anomalia w drożności impulsu w tym przypadku polega na tym, że najpierw wzbudzana jest przegroda i LV, a dopiero potem impuls jest przekazywany do RV.
Z powyższego wynika następujący wniosek: Patologią przejścia impulsu wzbudzenia na którejkolwiek z gałęzi pęczka Hisa jest częściowa blokada jednej z komór, po której stronie nastąpiło patologiczne przerwanie gałęzi. Pobudzenie do zablokowanej komory przekazywane jest w nieprawidłowy sposób „bypass”: przez przegrodę i komorę odpowiadającą normalnie funkcjonującej gałęzi.
Blokady śródkomorowe można rozpoznać głównie na podstawie badania elektrokardiograficznego. Kardiogram wykazuje odchylenie osi elektrycznej w lewo o kąt do 90° z wartością ujemną w przypadku bloku lewej komory spowodowanego zaburzeniami przewodzenia w odcinku przednim. Odchylenie osi elektrycznej w prawo o kąt do 90° o wartości dodatniej wskazuje na blokadę lewego odcinka tylnego. Zespół QRS pozostaje niezmieniony. Aby wyjaśnić diagnozę, przeprowadza się monitorowanie Holtera (pobieranie odczytów przez 24 godziny lub dłużej).
Wideo: lekcja na temat bloków gałęzi wiązki
Dlaczego blok serca jest niebezpieczny?
Za najbardziej niebezpieczny uważa się całkowity blok przedsionkowo-komorowy., ponieważ ma to poważne konsekwencje, objawiające się następującymi:
- Wystąpienie przewlekłej niewydolności serca, której towarzyszą omdlenia i zapaść. Z biegiem czasu będzie postępować, powodując zaostrzenie chorób układu krążenia (w szczególności choroby wieńcowej), przewlekłych chorób nerek itp.
- Na tle powolnego rytmu rozwijają się ektopowe zaburzenia rytmu, w tym częstoskurcz komorowy.
- Częstym powikłaniem jest bradykardia, prowadząca do niedotlenienia (głodowania tlenu) mózgu i ataków MAS, którego częste występowanie u osób starszych jest przyczyną demencji.
- Czasami atak MAS powoduje migotanie komór, co prowadzi do nagła śmierć. Dlatego ważne jest, aby w odpowiednim czasie udzielić pomocy doraźnej: w razie potrzeby wykonać masaż serca (pośredni) lub przeprowadzić wymuszoną wentylację.
- Podczas zawałów serca lub stanów pozawałowych całkowity blok serca może spowodować wstrząs kardiogenny.
Diagnoza
Kiedy część skurczów komór zostanie utracona, ich liczba maleje. Dzieje się tak zarówno przy blokadzie całkowitej, jak i częściowej, w tym także funkcjonalnej. Aby określić charakter jego wystąpienia, stosuje się tzw. Test atropinowy. Pacjentowi podaje się atropinę. Niepełna blokada, której wystąpienie nie jest związane ze zmianami patologicznymi, znika dosłownie po pół godzinie.

Na elektrokardiogramie modyfikowane są jedynie fale, co pokazuje, że impuls wzbudzający skurcz przechodzi z przedsionka do komory bardzo powoli. W przypadku częściowego bloku serca drugiego stopnia kardiogram pokazuje, że impuls przechodzi ze spowolnieniem. Rejestrowana jest fala skurczu przedsionków, ale nie ma fali wskazującej na skurcz komór. Częściową blokadę prawej nogi rejestruje się na kardiogramie poprzez niewielkie zmiany w odprowadzeniach rejony klatki piersiowej po prawej stronie i pojawienie się małych nacięć na fali S.
Metoda leczenia patologii
Leczenie bloku serca (przedsionkowo-komorowego) jest przepisywane w zależności od rodzaju i przyczyny jego wystąpienia. W przypadku bloku przedsionkowo-komorowego I stopnia wystarczające jest stałe monitorowanie kliniczne pacjenta. Terapię lekową przeprowadza się, jeśli jego stan się pogorszy. Jeśli blokada rozwinie się na tle choroby serca (zapalenie mięśnia sercowego lub ostry zawał mięśnia sercowego), wówczas najpierw eliminuje się chorobę podstawową. Sposób leczenia blokady II i III stopnia dobiera się biorąc pod uwagę lokalizację zaburzeń przewodzenia.
- Jeśli blokada jest typu napadowego, leczenie przeprowadza się za pomocą środków sympatykomimetycznych (isadryna) lub podskórnego podawania atropiny.
- Do blokady dystalnej terapia lekowa nie daje pożądanego efektu. Jedyną metodą leczenia jest elektryczna stymulacja serca. Jeśli blokada ma charakter ostry i powstaje w wyniku zawału mięśnia sercowego, wykonuje się tymczasową stymulację elektryczną. W przypadku utrzymującej się blokady należy prowadzić stymulację elektryczną w sposób ciągły.
- W przypadku nagłej całkowitej blokady, gdy nie jest możliwe wykonanie stymulacji elektrycznej, pod język pacjenta umieszcza się tabletkę Isuprel Lub Euspirana(lub pół tabletki). Do podawania dożylnego leki te rozcieńcza się roztworem glukozy (5%).
- Całkowity blok serca, który rozwija się na tle zatrucia naparstnicą, jest eliminowany poprzez wycofanie glikozydów. Jeżeli blokada, której rytm nie przekracza 40 uderzeń na minutę, utrzymuje się nawet po odstawieniu glikozydów, należy podać dożylnie . Ponadto podaje się zastrzyki domięśniowe Unitola(do czterech razy dziennie). Jeżeli jest to konieczne (ze względów medycznych), przeprowadza się czasową stymulację elektryczną.
Pod wpływem narkotyków nerw błędny Często zdarza się, że całkowity blok serca zamienia się w częściowy.
Pomóż sobie
W przypadku niepełnej blokady nie jest wymagane specyficzne leczenie farmakologiczne. Ale należy zachować ostrożność, aby zmniejszyć prawdopodobieństwo przejścia do cięższych postaci. Nie można również zignorować pojawiających się objawów, takich jak zawroty głowy i uczucie ciężkości w klatce piersiowej. Dlatego warto ponownie przemyśleć swój styl życia i dietę oraz porzucić złe nawyki. Jeśli odczuwasz dyskomfort spowodowany blokadą, wykonaj następujące czynności:

Kompletne bloki serca
Przyjrzyjmy się, jak w EKG wygląda całkowity blok śródkomorowy spowodowany zmianami patologicznymi. Wielkość uszkodzeń każdej gałęzi lewej nogi Hisa jest wskazywana przez odchylenie izolinii w kierunku wartości ujemnych lub dodatnich. Znajduje się neutralnie (pozycja zerowa), gdy wzbudzenie przekazywane jest do komór w normalnym rytmie. Kiedy przepływ impulsu zostaje zakłócony, rejestrowane jest poszerzenie QRS złożony, który w niektórych przypadkach osiąga więcej niż 0,18 s.
Wraz ze znacznym wzrostem depolaryzacji spowodowanym zaburzeniami przewodzenia w wiązce Hisa następuje wczesna repolaryzacja. Na elektrokardiogramie proces ten jest rejestrowany w następujący sposób:
- Człon ST w lewej części klatki piersiowej jest przesunięty poniżej izolinii; ząb T przyjmuje postać ujemnego trójkąta równobocznego.
- Człon ST w prawej części klatki piersiowej - nad izolacją, ząb T z wartością dodatnią.
Kiedy wystąpi blok prawej komory, następuje:
- Tworzy się niski ząb S większa szerokość;
- Ząb R, wręcz przeciwnie, wąski, ale wysoki;
- QRS kompleks ma kształt litery M.
- Wtórna repolaryzacja (wczesna) jest widoczna w odprowadzeniach klatki piersiowej po prawej stronie z wypukłym segmentem skierowanym w górę ST, co oznacza lekkie przesunięcie w dół. W tym przypadku ząb T- z inwersją (do góry nogami).

Całkowity blok przedsionkowo-komorowy wynikający z zmiany patologiczne mięśnia sercowego lub na tle przedawkowania niektórych rodzajów leków, może rozwinąć się w postaci dystalnej lub proksymalnej.
- Blok proksymalny występuje, gdy rozrusznik komorowy znajduje się w węźle przedsionkowo-komorowym. W EKG ten typ blokady jest oznaczony prawidłowym (nie poszerzonym) kompleksem QRS, częstotliwość skurczów komór jest dość wysoka (do 50 na minutę).
- W przypadku typu dystalnego stymulator komorowy ma niższą lokalizację idiokomorową. Jest to Jego wiązka ze wszystkimi jej gałęziami. Nazywa się to automatycznym centrum trzeciego rzędu. Elektrokardiogram pokazuje, że liczba skurczów komór jest zmniejszona, nie przekracza 30 na minutę. Wskazuje na to poszerzenie kompleksu QRS ponad 0,12 s i pokrywają się z komorą QRS kompleks zębów R. Może mieć zmieniony kształt (jeżeli automatyczny impuls wystąpi poniżej punktu, w którym wiązka Hisa zaczyna się rozgałęziać). Zespół komorowy zachowuje niezmieniony kształt, jeśli początkowy punkt lokalizacji impulsu automatycznego znajduje się w samym pęczku.
W przypadku bloku przedsionkowo-komorowego dochodzi do jednoczesnego skurczu komór i przedsionków. Daje to zwiększone brzmienie pierwszego tonu, które nazywa się „armatą”. Podczas odsłuchu jest to wyraźnie słyszalne. Objawy tego typu blokady zależą od stopnia zaburzenia krążenia i przyczyn, które je powodują. Jeśli częstotliwość skurczów komór jest wystarczająco wysoka (co najmniej 36 na minutę) i nie ma chorób współistniejących, wówczas pacjenci nie odczuwają dyskomfortu ani nieprzyjemnych wrażeń. W niektórych przypadkach, gdy zmniejsza się mózgowy przepływ krwi, pojawiają się zawroty głowy, a świadomość zaczyna okresowo być zdezorientowana.
Wraz ze wzrostem czasu trwania przerwy między skurczami komór może dojść do całkowitego bloku AV, powodując ostre zaburzenia krążenia w mózgu. Często towarzyszy temu lekkie zaćmienie świadomości i ból serca. W cięższych przypadkach dochodzi do ataków MAS, którym towarzyszą drgawki i osoba na krótki czas traci przytomność. Długotrwałe zatrzymanie akcji serca może spowodować natychmiastową śmierć z powodu migotania komór.
Terapia lekowa w celu całkowitej blokady
Terapię całkowitej blokady dowolnego typu przeprowadza się w oparciu o etiologię i patogenezę.

Radykalne metody obejmują wszczepienie rozrusznika serca. Wskazaniami do jego stosowania są:
- niska częstość komór;
- wydłużony okres asystolii (ponad 3 s);
- występowanie ataków MAS;
- całkowita blokada, powikłana uporczywą niewydolnością serca, dusznicą bolesną i innymi chorobami układu sercowo-naczyniowego.
Prognoza
Korzystne rokowanie jest podawane tylko w przypadku częściowych blokad. Rozwój całkowitego bloku trzeciego stopnia prowadzi do całkowitej niepełnosprawności, szczególnie jeśli jest powikłany niewydolnością serca lub występuje na tle zawału mięśnia sercowego. Wszczepienie rozrusznika serca umożliwi postawienie korzystniejszych rokowań. Podczas stosowania u niektórych pacjentów może nastąpić częściowe przywrócenie zdolności do pracy.
Cechy lokalizacji bloków serca
Jego pakunek i jego blokada
Jego blok pęczków ma charakterystyczne cechy. Może mieć charakter stały lub pojawiać się okresowo. Czasami jego wystąpienie wiąże się z określonym tętnem. Ale najważniejsze jest to, że tego typu blok serca nie pogłębia się w wyniku ciężkiej choroby. I chociaż ta blokada sama w sobie nie stanowi zagrożenia dla zdrowia człowieka, może być zwiastunem poważniejszych chorób serca (w szczególności zawału mięśnia sercowego). Dlatego konieczne jest okresowe poddawanie się badaniu serca za pomocą EKG.
Patologiczne zaburzenie przewodzenia, którego lokalizacja staje się gałęzią pęczka Hisa, może stanowić zagrożenie dla życia. Wyjaśnia to fakt, że jest rozrusznikiem czwartego rzędu. Regeneruje impulsy o niskiej częstotliwości (nie więcej niż 30 na minutę). Należy zauważyć, że impuls o najwyższej częstotliwości (do 80 na minutę) powstaje w węźle zatokowo-przedsionkowym. Następujący po nim węzeł przedsionkowo-komorowy drugiego rzędu wytwarza impulsy o częstotliwości zmniejszającej się do 50 na minutę. Pęczek Hisa (rozrusznik trzeciego rzędu) generuje impulsy z częstotliwością 40 na minutę. Dlatego w przypadku zablokowania impulsu pobudzającego wzdłuż rozruszników wszystkich poziomów, powstają one automatycznie we włóknach Purkiniego. Ale ich częstotliwość spada do 20 na minutę. A to prowadzi do znacznego zmniejszenia dopływu krwi do mózgu, powoduje jego niedotlenienie i prowadzi do patologicznych, nieodwracalnych zaburzeń w jego pracy.
Blok zatokowo-przedsionkowy
Charakterystyczną cechą bloku zatokowo-przedsionkowego (SB) jest to, że może on występować jednocześnie z innymi rodzajami zaburzeń rytmu serca i patologiami przewodzenia. Blok zatokowo-przedsionkowy jest czasami spowodowany słabym węzłem zatokowym. Może mieć charakter trwały, przejściowy lub mieć postać utajoną.
W tym przypadku wyróżnia się trzy etapy jego manifestacji.
- W pierwszym etapie przejście impulsu przez obszar zatokowo-przedsionkowy jest opóźnione. Można go wykryć jedynie za pomocą badań elektrofizjologicznych.
- Na drugim etapie należy rozważyć dwa typy SB. Wraz z rozwojem pierwszego typu następuje okresowe blokowanie jednego impulsu na wyjściu z przedsionków. Czasami kilka impulsów z rzędu jest blokowanych jednocześnie, z okresowością Weckenbacha. Odstęp R-R odpowiadający pauzie zostaje wydłużony. Ale jego wartość jest mniejsza niż dwukrotność odstępu R-R poprzedzającego pauzę. Stopniowo przerwy następujące po długiej przerwie stają się krótsze. Jest wykrywany podczas standardowego EKG, na którym wyświetlana jest częstotliwość tętna bez zmian.
- Drugi typ charakteryzuje się nagłym zakłóceniem przewodzenia impulsów, w którym nie występują okresy Weckenbacha. Na kardiogramie przerwa jest rejestrowana jako podwojenie, potrojenie itp. pauzuje R-R.
- Trzeci etap to całkowite zakłócenie przewodzenia impulsów w przedsionkach.
Blok międzyprzedsionkowy
Jednym z małych, rzadkich zaburzeń rytmu serca jest blok międzyprzedsionkowy. Podobnie jak wszystkie inne typy, ma trzy etapy.
- Impuls wzbudzenia jest opóźniony.
- Okresowe blokowanie impulsu pobudzającego wchodzącego do lewego przedsionka.
- Dysocjacja czynności przedsionków lub całkowite zaburzenie przewodzenia.
Trzeci etap charakteryzuje się automatyzmem powstawania impulsów z dwóch źródeł jednocześnie: węzła zatokowo-przedsionkowego i żołądkowo-przedsionkowego. Wynika to z faktu, że z powodu pojawiającej się patologii węzła zatokowego liczba powstałych w nim impulsów gwałtownie maleje. Jednocześnie następuje przyspieszone tworzenie liczby impulsów w węźle AV. Prowadzi to do jednoczesnego skurczu komór i przedsionków, niezależnie od siebie. Ten rodzaj blokady ma inną nazwę - „dysocjacja przedkomorowa” lub dysocjacja z zakłóceniami. Na elektrokardiogramie jest to rejestrowane razem z normalnymi skurczami. Podczas słuchania od czasu do czasu słychać bardziej dźwięczny dźwięk „pistoletu”.
Blok serca w dzieciństwie
W dzieciństwie i okresie dojrzewania powstają te same rodzaje blokad, co u dorosłych, różniące się jedynie przyczyną wystąpienia: etiologią nabytą (z powodu choroby) lub wrodzoną. Nabyte formy u dzieci i młodzieży są wtórne i rozwijają się jako powikłanie po operacji w celu wyeliminowania różnych patologii serca lub na tle chorób o etiologii zapalnej lub zakaźnej.
Wrodzona blokada może być spowodowana następującymi przyczynami:
- Rozlane uszkodzenie tkanki łącznej matki.
- Obecność cukrzycy typu II (insulinozależnej) u matki. Zespół ten nazywany jest chorobą Legerne’a.
- Nie w pełni uformowana prawa noga pęczka Hisa.
- Anomalia w rozwoju przegrody międzyprzedsionkowej i międzykomorowej.
- Choroba M.Leva
Najbardziej niebezpieczny jest blok przedsionkowo-komorowy trzeciego stopnia lub całkowity blok poprzeczny, spowodowany uszkodzeniem wszystkich trzech odnóg pęczka Hisa. Kiedy one występują, przewodzenie impulsów do komór z przedsionków jest całkowicie nieobecne. Nie zawsze ma wyraźne objawy. Jedynym jej objawem jest bradykardia.
Ale w miarę postępu następuje stopniowe rozciąganie komór serca, zaburzenia hemodynamiczne ze spowolnieniem ogólnego przepływu krwi. Prowadzi to do pogorszenia dopływu tlenu do mózgu i mięśnia sercowego. W wyniku niedotlenienia u dzieci występują zaburzenia neuropsychiczne. Słabo pamiętają i przyswajają materiały edukacyjne, pozostają w tyle za rówieśnikami pod względem rozwoju fizycznego. Dziecko często doświadcza zawrotów głowy, osłabienia i lekkiego omdlenia. Każda stresująca sytuacja i wzmożona aktywność fizyczna mogą prowadzić do omdlenia.

W leczeniu całkowitej blokady u dzieci stosuje się leki przeciwzapalne i hormonalne, przeciwutleniacze, leki nootropowe i kompleksy witaminowe. Ciężkie formy, w którym farmakoterapia jest nieskuteczna, zaleca się jej eliminację za pomocą elektrycznej stymulacji serca. Rozruszniki serca stosuje się także w leczeniu wrodzonych postaci bloku serca z towarzyszącą bradykardią. Pomoc doraźna w przypadku utraty przytomności (atak MAS) polega na zamkniętym (pośrednim) masażu serca, podaniu atropiny lub adrenaliny. Zaleca się ciągłe monitorowanie przewodności za pomocą EKG.
Wrodzone blokady serca często powodują śmierć dziecka w pierwszym roku życia. U noworodka objawiają się następującymi objawami:
 Co to jest wypadanie zastawki mitralnej
Co to jest wypadanie zastawki mitralnej
– zaburzenie przewodzenia wewnątrzsercowego, charakteryzujące się spowolnieniem lub całkowitym zaprzestaniem przewodzenia impulsów wzbudzenia wzdłuż jednej lub kilku gałęzi pęczka Hisa. Blok odnogi pęczka Hisa można wykryć jedynie podczas badania instrumentalnego lub objawiający się objawowo zaburzeniami rytmu, zawrotami głowy i napadami utraty przytomności. Blok odnogi pęczka Hisa diagnozuje się za pomocą elektrokardiografii. Leczenie bloku odnogi pęczka Hisa sprowadza się do wyeliminowania przyczyn zaburzeń przewodzenia; W niektórych przypadkach może być konieczne zainstalowanie sztucznego rozrusznika serca.
Klasyfikacja bloków odgałęzień pęczka Hisa
Biorąc pod uwagę budowę anatomiczną pęczka Hisa, blokady mogą być jednopęczkowe, dwupęczkowe lub trójpęczkowe. Do blokad jednopęczkowych zalicza się przypadki uszkodzenia tylko jednej nogi (gałęzi) pęczka Hisa: blok prawej nogi, blok lewej gałęzi przedniej lub lewej gałęzi tylnej. Bloki podwójnego pęczka reprezentują jednoczesne uszkodzenie 2 gałęzi pęczka Hisa: gałęzi przednich i tylnych lewej nogi, prawej nogi i przedniej lewej gałęzi, prawej nogi i tylnej lewej gałęzi. Bloki z trzema wiązkami wpływają na wszystkie trzy gałęzie wiązki His.
W zależności od stopnia zaburzenia przewodzenia impulsów bloki odnogów pęczka Hisa mogą być niekompletne lub całkowite. Przy niepełnej blokadzie przewodzenie impulsów wzdłuż jednej z gałęzi Jego wiązki zostaje zakłócone, a funkcjonowanie drugiej gałęzi lub jednej z jej gałęzi nie jest zakłócone. W tym przypadku pobudzenie mięśnia sercowego komorowego zapewniają nienaruszone gałęzie, ale następuje z opóźnieniem.
Tak więc, gdy proces propagacji impulsów wzdłuż gałęzi pęczka His zwalnia, następuje niepełny blok serca pierwszego stopnia. Jeśli nie wszystkie impulsy docierają do komór, mówi się o niepełnym bloku serca drugiego stopnia. Blokada całkowita (lub blokada trzeciego stopnia) charakteryzuje się całkowitą niemożnością przewodzenia impulsów z przedsionków do komór, w związku z czym te ostatnie zaczynają same się kurczyć, z prędkością 20-40 uderzeń. na minutę
Blokady odgałęzień pakietu mogą być przejściowe (przerywane) lub trwałe (nieodwracalne). W niektórych przypadkach blok odnogi pęczka Hisa rozwija się dopiero przy zmianie częstości akcji serca (bradykardia, tachykardia).
Charakterystyka różnych opcji bloku odgałęzienia pęczka Hisa
Bloki odnogów pęczka Hisa nie mają niezależnych objawów klinicznych; w większości przypadków objawiają się objawami choroby podstawowej i specyficznymi zmianami w EKG. W niektórych przypadkach, wraz ze zmniejszeniem rzutu serca, blokowi odnogi pęczka Hisa mogą towarzyszyć częste zawroty głowy, ciężka bradykardia, a czasem ataki utraty przytomności.
Rozważmy główne opcje kliniczne bloku odnogi pęczka Hisa.
Blok prawej odnogi pęczka Hisa
W przypadku całkowitej blokady prawej odnogi pęczka Hisa, przewodzenie impulsów i pobudzenie mięśnia sercowego prawej komory i prawej połowy IVS następuje wzdłuż kurczliwych włókien mięśniowych lewej komory i lewej połowy IVS. W przypadku niepełnej blokady następuje spowolnienie przewodzenia impulsu elektrycznego wzdłuż prawej gałęzi pęczka. Czasami u praktycznie zdrowych młodych ludzi stwierdza się niepełną blokadę prawej gałęzi pęczka Hisa; w tym przypadku jest uważany za wariant normy fizjologicznej.
Oznakami EKG całkowitej blokady prawej gałęzi pęczka Hisa są poszerzenie załamka S, wzrost amplitudy i poszerzenie załamka R, zespół QRS ma postać qRS z wydłużeniem do 0,12 sekundy. i więcej.
Blok lewej odnogi pęczka Hisa
Przy całkowitym bloku lewej odnogi pęczka fali wzbudzenia nie jest prowadzona wzdłuż tułowia nogi do czasu rozgałęzienia lub nie rozprzestrzenia się jednocześnie na obie gałęzie lewego pęczka (blok dwupęczkowy). Fala wzbudzenia przekazywana jest do mięśnia sercowego lewej komory z opóźnieniem od prawej połowy IVS i prawej komory wzdłuż włókien Purkinjego. W EKG widać odchylenie EOS w lewo, poszerzenie zespołu QRS do 0,12 sekundy. albo więcej.
Blokada przedniej gałęzi lewej odnogi pęczka Hisa polega na naruszeniu przewodzenia impulsów do przednio-bocznej ściany mięśnia sercowego lewej komory. W tym przypadku, po wzbudzeniu IVS i dolnych partii tylnej ściany wzdłuż zespoleń włókien Purkinjego, fala wzbudzenia rozprzestrzenia się do przednio-bocznej ściany lewej komory od dołu do góry.
Gdy tylna gałąź lewej odnogi pęczka Hisa jest zablokowana, przewodzenie impulsów do tylno-dolnych części mięśnia sercowego lewej komory jest upośledzone. Fala aktywacji rozprzestrzenia się od przedniej i przednio-bocznej ściany lewej komory wzdłuż włókien Purkinjego do tylno-dolnych części lewej komory, tj. od góry do dołu.
Niepełna blokada lewej odnogi pęczka charakteryzuje się spowolnieniem przewodzenia impulsów wzdłuż głównego lewego pnia lub obu gałęzi lewego pęczka. W tym przypadku część mięśnia sercowego lewej komory jest wzbudzana przez impulsy rozchodzące się wzdłuż prawej nogi.
Blokady podwójnego pakietu
W przypadku połączenia blokady prawej odnogi pęczka Hisa z blokadą lewej gałęzi przedniej impuls elektryczny rozprzestrzenia się wzdłuż tylnej gałęzi lewej odnogi pęczka Hisa, powodując pobudzenie najpierw tylno-dolnego odcinka mięśnia sercowego lewej komory, a następnie jego przednio-boczne odcinki. Następnie impuls powoli rozprzestrzenia się wzdłuż włókien kurczliwych do mięśnia sercowego prawej komory.
Opóźnione pobudzenie przednio-bocznej ściany lewej i prawej komory znajduje odzwierciedlenie w zapisie EKG w postaci poszerzenia zespołu QRS do 0,12 sekundy, postrzępionej części wstępującej załamka S, ujemnego załamka T i odchylenia EOS w lewo.
W przypadku połączonego bloku prawej gałęzi pęczka Hisa z blokadą tylnej lewej gałęzi impuls jest przekazywany przez przednią lewą gałąź, przednio-boczne odcinki mięśnia sercowego lewej komory przez zespolenia z tylnymi i dolnymi odcinkami lewej komory oraz następnie wzdłuż włókien kurczliwych do prawej komory. W EKG widoczne są oznaki blokady lewej gałęzi tylnej i prawej gałęzi pęczka Hisa, odchylenie EOS w prawo. Ta kombinacja wskazuje na rozległe i głębokie zmiany w mięśniu sercowym.
Blokada trzech wiązek
Niekompletnemu blokowi trójwiązkowemu towarzyszy propagacja impulsu wzbudzenia do komór wzdłuż najmniej dotkniętej gałęzi gałęzi pęczka. W tym przypadku obserwuje się blok przedsionkowo-komorowy pierwszego lub drugiego stopnia.
W przypadku pełnego bloku trójwiązkowego przewodzenie impulsów z przedsionków do komór staje się niemożliwe (blok AV III stopnia), co prowadzi do rozdzielenia rytmów przedsionkowych i komorowych. W tym przypadku komory kurczą się we własnym rytmie idiokomorowym, charakteryzującym się niską częstotliwością i arytmią, co może prowadzić do pojawienia się migotania przedsionków i asystolii o różnym czasie trwania.
Obraz EKG z pełnym blokiem odgałęzień odpowiada objawom bloku AV o różnym stopniu nasilenia.
Diagnostyka i leczenie bloku odnogi pęczka Hisa
Główną metodą wykrywania bloku odnogi pęczka Hisa jest standardowa elektrokardiografia i jej odmiany - elektrokardiografia przezprzełykowa (TEE), wszczepienie stymulatora. W przypadku bloku odnogi pęczka Hisa, który nie daje objawów klinicznych, przeprowadza się obserwację dynamiczną.
Rokowanie w bloku odnogi pęczka Hisa
Rokowanie w przypadku bloku odnogi pęczka Hisa u pacjentów bezobjawowych jest korzystne. W przypadku organicznej patologii serca rokowanie zależy od choroby podstawowej. Z kolei blok odnogi pęczka Hisa zwiększa zarówno ryzyko nagłej śmierci w tej kategorii chorych, jak i rozwoju powikłań odległych.
Postęp wady przewodzenia, rozwój bloku AV, kardiomegalia, nadciśnienie i niewydolność serca zwiększają prawdopodobieństwo niekorzystnego wyniku.
Blokada odgałęzień pęczka Hisa to zaburzenie przewodzenia w sercu, charakteryzujące się zahamowaniem lub całkowitym zablokowaniem przekazywania impulsów wzbudzonych w jednej lub kilku gałęziach pęczka His w mięśniu sercowym. Takie odchylenie może przebiegać bezobjawowo. Zdiagnozowana podczas badania lekarskiego pacjenta, czasami objawia się następującymi objawami: nieregularnym biciem serca, zawrotami głowy, a czasami utratą przytomności. Rozpoznanie choroby następuje za pomocą elektrokardiografii. Środki terapeutyczne mają na celu wyeliminowanie czynników wywołujących chorobę, często konieczne jest zainstalowanie sztucznego regulatora tętna.
U zdrowej osoby rytm serca jest zatokowy, dzięki czemu odbywa się przewodzenie impulsów, co przyczynia się do kurczliwego działania mięśnia sercowego.
Linia szypułki przednio-górnej przechodzi wzdłuż ściany międzykomorowej, pośrodku jest podzielona na trzy gałęzie: przednią, gałąź środkowa i z powrotem.
Impuls pochodzi z prawego przedsionka, skąd przechodzi do strefy przedsionkowo-komorowej, gdzie powstaje pobudzenie przedsionkowe, następnie przez lewą nogę przechodzi do obszaru lewej komory. Tutaj pojawiają się odchylenia w organizacji impulsu i jego przepuszczalności.
Czym są Jego wiązki, czy jest to niebezpieczne?W przypadku blokady lewej odnogi pęczka Hisa (LBB) obserwuje się całkowite lub częściowe zahamowanie impulsu. Diagnoza opiera się na elektrokardiogramie.
Ważny! Nie jest to osobna patologia, rozwija się z innymi chorobami serca i naczyń krwionośnych, dlatego w leczeniu głównym środki terapeutyczne skoncentruj się na leczeniu podstawowej patologii.
Ryzyko wystąpienia patologii wzrasta u osób starszych, bardziej u mężczyzn, ale nie oznacza to, że dzieci nie są podatne na takie nieprawidłowości.
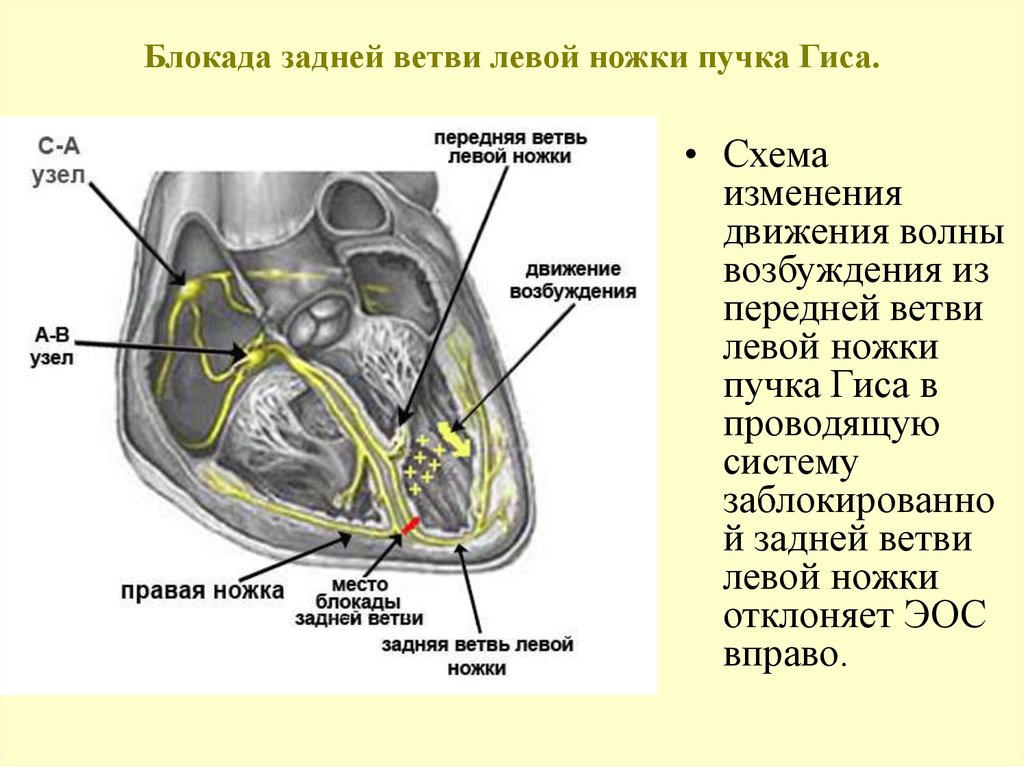 Tworzenie wzbudzenia
Tworzenie wzbudzenia Blokady dzielą się na całkowite i częściowe, powodujące uszkodzenie jednego lub dwóch noży. Całkowita blokada lewej odnogi pęczka Hisa charakteryzuje się ostatecznym zatrzymaniem przekazywania impulsu. Częściowe objawiają się opóźnieniem. W pierwszym etapie impulsy przenikają dłużej niż zwykle, w drugim część impulsów zatrzymuje się, to znaczy przechodzi tylko częściowo. Etapy te uważa się za niepełną blokadę lewej gałęzi pęczka Hisa. Całkowita blokada charakteryzuje się niezależnym skurczem komór, co pociąga za sobą zmniejszenie skurczów serca: ich maksymalna liczba nie przekracza 40 uderzeń na minutę, a wymagane jest 60-80.
 Blok lewej odnogi pęczka Hisa
Blok lewej odnogi pęczka Hisa Zidentyfikowano następujące przyczyny, które przyczyniają się do powstania choroby:
- Zapalenie wsierdzia, zapalenie mięśnia sercowego (rozwój z reumatyzmem).
- Choroba serca.
- Niedokrwienie.
- Zawał serca.
- Zablokowanie tętnicy płucnej.
- Zatrucie organizmu lekami z grupy inhibitorów.
- Kardiomiopatia, dystrofia mięśnia sercowego.
- Kardioskleroza.
- Przerost mięśnia sercowego.
- Przewlekłe choroby płuc (zapalenie oskrzeli, astma i inne).
 Kardiogram
Kardiogram U dzieci blok lewej odnogi pęczka Hisa może rozwinąć się z powodu wad serca : dodatkowy pas komorowy, wypadanie lewej zastawki i inne.
Objawy
Nie ma wyraźnych oznak blokady, ale na kardiogramie występują pewne niespójności.
W EKG całkowitą blokadę lewej gałęzi pęczka Hisa określają rozbieżności, gdy oś serca przesuwa się w lewo, nie obserwuje się funkcji nogi. Podobne zjawisko może rozwinąć się po zawale serca i znacznych odchyleniach w strefie lewej komory. Istnieją skargi na ból, przyspieszone bicie serca, złe samopoczucie i zawroty głowy.
Blokadę przedniej gałęzi lewej gałęzi pęczka Hisa (w skrócie LBB) za pomocą EKG określają następujące wskaźniki:
- Głęboka fala S.
- Wysoka fala R.
- Zespół QRS odchodzi od stanu standardowego w prawo lub w lewo.
Nie ma charakterystycznych objawów, ale mogą objawiać się objawami kluczowej choroby.
Blokada tylnej gałęzi lewej gałęzi pęczka Hisa jest określona przez te same odchylenia, tylko zespół QRS odbiega od normy w bok.
Podwójny pakiet BNPG
Niezależnie od tego, która strona gałęzi jest dotknięta, pewne nieprawidłowości są uważane za znaki w EKG. Możliwe są bóle w klatce piersiowej i duszność.
Trójbelkowy
Przy niepełnej blokadzie lewej gałęzi pęczka pobudzenie przechodzi wzdłuż minimalnie uszkodzonej gałęzi, w wyniku czego zaczyna tworzyć się blok przedsionkowo-komorowy I lub II stopnia. Po zakończeniu impulsy nie mogą przejść, dlatego obserwuje się powstawanie blokady trzeciego stopnia, migotanie przedsionków.
Wraz ze spadkiem liczby udarów organizm cierpi na głód tlenu, który objawia się częstymi silnymi zawrotami głowy stany omdlenia, zaburzenia rytmu serca. Często dochodzi do zatrzymania akcji serca i śmierci – dlatego choroba jest niebezpieczna.
Diagnostyka
Podczas wizyty terapeuta stwierdza nieprawidłowości w liczbie skurczów, co staje się powodem dokładnego zbadania pacjenta. Główną metodą diagnostyczną jest badanie EKG w kierunku bloku lewej odnogi pęczka Hisa, a wnioski wyciąga się na podstawie uzyskanych danych.
- Blokada przedniej gałęzi lewej gałęzi pęczka Hisa w EKG jest reprezentowana przez intensywną falę S, zespół QRS przesuwa się w lewo i w górę.
- Gałąź tylna charakteryzuje się przesunięciem zespołu QRS w górę, do przodu w prawo, głębokim załamkiem S, wysokim załamkiem R.
 Zablokowanie gałęzi przedniej
Zablokowanie gałęzi przedniej Uwaga! Analizując wyniki badań nie można zapominać, że obu schorzeniom towarzyszy zawał mięśnia sercowego lub niewydolność serca.
- Blokada prawej nogi charakteryzuje się rozszerzoną i wysoką falą R, rozszerzoną falą S. Prowokatorami mogą być zawał mięśnia sercowego, niedokrwienie, wady wrodzone serce i inne patologie.
- Lewa noga charakteryzuje się odchyleniem osi serca w lewo lub poziomo. Fala R jest poszerzona, a szczyt jest ostry i płaski. Najczęściej wskazuje to na nadciśnienie, ale czasami może charakteryzować zawał serca.
- Blokada prawej nogi i lewej gałęzi przedniej charakteryzuje się odchyleniem osi serca w lewą stronę, odcinek RS-T schodzi w dół. Często wskazuje to na współistniejące niedokrwienie lub inne choroby sercowo-naczyniowe.
Po przestudiowaniu danych elektrokardiogramu pacjent zostaje wysłany na badania, aby można było wiarygodnie postawić diagnozę:
- Ciągła rejestracja elektrokardiogramu przez cały dzień lub przez dłuższy okres czasu za pomocą rejestratorów kardiologicznych. Umożliwia określenie zaburzeń każdego rodzaju przewodzenia, gdyż mogą one różnić się w różnych odstępach czasu, a także identyfikację przejściowej blokady.
- USG.
- Badanie elektrofizjologiczne (EPS) jest zalecane jako dodatkowa metoda kiedy masz wątpliwość.
- Badanie krwi.
- Analiza moczu.
Dwie ostatnie analizy pozwalają na określenie bilansu elektrolitów, poziom hormonów, obecność reakcji autoimmunologicznych.
Do ustalenia choroby współistniejące Prowadzone są następujące działania diagnostyczne:
- Echokardiografia (EchoCG).
- Rezonans magnetyczny.
- Pozytonowa tomografia emisyjna (PET).
Aby zdiagnozować patologię u dziecka, stosuje się te same metody, co u dorosłych.
Leczenie
Niecałkowity blok lewej odnogi pęczka Hisa zwykle nie wymaga leczenia. Najczęściej takie naruszenie nie ma poważnych przyczyn i zaawansowane etapy nie przenosi się, dlatego nie jest niebezpieczny dla człowieka. Tylko sporadycznie, przy nadciśnieniu tętniczym, mogą one rozwinąć się do II lub III stopnia i w takich sytuacjach specjalista przepisuje pacjentowi leki profilaktyczne.
Mniej więcej to samo dzieje się, gdy obserwujemy poważniejsze blokady. Lekarz ustala kompleksowa terapia. Leczenie pierwotne ma na celu leczenie podstawowej patologii, która stała się prowokatorem tego zjawiska. Najczęściej przepisywane są następujące środki:
- Witaminy w zastrzykach - Kwas nikotynowy, Tiamina, Ryboflawina i inne. Podawać dożylnie lub domięśniowo.
- Środki uspokajające (waleriana, serdecznik).
- Leki przeciwutleniające (Preductal, Kartinin i inne).
- Leki obniżające ciśnienie krwi (amlodypina, walsartan, werapamil).
- Leki stosowane w zapobieganiu niedokrwieniu (nitrogliceryna).
- Leki obniżające poziom cholesterolu we krwi (Rosuvastin, Simvastin).
- Glikozydy i leki moczopędne (Lasix, Digostin) - na niewydolność serca.
- Środki przeciwzakrzepowe (Cardiomagnyl).
Terapię przepisuje lekarz prowadzący indywidualnie dla każdego przypadku. Często potrzebne metody chirurgiczne leczenie. Podobna terapia jest konieczna w przypadku blokad dwu-, trzywiązkowych i uzupełnienia jednej z gałęzi. Powszechne jest instalowanie rozruszników serca (na stałe lub tymczasowo). Czasami lekarz uważa za racjonalne wykonanie ablacji cewnikowej prądem o częstotliwości radiowej – techniki małoinwazyjnej z wprowadzeniem cewnika. Istnieje możliwość zamontowania kardiowertera-defibrylatora, który powoduje skurcz mięśnia sercowego.
 Niekompletna blokada
Niekompletna blokada Najczęściej przy blokadach człowiek może prowadzić codzienne życie, ale konieczne jest wyeliminowanie stresu fizycznego i emocjonalnego. Lekarze zalecają ćwiczenia ćwiczenia terapeutyczne, zrelaksuj się i pospaceruj na świeżym powietrzu. Dbaj o zdrową dietę, używaj niesolonej i niskotłuszczowej żywności, powstrzymuj się od złych nawyków, a nikotyna jest bardziej szkodliwa.
Ważny! Po zainstalowaniu rozrusznika należy udać się do specjalisty najpierw po 3 miesiącach, następnie po 6 miesiącach, a jeśli nie ma problemów - raz w roku.
Prognoza i konsekwencje
Przy częściowej blokadzie i braku poważnych naruszeń nie powstają niebezpieczne konsekwencje, zwłaszcza jeśli pacjent przestrzega wszystkich zaleceń specjalisty. Rokowanie w takich przypadkach jest korzystne.
