
סטנט בעורק הכלילי של הלב
חולה עם איסכמיה בשריר הלב צריך לקחת כל הזמן תרופות מסוימותהמונעים היווצרות של קרישי דם, לחץ דם גבוה ורמות גבוהות של כולסטרול בדם. עם זאת, למרות המתמשך טיפול תרופתי, חולים עם היצרות משמעותית מפתחים לעיתים קרובות אוטמים חריפים בשריר הלב. שיטה מעולהיַחַס מחלה כרוניתומניעת התקף לב היא התקנת סטנט בלומן של העורק הכלילי.
הסטנט הוא מסגרת מתכת דקה בצורת רשת גמישה, המוחדרת לתוך לומן העורק במצב דחוס, ולאחר מכן מתיישרת כמו קפיץ. בשל כך, לוחות טרשת עורקים "נלחצים" לתוך דופן העורק ודופן כלי הדם המורחבת בדרך זו אינה סטנוטית עוד.
סוגי סטנטים

סטנטים מודרניים
נכון לעכשיו, סטנטים העשויים מסגסוגת של קובלט וכרום משמשים בניתוחי כלי דם בצורה של מבני תיל, רשת, צינורות וטבעת. האיכויות העיקריות של הסטנטים צריכות להיות רדיופאסיביות והישרדות טובה בדופן הלומן. IN לָאַחֲרוֹנָהסטנטים רבים מצופים בתרופות המונעות את צמיחת הדופן הפנימית של הכלי (intima), ובכך מפחיתות את הסיכון להיצרות חוזרת (restenosis). בנוסף, ציפוי כזה מבטל את שקיעת קרישי הדם על גוף זר בלומן של הכלי, שהוא הסטנט. לפיכך, ציפוי התרופה מפחית את הסיכון לאוטם שריר הלב חוזר.
באופן ישיר עיצוב הסטנט עבור מטופל מסוים נבחר על ידי מנתח הלב המטפל. נכון להיום, אין הבדל מהותי בין צורת הסטנטים, שכן כולם מתוכננים בהתאם להבדלים האנטומיים במטופלים שונים וממלאים את תפקידם במלואם.
במה שונה סטנט מ-shunting?
שני הניתוחים הם כיום שיטות הטיפול הרדיקלי בהיצרות. עורקים כליליים. אבל הם שונים זה מזה באופן משמעותי. פעולת הסטנט של כלי הלב היא ההקדמה לתוך גוף האדםמעין מוליך שעוזר לעורק הסטנוטי לתפקד כרגיל. הסטנט הוא גוף זר.

כאשר - ככלי המאפשר זרימת דם ללב, נעשה שימוש בעורק או בווריד של המטופל עצמו. כלומר, נוצר שביל מעקף שמתגבר על המכשול בצורה של אתר היצרות, והעורק הכלילי הפגוע מנותק מזרם הדם.
למרות ההבדלים בטכניקת הניתוח, האינדיקציות עבורם כמעט זהות.
אינדיקציות לניתוח סטטינג
ניתוח להצמדת עורקים כליליים מיועד לחולים עם הצורות הבאות של מחלת לב כלילית:
- אנגינה פקטוריס פרוגרסיבית - עלייה במשך ובעוצמת התקפי כאבים רטרוסטרנליים שאינם נפסקים על ידי נטילת ניטרוגליצרין מתחת ללשון,
- תסמונת כלילית חריפה (מצב טרום אוטם), התפתחות מאיימת אוטם חריףשריר הלב בעתיד הקרוב ללא טיפול,
- אוטם שריר הלב חריף,
- אנגינה מוקדמת לאחר אוטם - התקפי כאבי לב המתרחשים בשבועות הראשונים לאחר התקף לב חריף,
- אנגינה יציבה 3-4 FC, כאשר התקפי כאב תכופים וממושכים מפחיתים משמעותית את איכות החיים של המטופל,
- היצרות חוזרת או פקקת של סטנט או מעקף שהונח קודם (לאחר השתלת מעקף עורק כלילי).

טרשת עורקים היצרנית של העורקים הכליליים היא התנאי הבסיסי העיקרי לניתוח
עדיף סטנט מצופה בתרופהבקטגוריות הבאות של חולים:
- אנשים עם סוכרת, תפקוד כליות לקוי (חולים המקבלים המודיאליזה),
- אנשים בסיכון גבוה לפתח restenosis
- חולים העוברים ניתוח סטנט חשוף המפתחים היצרות חוזרת
- חולים עם היצרות שתל חוזרת לאחר CABG.
התוויות נגד לניתוח
סטנט להתוויות חירום, למשל, באוטם שריר הלב חריף, ניתן להתקין גם בחולה במצב קשה, אם זה נובע מפתולוגיה לבבית. על כל פנים, ניתוח עשוי להיות התווית נגד במקרים הבאים:
- שבץ חריף,
- מחלות זיהומיות חריפות
- שלב סופי של אי ספיקת כבד וכליות,
- דימום פנימי (מערכת העיכול, ריאתי),
- הפרה של מערכת קרישת הדם עם סיכון גבוה לדימום מסכן חיים.
פעולת תומכות העורקים הכליליים נראית לא מתאימה כאשר הנגע הטרשתי הוא בהיקף גדול, והתהליך מכסה באופן דיפוזי את העורקים. במקרה זה, עדיף לפנות לניתוח מעקפים.
הכנה וביצוע המבצע

הסטנט יכול להיעשות על בסיס חירום או אלקטיבי. בְּ פעולת חירוםראשית, מבצעים אנגיוגרפיה כלילית (CAG), שעל בסיס תוצאותיה מתקבלת מיד החלטה על החדרת סטנט לכלי הדם. הכנה לפני הניתוח V מקרה זהמסתכם בהחדרה לגוף המטופל של תרופות נוגדות טסיות ונוגדי קרישה - תרופות המונעות קרישת דם מוגברת (כדי למנוע פקקת). ככלל משתמשים בהפרין ו/או clopidogrel (warfarin, xarelto וכו').
לפני מבצע מתוכנןעל המטופל להשלים שיטות נחוצותמחקרים כדי להבהיר את מידת הנזק לכלי הדם, כמו גם להעריך את פעילות ההתכווצות של שריר הלב, אזור האיסכמיה וכו'. לשם כך, המטופל מקבל CAG, אולטרסאונד של הלב (אקו-לב), תקן ECG ועם פעילות גופנית, גירוי חשמלי טרנס-וושט של שריר הלב (TEFI - מחקר אלקטרופיזיולוגי טרנס-וושט). לאחר ביצוע כל שיטות האבחון, המטופל מאושפז במרפאה בה יבוצע הניתוח.
בערב שלפני הניתוח, ארוחת ערב קלה. סביר להניח כי יידרש ביטול תרופות לב מסוימות, אך רק לפי הוראות הרופא המטפל. ארוחת בוקר לפני הניתוח אסורה.
הסטנט מבוצע ישירות בהרדמה מקומית.אין צורך בהרדמה כללית, דיסקציה של בית החזה ועצם החזה, כמו גם חיבור הלב למכונת לב-ריאה (AIC). בתחילת המבצע, הרדמה מקומיתעור בהקרנה של עורק הירך, שאליו הגישה חתך קטן. לעורק מוחדר מכניס - מוליך, דרכו מובא קטטר עם סטנט המותקן בקצהו לעורק הכלילי הפגוע. בשליטה של ציוד רנטגן, המיקום המדויק של הסטנט במקום ההיצרות נשלט.

לאחר מכן, הבלון, שנמצא תמיד במצב דחוס בתוך התומכן, מנופח בעזרת הזרקת אוויר, והסטנט, בהיותו מבנה קפיצי, מתרחב ומתקבע בחוזקה בלומן של העורק.
לאחר מכן מסירים את הצנתר עם הבלון, מורחים תחבושת אספטית הדוקה על החתך בעור, והמטופל מועבר ליחידה לטיפול נמרץ להמשך התבוננות. כל ההליך אורך כשלוש שעות, ואינו כואב.
לאחר הסטנט, המטופל נצפה ביום הראשון יחידה לטיפול נמרץ, לאחר מכן הועבר למחלקה רגילה, שם הוא שוהה כ-5-7 ימים לפני השחרור מבית החולים.
וידאו: סטנטינג, אנימציה רפואית
סיבוכים אפשריים
כי תומכים בעורקים הכליליים שיטה פולשניתטיפול באיסכמיה, כלומר, הוא מוכנס לרקמות הגוף, התפתחות של סיבוכים לאחר הניתוח אפשרי בהחלט. אבל תודה חומרים מודרנייםוטכניקת התערבות, הסיכון לסיבוכים ממוזער.
אז, סיבוכים תוך ניתוחיים (במהלך ניתוח) הם התרחשות של הפרעות קצב מסכנות חיים (פרפור חדרים, טכיקרדיה חדרית), חתך בעורק הכלילי (נתיחה), אוטם שריר הלב נרחב.
סיבוכים מוקדמים לאחר הניתוח הם פקקת חריפה(התיישבות של קרישי דם במקום הנחת הסטנט), מפרצת קיר כלי דםעם ההסתברות לקרע שלו, הפרעות קצב לב.
סיבוך מאוחר לאחר הניתוח הוא restenosis, צמיחת הציפוי הפנימי של הכלי על פני הסטנט מבפנים עם הופעת רובדים טרשתיים חדשים וקרישי דם.

מניעת סיבוכים מורכבת מבקרת רנטגן קפדנית של הצבת סטנטים, בשימוש בחומרים באיכות הגבוהה ביותר, וכן בנטילת תרופות הכרחיותלאחר הניתוחלטיפול בטרשת עורקים והפחתת קרישי דם. גם מצב הרוח הנכון של המטופל משחק כאן תפקיד משמעותי, כי בכל תחום ניתוח ידוע שבמטופלים בעלי חשיבה חיובית תקופה שלאחר הניתוחממשיך בצורה חיובית יותר מאשר אצל אנשים בעלי נטייה לחרדה ולחרדה. יתרה מכך, סיבוכים מתפתחים בפחות מ-10% מהמקרים.
אורח חיים לאחר ניתוח
ככלל, ב-90% מהמקרים, החולים מציינים את היעדר התקפי אנגינה. עם זאת, זה לא אומר שאתה יכול לשכוח מהבריאות שלך ולהמשיך לחיות כאילו כלום לא קרה. עַכשָׁיו עליך לדאוג לאורח החיים שלך ובמידת הצורך לתקן אותו.. כדי לעשות זאת, זה מספיק לעקוב אחר כללים פשוטים:
- להפסיק לעשן ולשתות משקאות אלכוהוליים חזקים.
- תכבד את העקרונות אכילה בריאה. אין צורך להתיש את עצמך עם דיאטות רעב קבועות בתקווה לנרמל רמה גבוההכולסטרול בדם (כבסיס להתפתחות טרשת עורקים). להיפך, כדאי לקבל חלבונים, שומנים ופחמימות מהמזון, אבל צריכתם צריכה להיות מאוזנת, ושומנים צריכים להיות "בריאים". זני שומןיש להחליף בשר, דגים ועופות ברזים, ולהוציא לחלוטין מהתזונה מזון מטוגן ומוצרי מזון מהיר. קבל יותר ירקות, ירקות ופירות טריים, מוצרי חלב. גם מוצרי דגנים שימושיים ו שמני ירקות- זית, זרעי פשתן, חמניות, תירס.
- קח תרופות שנקבעו על ידי רופא - הורדת שומנים בדם (אם רמות הכולסטרול גבוהות), תרופות להורדת לחץ דם, תרופות נוגדות טסיות ונוגדי קרישה (במעקב חודשי של קרישת הדם). תשומת - לב מיוחדתצריך להיות מוקצה הקבוצה האחרונהסמים. לכן, במקרה של סטנט פשוט, ה"מניעה הכפולה" של הפקקת שלו מורכבת מנטילת פלוויקס ואספירין בחודש הראשון לאחר הניתוח, ובמקרה של סטנט מצופה תרופתי, ב-12 החודשים הראשונים. הפסקה מוקדמת של טיפול תרופתי על פי התוכנית שנקבעה על ידי הרופא אינה מקובלת.
- הימנע מפעילות גופנית משמעותית וספורט. הולם מספיק לעומסי מצבו של המטופל בצורה של הליכה, ריצה קלה או שחייה.
- לאחר הניתוח יש לפנות לקרדיולוג במקום המגורים בהתאם לתורים שלו.
- סטנטינג אינו ניתוח משבית, ובמידה והמטופל נשאר מסוגל לעבוד, הוא יכול להמשיך לעבוד.
פרוגנוזה, תוחלת חיים לאחר ניתוח
הפרוגנוזה לאחר ניתוח תומכן היא ללא ספק חיובית, שכן זרימת הדם בעורק הפגוע משוחזרת, התקפי כאבים בחזה נעלמים, והסיכון לפתח אוטם שריר הלב ומוות לב פתאומי יורד.
גם תוחלת החיים עולה - יותר מ-90% מהמטופלים חיים בשקט בחמש השנים הראשונות לאחר הניתוח. יעידו על כך גם סקירות של מטופלים שאיכות חייהם השתפרה משמעותית. לדברי החולים וקרוביהם, התקפי אנגינה נעלמים כמעט לחלוטין, הבעיה של שימוש מתמיד בניטרוגליצרין מתבטלת, מצבו הפסיכולוגי של החולה משתפר - הפחד ממוות במהלך התקף כואב נעלם. הקרובים למטופל, כמובן, גם נעשים רגועים יותר, כי כלי דם כלילייםלהיות עביר, מה שאומר שהסיכון להתקף לב קטלני הוא מינימלי.
היכן מבצעים סטנט?
נכון להיום, הניתוח נפוץ ומתבצע כמעט בכל ערים גדולותרוּסִיָה. אז, במוסקבה, למשל, היום יש הרבה מוסדות רפואייםתרגול תומכות של כלי הלב. המכון לכירורגיה. וישנבסקי, בית החולים וולין, מכון המחקר. סקליפוסובסקי, המרכז הקרדיולוגי. מיאסניקוב, מוסד תקציבי של המדינה הפדרלית על שם A.I. באקולבה רחוקה מלהיות רשימה מלאהבתי חולים המספקים שירותים כאלה.

סטנטינג הוא היי-טק טיפול רפואי(VTMP), ויכול להתבצע על פי מדיניות מח"י (בחירום) או על פי מכסה שהוקצתה מתקציב האזור (באופן מתוכנן). לקבלת מכסה יש להגיש בקשה למחלקה האזורית במשרד הבריאות בצירוף העתקים. מחקר רפואימאשר את הצורך בהתערבות. במידה והמטופל יכול להרשות לעצמו לשלם עבור הניתוח, ניתן לנתח אותו בתשלום. אז העלות המשוערת של הניתוח במוסקבה היא: אנגיוגרפיה כלילית לפני ניתוח - כ -10 אלף רובל, התקנת סטנט ללא כיסוי - כ -70 אלף רובל, עם כיסוי - כ -200 אלף רובל.
מה עדיף - CABG או סטטינג?
רק מנתח לב יכול לענות על שאלה זו לגבי כל חולה ספציפי עם אנגינה פקטוריס במהלך בדיקה פנימית. עם זאת, כמה יתרונות זוהו עבור שני הטיפולים.

כן, סטנטינג שונה.ניתוח פחות טראומטי, סובלנות טובה יותר של המטופלים, אין צורך בהרדמה כללית. בנוסף, המטופל מבלה פחות ימי שינה בבית החולים, ויכול להתחיל לעבוד מוקדם יותר.
shuntingמבוצע בעזרת רקמות משלו (ורידים או עורקים), כלומר, אין גוף זר. כמו כן, ההסתברות להיצרות מחדש של השאנט נמוכה מזו של הסטנט. אם למטופל יש מחלת עורקים כליליים מפושטת, ניתוח מעקפים עשוי לפתור בעיה זו, בניגוד לסטנט.
לכן, לסיכום, ברצוני לציין כי למרות העובדה שמטופלים רבים תופסים בחשש אפשרות של התערבות כירורגית בלב, עליהם להקשיב להמלצות הרופא המטפל, ואם יש צורך בסטנט, עליהם לתת חושב על גישה חיובית ויוצא באומץ לניתוח. יתרה מכך, במהלך עשרות השנים של ניתוחים מוצלחים בכלי הלב, הצליחו הרופאים לצבור בסיס ראיות מספיק המצביע על כך שסטנטינג מאריך את החיים באופן משמעותי ומפחית את הסיכון לאוטם שריר הלב.
סרטון: דיווח על ניתוח אנגיופלסטיקה ותומכות של כלי הלב
הַשׁבָּחָה טכניקות מודרניות טיפול כירורגי, כגון ניתוח תומכות כלי לב, עם תמיכה רפואית לפני ואחרי הניתוח, מאפשר לך להגיע לתוצאות מצוינות. תוצאות קליניותעם מחלות לב בטווח הקרוב והארוך. התנאי המשמעותי היחיד לסטנט יעיל הוא הבקשה בזמן של המטופל לעזרה רפואית.
אינדיקציות לטיפול כירורגי
שיקום זרימת הדם בכלי הלב מגביר את משך ואיכות החיים של החולים. מתן העדפה לשיטת טיפול כזו או אחרת, מוערכים חומרת הביטויים הקליניים, מידת הירידה בזרימת הדם בלב והמהלך האנטומי של הכלים הפגועים. יחד עם זאת, הם משווים סיכונים אפשרייםתוך התחשבות בהשפעה של טיפול שמרני מתמשך.
אינדיקציות לסטנט לבבי:
- חוסר יעילות של טיפול תרופתי;
- נוכחות של אנגינה מתקדמת;
- בשלבים המוקדמים של אוטם שריר הלב מתבצעת התערבות כירורגית דחופה;
- עלייה באיסכמיה בתקופה שלאחר האוטם על רקע טיפול מתמשך;
- אוטם של כל עובי דופן שריר הלב;
- מצב טרום אוטם;
- היצרות משמעותית, יותר מ-70% מהעורק הכלילי השמאלי;
- היצרות של 2 כלי דם או יותר של הלב;
- הסיכון לפתח סיבוכים מסכני חיים עקב איסכמיה לבבית.

סטנטינג של העורקים הכליליים מתבצע על מנת להרחיב את לומן בכלי ולהחזיר את זרימת הדם דרכו.
התוויות נגד לניתוח
התוויות נגד לסטטינג עשויות לנבוע ממחלות לב או מחלות נלוות חמורות:
- מצב מייסר של המטופל;
- אי סבילות לחומרי ניגוד המכילים יוד המשמשים במהלך הניתוח;
- לומן כלי הדם הדורש סטנט של פחות מ-3 מ"מ;
- היצרות מפוזרת של כלי שריר הלב, כאשר הסטנט אינו יעיל עוד;
- קרישת דם איטית;
- אי ספיקת נשימה, כליות וכבד מבוטלת.

מגוון סטנטים לניתוח
סטנט הוא מכשיר המרחיב את לומן הכלי ונשאר בו לנצח. יש לו מבנה רשת. סטנטים שונים בהרכב, בקוטר ובתצורת הרשת.
סטנט של עורקים כליליים מתבצע באמצעות סטנטים קונבנציונליים וצילינדרים משחררי תרופות. קונבנציונליים עשויים מפלדת אל חלד, סגסוגת קובלט-כרום. התפקיד הוא לשמור על הכלי במצב מיושר.
סטנטים משחררי תרופות נוטים פחות לפתח restenoses ואינם פקקת. עם זאת, לא ניתן להתייחס לכל הסטנטים המוציאים תרופות כתרופת פלא. כאשר ניתחו את ההבדלים בין התמותה לטווח הארוך מזו עם ובלי תומכות משחררות תרופות, לא נמצא הבדל משמעותי.
משמש לכיסוי סטנטים הסוגים הבאיםתרופות:
- ביולימוס;
- סירולימוס;
- זוטארולימוס;
- paclitaxel;
- אוורולימוס.
לאיזה סטנט המטופל צריך, הרופא מחליט בהתאם למצב. אם היה בעבר סטנט, והתרחשה היצרות חוזרת של היצרות, אז נדרשת התערבות שנייה - סטנט של VTK.

שיטות אבחון הדרושות לקבלת החלטה לגבי הניתוח
אם תומכים כליליים של כלי הלב מבוצעים באופן מתוכנן, אז נקבע סט בדיקות הכולל:
- בדיקות דם ושתן כלליות;
- כימיה של הדם;
- - מדגים את מצב מערכת קרישת הדם;
- במנוחה ועם מבחני מאמץ;
- CT פליטת פוטון בודד;
- בדיקות תפקודיות;
- סינטיגרפיה של זלוף;
- ולחץ-Echo-KG;
- MRI מתח;
- אנגיוגרפיה כלילית, שהיא עדיפה במובנים רבים על השיטות הנ"ל, אך היא פולשנית.
תומכות לב מבוצעות לאחר אנגיוגרפיה כלילית של העורקים הכליליים, שבה מוערכים אופי הנגע, קוטר הכלי הסטנוטי ומהלך האנטומי שלו.
השלבים העיקריים של הפעולה
ההתערבות מתבצעת בחדר ניתוח רנטגן בהרדמה מקומית. זה מחדיר קטטר לתוך עורק הירךמבוצעת אנגיוגרפיה כלילית.
בקצה הצנתר יש בלון עם סטנט. במקום היצרות, הבלון מנופח, מוחץ את הרובד הטרשתי, קוטר הכלי גדל מיד. הסטנט מהווה מסגרת לדופן כלי הדם. לאחר שחזור זרימת הדם, הבלון מתרוקן, והסטנט נשאר בכלי.
לאחר סטנט של כלי הלב, החולה שוהה בבית החולים למשך 3 ימים, כשהוא מקבל נוגדי קרישה וטרומבוליטים. היום הראשון מוקצה מנוחה במיטה, מאחר וקיים סיכון להיווצרות המטומה במקום הדקירה של עורק הירך. בנוכחות סיבוכים, משך האשפוז עלול לעלות.

סיבוכים אפשריים לאחר הניתוח:
- עווית כלילית;
- התקף לב;
- פקקת סטנט;
- המטומה גדולה על הירך.
תקופת החלמה
מהיום השני לאחר הסטנט, נקבעים התעמלות נשימתית ותרגילי פיזיותרפיה. תחילה מחזיקים אותם במיטה.
שבוע לאחר הניתוח מתבצעים תרגילי פיזיותרפיה בפיקוח רופא, ראש תחום טיפול בפעילות גופנית.
משך תקופת ההחלמה תלוי בחומרת הנגעים הטרשתיים של כלי הלב, במספר כלי הסטנט ובנוכחות של אוטם שריר הלב בעבר. רץ יותר ויותר חזק.
משך הטיפול באשפוז ומנוחה במיטה ארוך יותר, משך הטיפול בפעילות גופנית בפיקוח רפואי נמשך כ-2.5-3 חודשים.

רה-וסקולריזציה של שריר הלב הוא אחד מניתוחי הלב הבטוחים ביותר. היא הצילה חיים והחזירה אלפי חולים לעבודה. אבל הצלחתו תלויה במילוי תנאי מסוים - נדרש שיקום מוכשר ועקבי לאחר סטנטינג:
- בחודש הראשון מומלץ להגביל פעילות גופנית, עבודה קשה;
- יש צורך בפעילות גופנית קלה בבוקר בדופק של לא יותר מ-100 פעימות לדקה;
- לחץ הדם לא צריך להיות גבוה מ-130/80 מ"מ כספית. רחוב;
- יש צורך להוציא היפותרמיה, התחממות יתר, בידוד, אמבטיה, סאונה, בריכת שחייה.
עדיף לחיות בשלווה, ללכת ולנשום אוויר צח.
שיקום לאחר ניתוח, למעט פעילות גופנית במינון, ציות תזונה נכונה, טיפול מחלות סומטיותכולל טיפול רפואי. התרגלות לאורח חיים בריא קבוע צריך להתחיל כבר בימים הראשונים שלאחר הניתוח, כשהמוטיבציה להחלמה עדיין חזקה מאוד.
טיפול רפואי
בחירת הטיפול, משך הזמן וזמן התחלתו תלויים במצב הקליני הספציפי. נעשה שימוש בתרופות נוגדות טסיות ואנטי-טרומבוטיות, אשר נקבעות על ידי רופא.
מטרת המינוי שלהם היא למנוע התפתחות של פקקת בכלי הדם. הסיכון לדימום, איסכמיה נלקח בחשבון. החיים לאחר הסטנט כוללים לקיחת מסוימות תרופותבהתאם לאופי ההתערבות הכירורגית.
משתמשים בתרופות הבאות:
- חומצה אצטילסליצילית;

- קלופידוגרל;

- הפרין;

- טיקגרלור;

- prasugrel;

- fondaparinux;

- ביוואלירודין;

- אנוקספרין וכו'.

המינון והשילוב של התרופות לאחר תומכן נקבעים על ידי הרופא המטפל.
מניעת מחלות כלי דם
לאחר שחזור זרימת הדם בכלי אחד או כמה, הבעיה של האורגניזם כולו לא תיפתר. לוחות על דפנות כלי הדם ממשיכים להיווצר. התפתחות נוספת של אירועים תלויה במטופל. הרופא ממליץ על אורח חיים בריא, תזונה רגילה, טיפול פתולוגיה אנדוקריניתומחלות מטבוליות. משך החיים של המטופלים תלוי באיזו יעילות הם ממלאים מרשמים רפואיים.
כולל מניעה משנית, הכולל את ההליכים הבאים:
- כְּנִיעָה בדיקות מעבדה, בדיקה קליניתפעם אחת תוך 6 חודשים;
- תוכנית פרטנית לפעילות גופנית, שנכתבה על ידי פיזיותרפיסט;
- דיאטה ושליטה במשקל;
- שמירה על רמת לחץ הדם;
- טיפול בסוכרת, בדיקת רמת השומנים בדם;
- סקר לאיתור הפרעות פסיכולוגיות;
- חיסון שפעת.

סטנטינג הוא מורכב פעולה כירורגיתשבו כיווץ כלי הדם משוחזר. מַטָרָה התערבות זוייצוב זרימת הדם בכלי הפגוע והקמת אספקת חמצן תקינה ללב המטופל נחשבים.
לסטנטינג יש מספר יישומים.
סטנטן של העורקים הכליליים מסומן כאשר יש סימנים לאיסכמיה בשריר הלב, כמו גם סיכון גבוההתפתחות של התקף לב. במצב זה, הלב האנושי אינו מקבל הכמות הנכונהחמצן, מה שמוביל לרעב של רקמות ולנמק הבא שלהן.
הסיבה העיקרית להתפתחות מצב זה היא טרשת עורקים מתקדמת של כלי דם.
בשל התפתחות מחלה זו, החולה מפתח מה שנקרא פלאקים של כולסטרולבכלים, המצמצמים את לומן.
כמו כן, תומכן כלילי מתורגל לעיתים במהלך התקף לב חריף. במקרים מסוימים, הליך זה מציל את חייו של אדם.
סטנטן של העורקים בגפיים התחתונות הוא הליך זעיר פולשני המשמש לטיפול במחלות של כלי הרגליים. אם לא תגיע בזמן הפעולה הזוהחולה עלול לפתח גנגרנה.
סטנט נרחב של עורקי הצוואר עוזר לשחזר את הלומן התקין בכלי הדם.
פעולת הסטנט מתבצעת באמצעות מכשירים מיוחדים - סטנטים. הם צינורות מתכת ארוכים. כאשר מנפחים אותו בשיטת בלון מיוחדת, הסטנט מועבר דרך הכלי.
הסטנטים יכולים להשתנות בגודלם: אורך וקוטר. לרוב משתמשים בסטנטים ממתכת קונבנציונליים ללא שכבת עליון. הם מוכנסים מכלים בגודל בינוני.
פחות נפוץ הם סטנטים עם פולימר מיוחד המסוגלים לשחרר במינון חומרים רפואיים. מכשירים אלה משמשים בעורקים קטנים יותר.
לסטנט כלילי של כלי הלב ואיברים אחרים יש את היתרונות הבאים של השימוש בו:
- החולה אינו צריך לשהות זמן רב בבית החולים לאחר הניתוח.
- תקופת החלמה לא ארוכה.
- ההליך מבוצע בהרדמה מקומית, כך שניתן לעשותו גם עבור אותם חולים שיש להם התווית נגד ברגיל התערבות כירורגיתעם הרדמה.
- סטנט בלב מספק פעולה זעיר פולשנית. במקרה זה, החולה לא נעשה פצעים פתוחיםעל העור, כפי שקורה בדרך כלל בפעולות מסורתיות.
- הנחת סטנט בלב היא בעלת סיכון נמוך לפתח סיבוכים לא רצויים, כולל דימום, טכיקרדיה, שבץ מוחי, קוצר נשימה וכו'.
- לעומת פעולות רגילות, סטנטינג דורש טיפול זול יותר.
- ניתוח בלב דרך עורק הירך באמת עוזר לבסס את זרימת הדם ולהיפטר מרבדים טרשתיים, ולכן החולה מוגן מפני התפתחות קריש דם והתקף לב.
 סטנט כליות מיועד להיצרות של עורק הכליה המוביל אל השופכן. זה נפוץ במיוחד אצל נשים. בחולים מבוגרים מדינה נתונהלגרום לפלאקים טרשתיים.
סטנט כליות מיועד להיצרות של עורק הכליה המוביל אל השופכן. זה נפוץ במיוחד אצל נשים. בחולים מבוגרים מדינה נתונהלגרום לפלאקים טרשתיים.
סטנט כלי דם גפיים תחתונותזה נועד לשחזר את זרימת הדם, שבגללה כל תפקודי הגוף שוב יתחילו לעבוד בצורה חלקה.
פעולה זו אינה מביאה לנכות של אדם, אך עליו לשכוח מפעילות גופנית ומעומסים כבדים עד לזמן ההחלמה המלא.
לאחר תומכן, המטופל מוצג מנוחה במיטה, שליטה בקרדיולוגיה, נטילת מרשם תרופות, כמו גם עמידה בהוראות שנקבעו אוכל דיאטטי.
אם מתרחשת הידרדרות (אנגינה פקטוריס, איסכמיה וכו'), מומלץ למטופל להתייעץ עם רופא בהקדם האפשרי.
סטנט כלי דם: התוויות נגד, סיבוכים
להתערבות כירורגית עבור תומכות כלי דם, כלומר התקנת סטנטים בכלי הדם, יש את ההתוויות הבאות ליישומו:
- הקוטר הכולל של העורק של המטופל קטן מ-2 מ"מ.
- אי סבילות אינדיבידואלית ליוד על ידי אדם (זהו מרכיב לרדיופאק).
- בעיות בקרישת דם (הפרעת קרישת דם).
- אי ספיקת כליות חריפה או כרונית בחולה.
- צורה חריפהכשל נשימתי.

בנוסף, סטנט של כלי דם אינו רצוי במקרים כאלה:
- עם דימום קיבה או מעי חמור.
- במהלך ההריון וההנקה.
- עם נגעים דלקתיים או זיהומיים פעילים של הגוף.
- סירוב המטופל מהניתוח.
- חום עם טמפרטורה גבוההולחץ.
מיקום הסטנטים בכלים דורש הכנה קפדנית. לפיכך, לפני ניתוח זה, המטופל צריך לעבור בדיקה מלאה של הגוף, במיוחד שריר הלב והמוח, וכן לעבור את כל רשימת הבדיקות שנקבעו על ידי הרופא.
שבועיים לפני הניתוח אסור לשתות אלכוהול וסמים העלולים להפריע לקרישת הדם. חשוב גם להפסיק לעשן ולהקפיד על דיאטה.
אם התקנת הסטנטים בכלי הדם תתבצע דרך עורק הירך, אז לפני הניתוח, המטופל נפטר משיער במפשעה.
סטנט של כלי דם בגפיים או שריר הלב נעשה על ידי החדרת סטנט לכלי הפגוע ומעקב נוסף אחר תנועות המנתח במוניטור רנטגן.
בשל העובדה שהניתוח פחות טראומטי, לא צפויים חתכים.
ההרדמה נעשית באופן מקומי. במהלך ההליך, הרופא עשוי לשאול את המטופל על בריאותו ולבקש מהאדם לעצור את נשימתו. במקרה זה, המטופל עצמו לא יחוש כאב.
תחילת הניתוח כרוכה בהקמת צנתר בעורק הירך ובמעברו הנוסף לכלי הצר. בקצה הסטנט ישנה מיקרו-מצלמה שמעבירה את התמונה למוניטור.
בממוצע, תומכות כלי דם נמשכות עד שלוש שעות.
מיקום של סטנטים בכלי דם יכול לגרום את הסיבוכים הבאיםאצל המטופל:
- מוות.
- הפרה של זרימת הדם ודימום נרחב.
- אַנגִינָה.
- התקף לב.
- שבץ.
- נזק לדפנות העורק.
- הפרה של הכליות.
- פקקת בעורק.
- המטומה.
- כְּאֵב.
- אלרגיה לחומר המוזרק בזרם הדם.
נכון להיום, סטנט וסקולרי נחשב לרוב שיטה יעילהכדי לחסל היצרות עורקים. לאחר ביצועו, מוצג למטופל טיפול טיפולי, עיסוי ותרופות.
סטנטינג של העורקים הכליליים: ניואנסים של הניתוח
 התייצבות של העורקים הכליליים מיועדים לטיפול בתעוקת חזה מוקדמת לאחר התקף לב, כאשר סבלנות כלי הדם נפגעת. כמו כן, סטנטים ממתכת לכלי כלי דם משמשים לתעוקת חזה מתקדמת ופקקת תוך-וסקולרית.
התייצבות של העורקים הכליליים מיועדים לטיפול בתעוקת חזה מוקדמת לאחר התקף לב, כאשר סבלנות כלי הדם נפגעת. כמו כן, סטנטים ממתכת לכלי כלי דם משמשים לתעוקת חזה מתקדמת ופקקת תוך-וסקולרית.
ניתן לרשום סטנטינג של העורקים הכליליים למטופל לאחר מספר הליכי אבחון חשובים (MRI, אולטרסאונד, ECG, ECHOCG). אם קיימות אינדיקציות ברורות (התקף לב, חשד להתקף לב, מחלת לב איסכמית ועוד), הרופא קובע את מועד הניתוח לסטנטת העורקים הכליליים.
עיצוב הסטנטים לעורקים הכליליים מוצג למטופל מתחת הרדמה מקומיתתחת בקרת רנטגן חובה.
בעת התקנת צינור לעורק, חובה להשתמש בצנתר מסוג בלון מתנפח מיוחד, אשר גודל נכוןוקוטר. כמו כן, סגסוגת כזו בסטנט חייבת להיות בעלת ציפוי עליון מיוחד.
ההליך עצמו הוא טרנסלומינלי, כלומר הוא פחות טראומטי וכולל כמות קטנה של איבוד דם וטראומה כללית של רקמות (לאחר ההליך יש למטופל רק נקודות החדרת סטנט קטנות, ללא פצעים פתוחים ותפרים).
סטנטים לכלי כלי דם ממש בתחילת הניתוח מוחדרים לשריר הירך של המטופלת ובהמשך לעורק הירך.
לאחר שהקטטר יגיע למקום הנכון בעורק, הבלון שבקצהו יתחיל להתנפח וממש לסחוט משקעים טרשתיים, שסתמו את הכלי. לאחר שהבלון ינוקף שוב, תישאר במקומה מסגרת מתכת שתמנע מהכלי הפגוע להצטמצם שוב.
לאחר סיום הניתוח מועבר המטופל למחלקה. טיפול נוסףנבחר בנפרד בהתאם להצלחת הניתוח, הסימפטומים, כמו גם המצב הכללי של המטופל.
סטנטינג בניתוח לב: תקופת שיקום
 לאחר ניתוח סטנט לב מתחילה תקופת שיקום או החלמה.
לאחר ניתוח סטנט לב מתחילה תקופת שיקום או החלמה.
הוא מספק ציות להמלצות רפואיות כאלה:
- במשך מספר ימים, החולה צריך להישאר במיטה כדי לא לגרום להידרדרות במצבו.
- בעשרת הימים הראשונים לאחר ניתוח לב (סטנטינג), נאסר על המטופל כל פעילות גופנית.
- עד שהפצע יגליד, אתה לא יכול לעשות אמבטיה - רק מקלחת.
- לא כדאי לנהגי רכב לנהוג בחודשיים הראשונים לאחר הניתוח.
- לאחר השחרור, החולה צריך לבקר באופן קבוע אצל רופא ולעבור בדיקת מעקב לקיום הידרדרות (מפרצת, שבץ מוחי, קריש דם וכו'), כמו גם שליטה כללית במצב.
- למטופל מוצגים תרגילי פיזיותרפיה. יש לתרגל את זה כל יום במשך שלושים דקות. זה יעזור למזער את הסיכון לדימום ולהתקף לב.
- מומלץ למטופל לקחת באופן קבוע את התרופות שנקבעו ולהימנע ממתח עצבי.
בנוסף לזה, מאוד תפקיד חשובבתקופת ההחלמה משחק ציות לתזונה תזונתית. הוא מספק הגבלה מוחלטת של שומנים מן החי, אלכוהול, בשר ודגים שומניים, קפה, שוקולד, מלח וסוכר.
בָּסִיס תזונה מזינהצריך להיות קל לעיכול מנות של ירקות, פירות, בשר רזה, דגים ודגנים. טוב לשתות תה ירוק, להקת שושנים, לאכול מרקי ירקות.
אתה צריך לאכול לפחות שש פעמים ביום, אבל לא במנות גדולות.
מלבד ניתוח תומכות לב, המנתחים מבצעים לעיתים קרובות גם ניתוח מעקפים. זה נגמר פעולה פתוחהשיכול להימשך עד שש שעות.

ההבדל הבא מובחן, כמו גם היתרונות והחסרונות של shunting ו-stenting:
- אין צורך בסטנט הרדמה כלליתוהכנה ממושכת, בניגוד לניתוח מעקפים, שמצריך אבחון טרום ניתוחי ארוך וגם הרדמה כללית.
- משך הסטנט הוא בממוצע כמה שעות, כאשר ה-shunting מתבצע תוך 6 שעות.
- סטנטינג נחשב להליך כמעט חסר דם, נמוך טראומטי. נהפוך הוא, קשה לסבול את המטופלים וכרוך בהתערבות כירורגית רצינית.
- סטנטינג אינו מצריך שיקום ארוך טווח, בניגוד ל-shunting.
- לאחר שימוש בסוגים מסוימים של סטנטים לאחר סטנט, לא ניתן לבצע MRI למשך זמן מה. עם shunting, אין הגבלה כזו.
- סטנטינג גורם להרבה פחות סיבוכים מאשר ניתוח מעקפים.
- לא ניתן לתרגל סטנטים באזורים נרחבים של מחלות עורקים, בניגוד לניתוח מעקפים.
עלות פעולת תומכן של כלי לב תלויה במידה רבה במרפאה הספציפית, בציוד, בסוג הסטנטים בשימוש וכן בהזנחה של מצבו של המטופל.
ברוסיה ובמדינות אחרות, פעולת הסטנט של כלי הלב מתורגלת על ציוד חדש על ידי מומחים מהשורה הראשונה, ולכן המחיר עבורו אינו קטן.
לפיכך, במרפאות רוסיות העלות של הליך זה היא 130-150 אלף רובל. בישראל - מ-5 אלף יורו, בגרמניה - מ-8 אלף יורו.
כיום הסטנט נחשב לניתוחים המבוקשים ביותר בניתוחי כלי דם. זה מאפשר לך למנוע מחלות מסוכנותולייצב במהירות את מצבו של המטופל.
תאריך פרסום המאמר: 14/07/2017
המאמר עודכן לאחרונה: 21/12/2018
ממאמר זה תלמדו: מה זה סטנטינג בלב, כמה זמן הם חיים לאחר הניתוח הזה, האם זה משפיע על תוחלת החיים. תקופה מוקדמת לאחר הניתוח, התאוששות לאחר סטנטינג ושיקום לב.
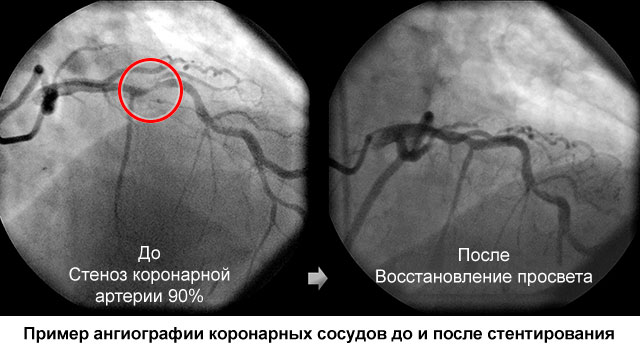
הוא הליך כירורגי שבמהלכו מרחיבים את העורקים הכליליים החסומים או המצומצמים (כלי הדם העיקריים של הלב) ומוחדרים לתוכם "תותבת" מיוחדת - סטנט.
סטנט הוא צינור קטן עם דפנות רשת. הוא מוחדר למקום היצרות העורק הכלילי במצב מקופל, ולאחר מכן הוא מנפח ושומר על הכלי הפגוע במצב פתוח, משמש מעין תותב לדופן כלי הדם.
לאחר תומכן, לאחר הניתוח, תקופה קצרה למדי של עד 1-2 שבועות, הקשורה להליך עצמו.
המשך ההחלמה והשיקום תלויים במחלה שבגינה בוצע הסטנט, כמו גם במידת הפגיעה בשריר הלב ובנוכחות של פתולוגיה נלווית. הפרוגנוזה, הצורך להקצות קבוצת מוגבלות ונוכחות הנכות תלויים בכך. עיין בסעיפים הבאים של מאמר זה לפרטים נוספים.
כמה זמן הם חיים לאחר סטנטינג
אי אפשר לתת תשובה מדויקת לשאלה זו. הפרוגנוזה של תוחלת החיים לאחר הסטנט תלויה לא כל כך בניתוח עצמו, אלא במחלה שבגינה הוא בוצע, ובמידת הפגיעה בשריר הלב (כלומר, בתפקוד ההתכווצות של החדר השמאלי). אבל ה מחקר מדעימצא כי לאחר הסטנט, 95% מהחולים נשארים בחיים למשך שנה, 91% למשך שלוש שנים ו-86% למשך חמש שנים.
תמותה של שלושים יום באוטם שריר הלב תלויה בשיטת הטיפול:
- טיפול שמרני - תמותה 13%;
- טיפול פיברינוליטי - תמותה 6-7%;
- סטנטינג - תמותה 3-5%.
הפרוגנוזה לכל חולה אינדיבידואלית תלויה בגילו, בנוכחותן של מחלות אחרות (סוכרת), במידת הנזק לשריר הלב. כדי לקבוע אותו, ישנם סולמות שונים, אשר סולם TIMI הוא הנפוץ ביותר. מקובל בדרך כלל שסטנט מוקדם משפר את הפרוגנוזה של אוטם שריר הלב.

סטנטינג למחלת לב כלילית יציבה אינו מפחית את הסיכון לאוטם שריר הלב בעתיד, ואינו מעלה את תוחלת החיים של חולים אלו, בהשוואה לטיפול תרופתי שמרני.
נכות לאחר סטנט
כשלעצמה, ההתנהלות אינה עילה לשיוך לקבוצת מוגבלות. אבל המחלה לטיפול בה נעשה שימוש בפעולה זו עלולה להוביל לנכות. לדוגמה:
- קבוצת מוגבלות 3 מוקצית לחולים עם אנגינה פקטוריס או אוטם שריר הלב ללא התפתחות הפרה חמורהפונקציות של החדר השמאלי.
- נכות קבוצה 2 נקבעת לחולים עם אנגינה פקטוריס או אוטם שריר הלב, בהם אי ספיקת לב מגבילה את יכולת העבודה והתנועה.
- קבוצת מוגבלות 1 מוקצית לחולים שבהם אוטם שריר הלב או אנגינה פקטוריס הובילו לאי ספיקת לב חמורה, המגבילים את היכולת לטפל בעצמם.

תקופה מוקדמת שלאחר הניתוח
מיד לאחר סיום ההליך מועבר המטופל למחלקה לאחר הניתוח, שם עוקב הצוות הרפואי בקפידה אחר מצבו. אם בוצעה גישה לכלי הדם דרך עורק הירך, לאחר הניתוח על המטופל לשכב מיקום אופקיעל הגב עם רגליים ישרות למשך 6-8 שעות, ולפעמים יותר. זאת בשל הסיכון לפתח דימום מסוכן מאתר ניקוב עורק הירך.
ישנם מכשירים רפואיים מיוחדים שיכולים להפחית את משך הזמן הנדרש לשכיבה שטוחה במיטה. הם אוטמים את החור בכלי ומפחיתים את הסבירות לדימום. בעת השימוש בהם, אתה צריך לשכב במשך 2-3 שעות.
כדי להסיר את חומר הניגוד שהוזרק לגוף במהלך הסטנט, מומלץ למטופל לשתות כמה שיותר מים (עד 10 כוסות ביום), אלא אם יש לו התוויות נגד לכך (כגון אי ספיקת לב חמורה).
אם למטופל יש כאבים במקום של ניקור עורקים או באזור החזה, משככי כאבים נפוצים כמו אקמול, איבופרופן או תרופות אחרות יכולים לעזור.

אם בוצעה סטנט אינדיקציות מתוכננות, ולא לטיפול בתסמונת כלילית חריפה (אוטם שריר הלב, אנגינה לא יציבה), החולה משוחרר בדרך כלל לביתו ביום השני, ונותן הוראות מפורטותלגבי החלמה עתידית.
התאוששות לאחר סטנטינג
ההחלמה לאחר תומכות לב תלויה בגורמים רבים, ביניהם סיבת המחלה, חומרת מצבו של החולה, מידת ההידרדרות בתפקוד הלב ומיקום הגישה לכלי הדם.
טיפול באתר הגישה לכלי הדם
פרוצדורות התערבותיות מבוצעות דרך עורק הירך במפשעה או העורק הרדיאלי באמה. כאשר המטופל משוחרר לביתו, עשויה להישאר חבישה במקום המתאים. המלצות לטיפול באתר הגישה לכלי הדם:
- למחרת לאחר ההליך, אתה יכול להסיר את התחבושת ממקום הדקירה של העורק. הדרך הקלה ביותר לעשות זאת היא במקלחת, שם ניתן להרטיב אותה במידת הצורך.
- לאחר הסרת התחבושת, הנח טלאי קטן על האזור. במשך מספר ימים, אתר ההחדרה עשוי להיות שחור או כחול, מעט נפוח ומעט רך.
- שטפו את אתר הצנתר שלכם לפחות פעם ביום במים וסבון. כדי לעשות זאת, שואבים מי סבון לתוך כף היד או טבלו בו מטלית רחצה ושטפו בעדינות את האזור הרצוי. אתה לא יכול לשפשף את העור במקום הדקירה בחוזקה.
- כאשר אינך מתקלח, שמור על אזור הגישה לכלי הדם יבש ונקי.
- אין למרוח קרמים, קרמים או משחות על העור במקום הדקירה.
- לבשו בגדים ותחתונים רפויים אם הגישה לכלי הדם הייתה דרך עורק הירך.
- במשך שבוע, אין לעשות אמבטיה, אל תבקר באמבטיה, בסאונה או בבריכה.
פעילות גופנית
רופאים ממליצים להחזיר את הפעילות הגופנית, תוך התחשבות במקום הדקירה של העורק וגורמים אחרים הקשורים לבריאות המטופל. ביומיים הראשונים לאחר הסטנט, מומלץ לנוח הרבה. בימים אלה אדם עלול להרגיש עייף וחלש. אתה יכול לטייל בבית שלך ואז להירגע.
- אין להתאמץ במהלך יציאות במהלך 3-4 הימים הראשונים לאחר הסטנט כדי למנוע דימום ממקום ניקוב כלי הדם.
- במהלך השבוע הראשון לאחר הסטנט, אסור להרים יותר מ-5 ק"ג, כמו גם להזיז או למשוך חפצים כבדים.
- אין לבצע פעילות גופנית מאומצת במשך 5-7 ימים לאחר ההליך, כולל רובספורט - ריצה, טניס, באולינג.
- אפשר לטפס במדרגות, אבל לאט מהרגיל.
- במהלך השבוע הראשון לאחר הניתוח, הגדל בהדרגה פעילות גופניתעד שהוא מגיע לרמות נורמליות.
- במהלך היום הראשון, אין להרים יותר מ-1 ק"ג עם היד שדרכה בוצעה הסטנט.
- בתוך יומיים לאחר ההליך, אתה לא יכול לבצע תרגילים פיזיים מאומצים, כולל רוב ענפי הספורט - ריצה, טניס, באולינג.
- אין להפעיל מכסחת דשא, מסור חשמלי או אופנוע במשך 48 שעות.
- תוך יומיים לאחר הניתוח, הגבר בהדרגה את הפעילות הגופנית עד שתגיע לרמה נורמלית.
לאחר סטנט מתוכנן, תוכל לחזור לעבודה בעוד כשבוע, אם תוכל מצב כלליבְּרִיאוּת. אם הניתוח בוצע על פי אינדיקציות דחופות לאוטם שריר הלב, התאוששות מלאה עשויה להימשך מספר שבועות, כך שתוכל לחזור לעבודה לא לפני 2-3 חודשים.
אם לפני סטנטינג פעילות מיניתאדם היה מוגבל על ידי התרחשות של כאב ב חזה, הנגרמת על ידי אספקת חמצן לא מספקת לשריר הלב, לאחר ביצועה, עלולה לעלות האפשרות לקיום יחסי מין.
שיקום
לאחר סטנטינג ו החלמה מלאהרופאים ממליצים בחום לעבור שיקום לב, הכולל:
- תוכנית של תרגילים גופניים המשפרים את תפקוד ההתכווצות של שריר הלב ומשפיעים לטובה על מערכת הלב וכלי הדם כולה.
- חינוך לאורח חיים בריא.
- תמיכה פסיכולוגית.
אימון גופני
שיקום לאחר סטטינג כולל בהכרח פעילות גופנית סדירה. מחקרים הראו שאנשים שמתחילים להתאמן באופן קבוע לאחר התקף לב ומבצעים שינויים מועילים אחרים באורח החיים, חיים זמן רב יותר ובעלי איכות חיים טובה יותר. בלי קבוע פעילות גופניתהגוף מפחית לאט את כוחו ויכולתו לתפקד כרגיל.

תוכנית זו צריכה לשלב פעילויות בריאות ללב (פעילות גופנית אירובית) כגון הליכה, ריצה, שחייה או רכיבה על אופניים, וכן תרגילי כוח ומתיחות המשפרים את סיבולת הגוף והגמישות.
עדיף כאשר תוכנית האימונים מורכבת על ידי רופא. תרגילי פיזיותרפיהאו מטפל שיקומי.
שינוי אורח חיים
שינוי באורח החיים לאחר סטנטינג הוא אחד האמצעים החשובים ביותר לשיפור הפרוגנוזה של החולים. זה כולל:
- תזונה בריאה - עוזרת ללב להתאושש, מפחיתה את הסיכון לסיבוכים ומפחיתה את האפשרות להיווצרות מחודשת של פלאקים טרשתיים בכלי הדם. התזונה צריכה להכיל כמות גדולה של פירות וירקות, דגנים מלאים, דגים, שמנים צמחיים, בשר רזה, מוצרי חלב דלי שומן. יש להגביל את השימוש במלח וסוכר, שומנים רוויים וטרנס, ולנטוש את השימוש לרעה באלכוהול.
- הפסקת עישון. עישון מעלה משמעותית את הסיכון למחלת לב כלילית על ידי מניעת דם עשיר בחמצן מהלב והחמרת גורמי סיכון אחרים, כולל לחץ דם גבוה, רמות כולסטרול וחוסר פעילות גופנית.
- בקרת משקל - יכולה לסייע בהורדת לחץ הדם, כמו גם לשפר את רמות הכולסטרול והגלוקוז בדם.
- שליטה בסוכרת היא מדד בריאותי חשוב מאוד לחולים במחלה זו. הסוכרת נשלטת בצורה הטובה ביותר באמצעות תזונה, ירידה במשקל, פעילות גופנית, תרופות וניטור קבוע של רמות הגלוקוז בדם.
- בקרת לחץ דם. ניתן לנרמל את לחץ הדם באמצעות ירידה במשקל, דיאטה דלת מלח, פעילות גופנית סדירה ו תרופות להורדת לחץ דם. זה עוזר למנוע אוטם שריר הלב, שבץ מוחי, מחלת כליות ואי ספיקת לב.
- בקרת כולסטרול בדם.

תמיכה פסיכולוגית
הסטטינג המועבר, כמו גם המחלה שגרמה לו, גורמים למטופל ללחץ. IN חיי היום - יוםכולם מתמודדים כל הזמן עם מצבי לחץ. כדי להתמודד עם הבעיות הללו, אנשים קרובים - חברים וקרובי משפחה, שצריכים לספק תמיכה פסיכולוגית - יכולים לעזור לו. אתה יכול להתייעץ עם פסיכולוג שיכול רמה מקצועיתלעזור לאדם להתמודד עם אירועי חיים מלחיצים.
טיפול רפואי לאחר תומכן
נטילת תרופות לאחר תומכן היא חובה, ללא קשר לסיבה שבגינה היא בוצעה. רוב האנשים נוטלים תרופות נגד קרישה עד שנה לאחר הניתוח. זה בדרך כלל שילוב של מינון נמוך של אספירין ואחד מהבאים:
- קלופידוגרל.
- פראסוגרל.
- טיקגרלור.

משך הטיפול ב-clopidogrel, prasugrel או ticagrelor תלוי בסוג הסטנט המושתל, כשנה. אספירין במינון נמוך נדרש לרוב החולים למשך שארית חייהם.
המרכז הינו מחלקה חדישה המצוידת בציוד אבחון וטיפול מתקדם ומציעה שירותי רופאים מהמובילים בארץ. לבית החולים אסותא יש אפשרות לבחור רופא בהתאם להעדפות המטופל. אם אתה צריך עזרה, אנא מלא את טופס הבקשה.
לקבלת ייעוץ
מה זה סטטינג?
סטנט הוא רשת מתכת קטנה וצינורית המשמשת לטיפול בעורקים צרים וחלשים.
הוא מותקן בעורק כחלק מההליך - אנגיופלסטיקה. השיטה הזאתמשחזר את זרימת הדם דרך כלי דם צרים או חסומים. הסטנט עוזר לתמוך בדופן הפנימית של הכלי במשך חודשים או שנים לאחר הטיפול.
סטנטים ממוקמים גם בעורקים חלשים כדי לשפר את אספקת הדם ולמנוע קרע.
מבנים אלה, ככלל, עשויים מרשת מתכת, לפעמים על בסיס בד. משתמשים בסטנטים לרקמות בעורקים גדולים.
חלק מהסטנטים מצופים בתרופה שמתפוגגת בהדרגה. בסיס קבוענכנס לכלי הדם. אלה הם סטנטים משחררי תרופות. התרופה מסייעת במניעת restenosis (היצרות מחדש).
אינדיקציות לסטנט כלי דם באסותא
טיפול בעורקים כליליים
רופאים משתמשים בסטנטים לטיפול במחלת לב כלילית (CHD). זוהי מחלה שבה נוצרים פלאקים טרשת עורקים שעווה בתוך העורקים הכליליים. הם מספקים דם לשריר הלב, מרווים אותו בחמצן.
מצב בו נוצר רובד בכלי הדם נקרא טרשת עורקים.
הרובד מצר את העורק, ומפחית את זרימת הדם המחומצן ללב. זה גורם לכאבים בחזה או מצב לא נוחהמכונה אנגינה פקטוריס.
פלאקים טרשתיים מגבירים את הסבירות לקרישי דם בעורק הכלילי. אם קרישי דם חוסמים אותו, מתרחש התקף לב.
רופאים משתמשים באנגיופלסטיקה כלילית ובסטנטים כדי לטפל ב-CAD. במהלך ההליך מוחדר צנתר בלון לכלי דם ומובל לעורק כלילי חסום. לאחר שהגיע לאזור הרצוי, הבלון מנופח, דוחס את הפלאק. זה משחזר את זרימת הדם, הפחתת אנגינה ותסמינים אחרים של CAD.
לאחר מכן, מניחים סטנט בתוך העורק. זה תומך בדפנות כלי השיט, מפחית את הסבירות של restenosis או חסימה. בנוסף, נעשה שימוש בסטנט אם עורק נקרע או ניזוק במהלך התערבות כלילית מלעורית.
גם בשימוש בסטנטים, על פי הסטטיסטיקה, ב-10-20% מהמקרים מתרחשת היצרות חוזרת או חסימה בשנה הראשונה לאחר סטנט כלילי. אם לא משתמשים בטכנולוגיה זו, הסבירות לסיבוכים עולה פי 10. היתרונות של תומכות עורקים כליליים עולים בהרבה על הסיכונים הכירורגיים, אבל המטופלים חווים סבירות מוגברתהתפתחות של סוכרת מסוג 2 ואי ספיקת כליות.
טיפול בעורקי הצוואר
רופאים משתמשים לטיפול במחלות של עורק הצוואר. רובדים טרשתיים נוצרים בכלי הדם העוברים לאורך כל צד של הצוואר. הם נושאים דם מחומצן למוח.
היווצרות פלאק מגבילה את אספקת הדם למוח ומהווה סיכון לשבץ מוחי. רופאים מניחים סטנטים לאחר ניתוח אנגיופלסטיקה. החוקרים ממשיכים לחקור את הסיכונים והיתרונות של תומכות קרוטיד.
טיפול בכלי דם אחרים
פלאקים טרשתיים יכולים גם להצר כלי דם אחרים, כמו אלה בכליות או בגפיים. זה ישפיע על תפקוד הכליות ועלול לגרום ליתר לחץ דם. כאשר כלי הדם מצטמצמים בגפיים, מתפתחת מחלת עורקים היקפית הגורמת לכאבים ועוויתות בזרוע או ברגל הפגועים. החסימה תנתק לחלוטין את זרימת הדם, מה שמחייב ניתוח.
כדי לחסל את הבעיות הללו, הרופאים פונים לטיפול באנגיופלסטיקה ותומכן. הסטנט תומך בכלי הדם על ידי השארתם פתוחים.
טיפול באבי העורקים
אבי העורקים הוא העורק הראשי המוביל דם מחומצן מהצד השמאלי של הלב אל הגוף. זה עובר דרך החזה, יורד לתוך חלל הבטן.
עם הזמן, חלקים מדופן אבי העורקים עלולים להיחלש, ולהוביל לבליטות - היווצרות מפרצת, בדרך כלל ב חלל הבטן. מפרצת יכולה להתפוצץ לפתע ולגרום לדימום פנימי רציני.
כדי למנוע קרע, הרופאים מציבים סטנט, היוצר בסיס תמיכה לעורק.
מפרצת יכולה להופיע גם בחלק של העורק שעובר בחלל החזה. סטנטים משמשים גם לטיפול בהם.
סגירה של אבי העורקים קרוע
בעיה נוספת שעלולה להתרחש באבי העורקים היא קרע בדופן הפנימית שלו. אם זרימת הדם תגבר, החור יתרחב. זה יפחית את זרימת הדם לרקמות. עם הזמן, העורק יקרע ויחסום את אספקת הדם. זה מתרחש בדרך כלל בחלק מאבי העורקים החזה.
החוקרים יפתחו ויבדקו סוגים חדשים של סטנטים המונעים זרימת דם דרך קרעים באבי העורקים. הסטנט ממוקם באזור הפגוע, עוזר להחזיר את זרימת הדם התקינה ולהפחית את הסיכון לקרע של העורק.
שאל שאלה לרופא
כיצד מבצעים סטנט וסקולרי במרפאת אסותא?
רופאים מציבים סטנטים במהלך הליך אנגיופלסטיקה. דרך פתח קטן בכלי דם במפשעה (הירך העליונה), בתדירות נמוכה יותר בזרוע או ברגל, מחדיר הרופא צנתר בלון ומקדם אותו למקום ההיצרות.
הוא משתמש בחומר ניגוד כדי לדמיין אזורים צרים או חסומים בעורק. בהגיעו לאזור הרצוי, הרופא מנפח את הבלון, מחליף את הרובד הטרשתי. זה מרחיב את העורק ומסייע בשיקום זרימת הדם. לאחר מכן מניחים את הסטנט. מוציאים את הבלון ומסירים אותו יחד עם הקטטר. הסטנט נשאר בתוך העורק. עם הזמן, התאים בעורק גדלים, מכסים את רשת הסטנט. הם יוצרים שכבה פנימית שנראית כמו כלי דם רגיל.
אם הכלי צר מאוד או קשה להגיע אליו עם צנתר, ייתכן שיידרשו מספר רב של צעדים כדי להציב את הסטנט. ראשית, הרופא משתמש בבלון קטן כדי להרחיב את העורק, ואז מסיר אותו. אחרי זה, הוא לוקח בלון מידה גדולה יותרשבתוכו ממוקם הסטנט. זהו השלב הסטנדרטי - דחיסה של רובד ומיקום סטנטים.
רופאים משתמשים במכשיר מיוחד - מסנן, כאשר הם מתקינים סטנט עורק הצוואר. זה מונע תנועה של קרישי דם וחתיכות פלאק לתוך המוח במהלך ההליך.
מפרצת אבי העורקים
ההליך להנחת סטנט בעורק עם מפרצת דומה לזה שתואר לעיל. עם זאת, הסטנט המשמש לטיפול בו שונה. הוא עשוי מבד במקום רשת מתכת ולעתים קרובות יש לו וו זעיר אחד או יותר.
הסטנט מתרחב עד שהוא משתלב היטב על דופן העורק. ווים נצמדים לקירות, מחזיקים את המבנה במקום. הסטנט יוצר רירית חדשה לאזור זה של הכלי. עם הזמן, התאים בעורק מתרבים ומכסים את הרקמה. נוצרת שכבה פנימית שנראית כמו כלי דם תקין.
הכנה להליך הסטנט
רוב הליכי הסטנט דורשים אשפוז. הרופא ימליץ לנושאים הבאים:
- מתי להפסיק לאכול ולשתות.
- אילו תרופות יש ליטול ביום ההליך.
- מתי יש צורך להגיע למרפאה וכו'.
בעת קבלת ההחלטה, הרופא בהחלט ייקח בחשבון נוכחות של מחלות כמו סוכרת, מחלת כליות, על מנת למנוע התפתחות סיבוכים.
לפני ההליך, הרופא יספר לך על התרופות שיש ליטול לאחר מכן. הם מונעים היווצרות של קרישי דם הקשורים לנוכחות של סטנט.
במהלך סטנט כלי דם במרפאת אסותא
ההליך אורך בדרך כלל כשעה. אבל זה עלול לקחת יותר זמן אם תומכים ממוקמים במספר עורקים. לפני התחלת הטיפול, המטופל יקבל תרופה שתעזור להרגיע אותו. הוא יהיה בהכרה כשהוא שוכב על הגב.
הרדמה מקומית מוחלת על האזור בו יוכנס הצנתר. המטופל לא ירגיש את הקטטר נע דרך העורק. אתה עלול להרגיש קצת כאב כאשר הבלון מנופח כדי למקם את הסטנט.
סטנטינג למפרצת אבי העורקים
למרות שהליך זה לוקח רק כמה שעות, לעיתים קרובות נדרש אשפוז של 2 עד 3 ימים.
לפני הסטנט, המטופל נקבע מַרגִיעַ. אם מתוכנן להתקין סטנט באבי העורקים בחלל הבטן, א הרדמה מקומיתבבטן. החולה בהכרה.
מתי מתוכננת מיקום סטנט אבי העורקים? חלל החזהבאמצעות הרדמה כללית.
לאחר הרדמה מקומית או כללית, הרופא יעשה חתך קטן במפשעה ויכניס צנתר לכלי דם שיוביל דרכו לאזור הפגוע.
לפעמים עושים שני חתכים (באזור המפשעה בכל רגל) אם יש למקם סטנט בשני אזורים. המטופל לא ירגיש את התקדמות הצנתר, הבלון והסטנט בתוך העורק.
שיקום לאחר סטנט כלי דם
לאחר כל הליך להנחת סטנט, הרופא מסיר את הצנתר מהעורק, מקום הכנסתו נחבש.
משקל קל מונח על גבי התחבושת כדי להפעיל לחץ ולמנוע דימום. החולה יהיה זמן מוגבלביחידה לטיפול נמרץ, לאחר מכן במחלקה, תנועתו תהיה מוגבלת.
האחות בודקת באופן קבוע את קצב הלב ולחץ הדם, וכן עוקבת אחר דימום ממקום הצנתר. יתכן כאן המטומה קטנה או "קשר" קשה, ניתן להבחין בכאב מסוים תוך שבוע.
חשוב לפנות לרופא בתנאים הבאים:
- דימום מתמיד ממקום החדרת הצנתר, או לתוך במספרים גדולים, אינו מפסיק בעת שימוש בתחבושת.
- יש כאב חריג, נפיחות, אדמומיות או סימנים אחרים של זיהום באזור.
אמצעי זהירות כלליים
טיפול לאחר סטנט
סביר להניח שהרופא ירשום אספירין ותרופות נוגדות טסיות אחרות בעלות השפעה מדכאת על קרישת הדם. הם מונעים היווצרות של קרישי דם עקב הימצאות סטנט בתוך העורק. קריש עלול לגרום להתקף לב, שבץ או בעיות חמורות אחרות.
אם נעשה שימוש בסטנט מתכתי, אספירין ותרופות אחרות נגד קרישה נלקחות למשך חודש אחד לפחות. אם הסטנט מוציא תרופות, משך הטיפול עשוי להיות 12 חודשים או יותר. הרופא המטפל יקבע במדויק את מהלך הטיפול האופטימלי.
הסיכון לקרישי דם עולה באופן משמעותי אם הפסקת תרופות נוגדות קרישה מופסקות מוקדם. חשוב להקפיד על הוראות הרופא בדיוק. ייתכן שתיאלץ ליטול אספירין למשך שארית חייך.
אם אתה מתכנן לעבור ניתוח מכל סיבה אחרת, הקפד לספר לרופא שלך שאתה נוטל תרופות אלה, מכיוון שהן מגדילות את הסיכון לדימום. בנוסף, הם עלולים לגרום לתופעות לוואי כגון פריחות אלרגיות.
אמצעי זהירות אחרים
הימנע מפעילות גופנית מאומצת והרמה כבדה זמן קצרלאחר סטנטינג. הרופא יציין מתי המטופל יכול לחזור לפעילות רגילה.
גלאי מתכות בשדה תעופה והתקנים דומים אחרים אינם משפיעים על המבנים הללו בתוך הגוף.
אם הסטנט הונח ברקמת אבי העורקים, הרופא ירשום מספר לימודי רנטגןבמהלך השנה הראשונה, אז יהיה צורך לבצע את המבחן מדי שנה.
אורח חיים לאחר סטנטינג
סטנטים עוזרים למנוע מהעורקים להיצרות ולחסום חודשים או שנים מאוחר יותר. עם זאת, הם אינם מרפאים לטרשת עורקים או לגורמי הסיכון שלה.
שינויים באורח החיים יסייעו במניעת היווצרות של פלאקים טרשתיים בעורקים. הרופא ייעץ בפירוט בנושאים אלה.
שינויים באורח החיים יכולים לכלול שינויים תזונתיים, הפסקת עישון, פעילות גופנית סדירה, ירידה במשקל, הפחתת מתחים. כמו כן, חשוב ליטול את כל התרופות שרשם הרופא. הרופא שלך עשוי להמליץ על נטילת סטטינים, תרופות להורדת רמות הכולסטרול בדם.
סיבוכים אפשריים לאחר סטנט כלי דם
סיכונים הקשורים לסטנטים
כ-1-2% מהאנשים עם עורק סטנט מפתחים קריש דם במקום הסטנט. קרישי דם עלולים לגרום להתקף לב, שבץ או בעיות חמורות אחרות. הסיכון הגדול ביותר לפקקת מתרחש בחודשים הראשונים לאחר התקנת המבנה.
משך הזמן שתרופות אלו נלקחות תלוי בסוג הסטנט. טיפול באספירין יכול להיות לכל החיים.
סטנטים משחררי תרופות עלולים להגביר את הסיכון לפקקת. עם זאת, מחקרים לא הוכיחו שסטנטים אלו מגבירים את הסבירות התקף לבאו מוות אם נעשה בו שימוש לפי הוראות רופא.
השלכות פוטנציאליות של סטנטינג לבבי
אנגיופלסטיקה ותומכן נושאים סיכון מועט סיבוכים רציניים, כמו:
- דימום מהמקום בו הוכנס הצנתר.
- נזק לעורק על ידי צנתר.
- הפרעת קצב (דופק לא סדיר).
- נזק לכליות שנגרם חומר ניגודבשימוש במהלך סטנטינג.
- תגובה אלרגית לניגודיות.
- התפתחות של זיהום.
בעיה נוספת שעלולה להופיע לאחר ניתוח אנגיופלסטיקה וסטנטינג היא צמיחה משמעותית של רקמות באזור הפגוע. זה מוביל להיצרות או חסימה של העורק. מצב זה נקרא restenosis.
השימוש בסטנטים משחררי תרופות מסייע במניעת בעיה זו. התרופה המשמשת עוצרת את צמיחת הרקמה העודפת.
השימוש בקרינה באזור זה תורם לעיכוב בצמיחת הרקמה. לשם כך, הרופא מחדיר חוט דרך הצנתר למבנה. הוא פולט קרינה, עוצר את צמיחת התאים סביב הסטנט, מונע חסימה.
סיבוכים אפשריים לאחר סטנט אבי העורקים בבטן
למרות נדירות, כמה בעיות חמורות מתעוררות כאשר נעשה שימוש בסטנט עבור מפרצת אבי העורקים הבטן. אלו כוללים:
- קרע מפרצת.
- חסימה של אספקת הדם לקיבה ולפלג הגוף התחתון.
- שיתוק ברגליים עקב הפרעה בזרימת הדם לחוט השדרה (נדיר ביותר).
בעיה אפשרית נוספת היא הזזת הסטנט בהמשך אבי העורקים. לפעמים זה קורה מספר שנים לאחר הסטנט. זה ידרוש הצבת סטנט חדש באזור המפרצת.
הגש בקשה
