אי ספיקת לב חריפההוא חוסר היכולת הפתאומי של שריר הלב לבצע את תפקידו לספק זרימת דם.
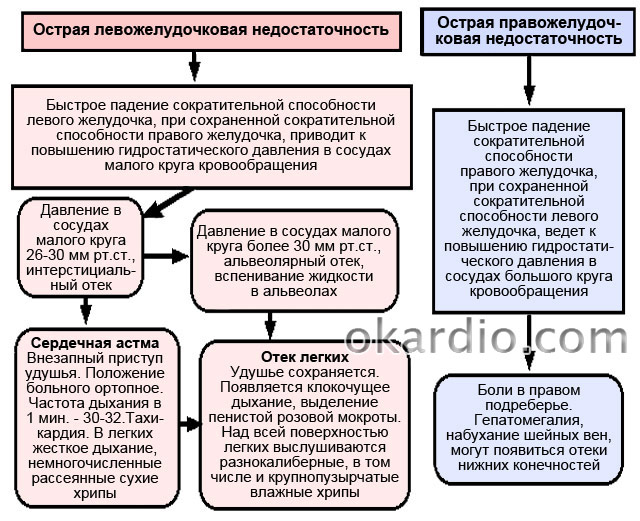
אי ספיקת לב חריפה של חדר שמאל- זו תוצאה של עומס מכני של החדר השמאלי וירידה פתאומית בתפקוד ההתכווצות של שריר הלב עם ירידה בתפוקת הלב, נפח השבץ וירידה בלחץ הדם.
לעתים קרובות יותר זה מתרחש עם אוטם שריר הלב, משבר יתר לחץ דם, דלקת שריר הלב חריפה, פריקרדיטיס exudative, קריעה של מסתמי הלב, פגמים מיטרליים ואבי העורקים ומתבטא באסטמה לבבית, בצקת ריאות והלם קרדיוגני.
אסטמה לבביתמתרחשת כתוצאה מקיפאון של דם במחזור הדם הריאתי, לרוב בלילה, ומאופיין בהתקף של חנק. יש חוסר אוויר, קוצר נשימה, דפיקות לב, שיעול יבש חלש דאגות. בבדיקה, המראה הסובל של הפנים, המיקום של אורתופניה עם רגליים מונמכות, העור חיוור-אפרפר, מכוסה זיעה קרה, אקרוציאנוזה, קוצר נשימה חמור, מושכים תשומת לב. הדופק של המטופל תוכן חלשלעיתים קרובות הפרעות קצב. גבולות הלב מורחבים לעתים קרובות שמאלה. בשמיעה, הטונים חירשים, לעתים קרובות נשמע קצב דהירה (דהירה דיאסטולית חדרית) או מופיע צליל לב שלישי, הקשור למילוי מהיר של החדרים. צליל בתדר נמוך זה נשמע בקודקוד הלב ובאזור בית השחי השמאלי;
הטון השני מעל עורק הריאה מחוזק ומפוצל. הלחץ העורקי יורד בהדרגה. בשמיעה בריאות, נשימה קשהנשמעים רעלים יבשים ולעיתים רטובים. ב-ECG - ירידה במשרעת גלי T, מרווח ST ושינויים האופייניים למחלה הבסיסית. בצילום הריאות יש טשטוש של דפוס הריאות, ירידה בשקיפות של החלקים הבסיסיים של הריאות והתרחבות של המחיצות הבין-לובולריות.
בצקת ריאות. הוא מאופיין בעלייה בלחץ התוך-וסקולרי, מה שמוביל לעלייה בנפח הנוזל החוץ-וסקולרי, שלמות הממברנה המכתשית-נימית מופרת ונוזל נכנס לחלל המכתשיות. לאחר מכן יש היפוקסיה, היפרקפניה וחמצת, קוצר נשימה בולט, שיעול עם שחרור של כיח ורוד מוקצף בשפע. תנוחה מאולצת, ישיבה (אורטופנאה), רועשת צפצופים, פנים ציאנוטיות, ורידי צוואר נפוחים, זיעה קרה. הדופק תכוף, הפרעות קצב, חלש, חוטי, לחץ עורקימופחת, קולות הלב עמומים, קצב הדהירה נקבע לעתים קרובות. בריאות, תחילה בחלקים התחתונים, ולאחר מכן על פני כל פני השטח, נשמעים רעלים רטובים שונים. ב-ECG נקבעים שינויים האופייניים למחלה הבסיסית. בנוסף, מרווח T wave ו-ST מופחתים, קיימים סוגים שונים של הפרעות קצב. בצילום הרנטגן של הריאות נקבע האפלה הומוגנית סימטרית בחלקים המרכזיים, צללים מפוזרים דו-צדדיים בעוצמה משתנה - צורה מפוזרת; ליקוי מוגבל או ממוזג של צורה מעוגלת באונות הריאות - צורת מוקד.
הלם קרדיוגני- מסכן חיים תסמונת קליניתהמתרחשת כתוצאה מירידה פתאומית בתפוקת הלב. בבסיס הלם קרדיוגנייש נזק נרחב לשריר הלב של החדר השמאלי, מה שמוביל לכשל בתפקוד השאיבה שלו עם ירידה משמעותית בתפוקת הלב וירידה בלחץ הדם. סיבה שכיחה להלם קרדיוגני היא חריפה אוטם טרנסמורלישריר הלב. בנוסף לאוטם שריר הלב, הלם קרדיוגני יכול להתרחש עם הפרעות קצב משמעותיות מבחינה המודינמית, קרדיומיופתיה מורחבת, וגם עם הפרעות מורפולוגיות - קרע מחיצה בין חדרית, היצרות קריטית של אבי העורקים, קרדיומיופתיה היפרטרופית. המודינמית מאופיינת בעלייה בלחץ הקצה-דיאסטולי של החדר השמאלי (יותר מ-18 מ"מ כספית), ירידה בתפוקת הלב (אינדקס הלב פחות מ-2 ליטר/דקה/מ"ר), עליה בהתנגדות הכוללת של כלי הדם ההיקפיים, ירידה בממוצע AT פחות מ-60 מ"מ כספית. (ראה הסעיף הרלוונטי - "אוטם שריר הלב").
חדר ימין חריףשל הלב נובע מאי ספיקת חדר ימין עקב לחץ מוגבר בעורק הריאתי במהלך החמרה של הלב הריאתי, תרומבואמבוליזם של כלי הריאה, היצרות מסתמיםתא המטען הריאתי.
תסחיף ריאתי (PE) הוא חסימה פתאומית של מיטת העורקים של הריאות על ידי פקקת (תמבולומה) שנוצרת בוורידים המערכתיים, לעיתים בחדר הימני או באטריום הימני, וכתוצאה מכך אספקת הדם לפרנכימה הריאתית נעצרת. . סיבה שכיחה ל-PE היא פקקת חריפהורידים עמוקים גפיים תחתונות(70% מהמקרים). כתוצאה מ-PE, ההתנגדות של כלי הדם הריאתיים עולה ויתר לחץ דם ריאתי מתרחש. מחלה חריפה של חדר ימין מתפתחת עם ירידה בנפח הדם במחזור הדם, נפח הדם הדקות, ירידה בלחץ הדם, אספקת הדם לגוף החיוני. איברים חשובים- מוח, לב, כליות.
במרפאת PE קיימות 3 תסמונות עיקריות
1 אי ספיקת חדר ימין חריפה - תסמונת קור pulmonale חריפה: א) עם תת לחץ דם עורקי או הלם (בדרך כלל עם תסחיף ריאתי מסיבי של ענפים גדולים) ב) בלעדיהם (בדרך כלל עם תסחיף ריאתי תת מסיבי).
תמיד מלווה בקוצר נשימה חמור, כאב אנגינאלי מאחורי עצם החזה אפשרי, המצריך אבחנה מבדלתעם אוטם שריר הלב, לפעמים יש כאבים בהיפוכונדריום הימני עקב מתיחה חריפה של קפסולת הכבד עקב גודש ורידי. אובייקטיבית: ציאנוזה מקרים חמורים- עד "דיו", סימנים של גודש ורידי מערכתי (נפיחות של ורידי צוואר הרחם עם דופק ורידי חיובי, CVP מוגבר, כבד מוגדל, בצקת היקפית), התרחבות קהות לב ימינה, קצב דהירה של חדר ימין, אוושה סיסטולית של אי ספיקת מסתם תלת-צדדית יחסית, גוון מבטא II ב-LA. אורתופניאה וגרסומות בריאות, בניגוד לאי ספיקה של LV, נעדרים. עלול להיות מסובך על ידי פרפור פרוזדורים עקב התרחבות חריפה של הפרוזדור הימני (RA).
2 אוטם ריאות. מלווה בקוצר נשימה פחות בולט, שיעול, המופטיזיס (לא סימפטום חובה), כאבי חזה בעלי אופי פלאורלי (מוגברת על ידי נשימה ושיעול). בבדיקה הציאנוזה בינונית, היחלשות מוקדית של טונוס הקשה ונשימה בריאות, ייתכנו גם גלים לחים ורעש חיכוך פלאורלי. שתי התסמונות בדרך כלל אינן משתלבות זו עם זו. אוטם ריאות נצפה לעתים קרובות יותר עם PE לא מסיבי (ביחס לענפים קטנים). מכיוון ש- PE חוזר על עצמו לעתים קרובות, "דלקות ריאות" חוזרות, במיוחד דו-צדדיות, צריכות להתריע בפני רופא ה-PE.
3 מה שנקרא תסמונת של סימנים קלים לא ספציפיים:
■ תסמינים מוחיים בלתי מובנים - עילפון, יכול להיות שוב ושוב, לפעמים עם יציאות לא רצוניותוהטלת שתן;
■ פעימות לב בלתי מובנות וטכיקרדיה, תחושת לחץ מעורפלת בחזה
■ מצב תת-חום בלתי מובן, שאינו חולף בפעולת טיפול אנטיביוטי, קשור בעיקר לפקקת ורידים.
בהתאם למידת החסימה של כלי הריאה, PE מתחלק למסיבי, תת מסיבי ולא מסיבי. ב-PE מסיבי, כאשר החסימה תופסת יותר מ-50% ממיטת העורקים הריאתית, המהלך מאופיין בהתפרצות חריפה, התקדמות של סימנים קליניים, התפתחות אי ספיקת נשימה וחדר ימין, ירידה ב-AT ופגיעה בפרפוזיה פנימית. איברים. ייתכן שהיא רֶגַע- סוף מוות פתאומי, אולי מחזור הדם,אשר מאופיינת בהתפתחות של הלם קרדיוגני עם תמונה בולטת של אי ספיקת חדר ימין, וכן מערכת הנשימה- עם קוצר נשימה חמור, טכיפניאה, ציאנוזה מפוזרת.
עם חסימת כלי דם ריאתית, מתפתחת מ-30% ל-50%. PE תת-מסיבי.הוא מאופיין בתפקוד לקוי של החדר הימני עם סימנים בולטים (תסמינים קליניים), המודינמיקה יציבה עם סיכון לסיבוכים בצורה של קור pulmonale חריף והלם קרדיוגני.
כאשר פחות מ-30% מעורק הריאה חסום, TELA לא מסיבי.בתמונה הקלינית, סימפטומים פחות בולטים. עשוי לעבור קורס עם תסמינים של אוטם ריאתי. יש פתאום כאב חדבחזה, המופטיזיס, קוצר נשימה, טכיקרדיה, קרפיטוס ופילטולים לחים בריאות, טמפרטורת הגוף עולה.
אִי סְפִיקַת הַלֵב- חריף או מצב כרונינגרמת על ידי היחלשות של התכווצות שריר הלב וגודש במחזור הריאתי או המערכתי. מתבטא בקוצר נשימה במנוחה או במאמץ קל, עייפות, בצקות, ציאנוזה (ציאנוזה) של הציפורניים והמשולש הנזוליאלי. אי ספיקת לב חריפה מסוכנת להתפתחות בצקת ריאות והלם קרדיוגני, אי ספיקת לב כרונית מובילה להתפתחות היפוקסיה באיברים. אי ספיקת לב היא אחת הסיבות השכיחות ביותר למוות אנושי.
ירידה בתפקוד ההתכווצות (השאיבה) של הלב באי ספיקת לב מביאה להתפתחות חוסר איזון בין הצרכים ההמודינמיים של הגוף ליכולת הלב למלא אותם. חוסר איזון זה מתבטא בעודף זרימה ורידית ללב ובהתנגדות ששריר הלב חייב להתגבר עליה להוצאת דם למיטה כלי הדם, על פני יכולת הלב להזיז דם למערכת העורקים.
לא בהיותה מחלה עצמאית, אי ספיקת לב מתפתחת כסיבוך פתולוגיות שונותכלי דם ולב: מחלת לב מסתמית, מחלה כרונית, קרדיומיופתיה, יתר לחץ דם עורקי וכו'.
עבור מחלות מסוימות (לדוגמה, יתר לחץ דם עורקי) העלייה בתופעות של אי ספיקת לב מתרחשת בהדרגה, לאורך שנים, בעוד שבאחרות (אוטם שריר הלב), המלווה במוות של חלק מהתאים התפקודיים, זמן זה מצטמצם לימים ושעות. עם התקדמות חדה של אי ספיקת לב (בתוך דקות, שעות, ימים), הם מדברים על צורתו החריפה. במקרים אחרים, אי ספיקת לב נחשבת ככרונית.
אי ספיקת לב כרונית משפיעה על 0.5 עד 2% מהאוכלוסייה, ולאחר 75 שנים שכיחותה היא כ-10%. משמעות הבעיה של שכיחות אי ספיקת לב נקבעת על ידי העלייה המתמדת במספר החולים הסובלים ממנה, דירוג גבוהתמותה ונכות של חולים.
גורם ל
בין הגורמים השכיחים ביותר לאי ספיקת לב, המופיעים ב-60-70% מהחולים, הם אוטם שריר הלב ומחלת עורקים כליליים. אחריהם מופיעות מחלת לב ראומטית (14%) וקרדיומיופתיה מורחבת (11%). בקבוצת הגיל מעל גיל 60, בנוסף ל-IHD, אי ספיקת לב נגרמת גם מיתר לחץ דם (4%). בחולים קשישים, סוכרת מסוג 2 והשילוב שלה עם יתר לחץ דם עורקי הם גורם שכיח לאי ספיקת לב.
גורמים המעוררים התפתחות של אי ספיקת לב גורמים לביטוי שלו עם ירידה במנגנוני הפיצוי של הלב. בניגוד לגורמים, גורמי סיכון הם בעלי פוטנציאל הפיך, והפחתה או ביטולם יכולים לעכב את החמרה באי ספיקת לב ואף להציל את חייו של המטופל. אלה כוללים: עומס יתר של יכולות פיזיות ופסיכו-רגשיות; הפרעות קצב, PE, משברים יתר לחץ דם, התקדמות של מחלת עורקים כליליים; דלקת ריאות, SARS, אנמיה, אי ספיקת כליות, יתר פעילות בלוטת התריס; נטילת תרופות קרדיוטוקסיות, תרופות המעודדות אגירת נוזלים (NSAIDs, אסטרוגנים, קורטיקוסטרואידים), המגבירות את לחץ הדם (איזדרין, אפדרין, אדרנלין). עלייה במשקל בולטת ומתקדמת במהירות, אלכוהוליזם; עלייה חדה ב-BCC עם מסיבית טיפול בעירוי; דלקת שריר הלב, שיגרון, אנדוקרדיטיס זיהומית; אי ציות להמלצות לטיפול באי ספיקת לב כרונית.
פתוגנזה
התפתחות של אי ספיקת לב חריפה נצפית לעתים קרובות על רקע אוטם שריר הלב, דלקת שריר הלב חריפה, הפרעות קצב חמורות (פרפור חדרים, טכיקרדיה התקפית וכו '). במקרה זה, ישנה ירידה חדה בפליטה הדקה ובזרימת הדם למערכת העורקים. אי ספיקת לב חריפה דומה מבחינה קלינית לאי ספיקת מחזור דם חריפה ולעיתים מכונה קריסת לב חריפה.
באי ספיקת לב כרונית, שינויים המתפתחים בלב הרבה זמןפיצוי על ידי עבודתו האינטנסיבית ומנגנוני הסתגלות של מערכת כלי הדם: עלייה בכוח ההתכווצויות של הלב, עלייה בקצב, ירידה בלחץ בדיאסטולה עקב התרחבות הנימים והעורקים, מה שמקל על התרוקנות של הלב במהלך הסיסטולה, ועלייה בזלוף רקמות.
עלייה נוספת בתופעות של אי ספיקת לב מאופיינת בירידה בתפוקת הלב, עלייה בכמות השיורית של הדם בחדרים, הצפתם במהלך הדיאסטולה ומתיחה יתרה של סיבי שריר שריר הלב. עומס היתר המתמיד של שריר הלב, המנסה לדחוף דם לתוך מיטת כלי הדם ולשמור על זרימת הדם, גורם להיפרטרופיה המפצה שלו. אולם בשלב מסוים מתרחש שלב הדקומפנסציה, עקב היחלשות שריר הלב, התפתחות ניוון ותהליכי טרשת בו. שריר הלב עצמו מתחיל לחוות חוסר באספקת דם ואספקת אנרגיה.
בשלב זה, מנגנונים נוירוהומורליים כלולים בתהליך הפתולוגי. הפעלת מנגנוני המערכת הסימפתטית-אדרנל גורמת לכיווץ כלי דם בפריפריה, התורמת לשמירה על לחץ דם יציב במחזור הדם המערכתי עם ירידה בתפוקת הלב. התכווצות כלי הדם הכלייתיים המתקבלת מובילה לאיסכמיה כלייתית, התורמת לאגירת נוזלים בין תאי.
הפרשת יותרת המוח מוגברת הורמון נוגד השתנהמגביר את תהליכי ספיגה חוזרת של מים, הגורמת להגדלת נפח הדם במחזור הדם, עלייה בלחץ הנימים והורידיים, והגברת הטרנסודציה של נוזלים לרקמות.
לפיכך, אי ספיקת לב חמורה מובילה להפרעות המודינמיות חמורות בגוף:
- הפרעה בחילופי גזים
כאשר זרימת הדם מואטת, ספיגת החמצן מהנימים על ידי הרקמות עולה מ-30% בנורמה ל-60-70%. ההבדל העורקי ברוויית החמצן בדם עולה, מה שמוביל להתפתחות של חמצת. הצטברות של מטבוליטים חסרי חמצון בדם ועבודה מוגברת של שרירי הנשימה גורמים להפעלת המטבוליזם הבסיסי. נוצר מעגל קסמים: הגוף חווה צורך מוגבר בחמצן, ומערכת הדם אינה מסוגלת לספק אותו. התפתחותו של מה שנקרא חוב החמצן מוביל להופעת ציאנוזה וקוצר נשימה. ציאנוזה באי ספיקת לב יכולה להיות מרכזית (עם סטגנציה במחזור הדם הריאתי ופגיעה בחמצון הדם) והיקפית (עם האטה בזרימת הדם וניצול מוגבר של חמצן ברקמות). מאז אי ספיקת מחזור בולטת יותר בפריפריה, אקרוציאנוזה נצפית בחולים עם אי ספיקת לב: ציאנוזה של הגפיים, האוזניים, קצה האף.
- בַּצֶקֶת
בצקת מתפתחת כתוצאה ממספר גורמים: אצירת נוזלים בין תאי עם עלייה בלחץ נימי והאטה בזרימת הדם; שימור מים ונתרן תוך הפרה של חילוף החומרים של מים-מלח; הפרות של הלחץ האונקוטי של פלזמת הדם בהפרעה בחילוף החומרים של חלבון; הפחתת חוסר ההפעלה של אלדוסטרון והורמון אנטי-דיורטי עם ירידה בתפקוד הכבד. בצקת באי ספיקת לב מוסתרת בתחילה, המתבטאת בעלייה מהירה במשקל הגוף וירידה בכמות השתן. הופעת בצקת גלויה מתחילה בגפיים התחתונות, אם המטופל הולך, או מהעצם העצה, אם המטופל שוכב. בעתיד מתפתחת טפטפת בטן: מיימת (חלל הבטן), הידרותורקס (חלל פלאורלי), הידרו-פריקרדיום (חלל קרום הלב).
- שינויים עומדים באיברים
גודש בריאות קשור להמודינמיקה לקויה של מחזור הדם הריאתי. מאופיין בנוקשות של הריאות, ירידה בנסיעת הנשימה חזה, ניידות מוגבלת של קצוות הריאה. מתבטא בברונכיטיס גודש, דלקת ריאות קרדיוגנית, המופטיזיס. סטגנציה של מחזור הדם הסיסטמי גורם להפטומגליה, המתבטאת בכבדות וכאב בהיפוכונדריום הימני, ולאחר מכן פיברוזיס לבבי של הכבד עם התפתחות רקמת חיבור בתוכו.
התרחבות חללי החדרים והפרוזדורים באי ספיקת לב עלולה להוביל לאי ספיקה יחסית של השסתומים האטריואנטרקולריים, המתבטאת בנפיחות של ורידי הצוואר, טכיקרדיה והתרחבות גבולות הלב. עם התפתחות דלקת קיבה גדושה, מופיעות בחילות, אובדן תיאבון, הקאות, נטייה לעצירות, גזים וירידה במשקל. עם אי ספיקת לב מתקדמת, מתפתחת מידה חמורה של תשישות - קכקסיה לבבית.
תהליכים גודשים בכליות גורמים לאוליגוריה, עלייה בצפיפות היחסית של שתן, פרוטאינוריה, המטוריה, צילינדוריה. הפרת תפקידי המרכז מערכת עצביםעם אי ספיקת לב, זה מאופיין בעייפות מהירה, ירידה בפעילות נפשית ופיזית, עצבנות מוגברת, הפרעת שינה, מצבי דיכאון.
מִיוּן
על פי קצב העלייה בסימני הפיצוי, מבחינים באי ספיקת לב חריפה וכרונית.
התפתחות של אי ספיקת לב חריפה יכולה להתרחש בשני סוגים:
- בהתאם לסוג השמאלי (אי ספיקה חריפה של חדר שמאל או פרוזדור שמאל)
- אי ספיקת חדר ימין חריפה
בהתפתחות של אי ספיקת לב כרונית, על פי הסיווג של Vasilenko-Strazhesko, ישנם שלושה שלבים:
אני (ראשוני) שלב- סימנים נסתרים של כשל במחזור הדם, המתבטא רק בתהליך פעילות גופניתקוצר נשימה, דפיקות לב, עייפות יתר; במנוחה חסרות הפרעות המודינמיות.
שלב שני (מבוטא).- סימנים של אי ספיקה ממושכת במחזור הדם והפרעות המודינמיות (סטגנציה של מעגלים קטנים וגדולים של מחזור הדם) מתבטאים במנוחה; נכות קשה:
- תקופה II A - הפרעות המודינמיות בינוניות בחלק אחד של הלב (אי ספיקת חדר שמאל או ימין). קוצר נשימה מתפתח במהלך פעילות גופנית רגילה, הביצועים מופחתים בחדות. סימנים אובייקטיביים - ציאנוזה, נפיחות ברגליים, סימנים ראשונייםהפטומגליה, נשימה קשה.
- תקופה II B - הפרעות המודינמיות עמוקות המערבות את כולו של מערכת הלב וכלי הדם(עיגול גדול וקטן). סימנים אובייקטיביים - קוצר נשימה במנוחה, בצקת בולטת, ציאנוזה, מיימת; נכות מלאה.
שלב III (דיסטרופי, סופי).- אי ספיקת מחזור וחילוף חומרים מתמשכים, נזק מורפולוגי בלתי הפיך למבנה האיברים (כבד, ריאות, כליות), תשישות.
תסמיני אי ספיקת לב
אי ספיקת לב חריפה
אי ספיקת לב חריפה נגרמת מהיחלשות בתפקוד של אחד מחלקי הלב: הפרוזדור השמאלי או החדר השמאלי, החדר הימני. אי ספיקת חדר שמאל חריפה מתפתחת במחלות עם עומס דומיננטי על החדר השמאלי (יתר לחץ דם, מחלת אבי העורקים, אוטם שריר הלב). עם היחלשות התפקודים של החדר השמאלי, הלחץ בוורידי הריאה, העורקים והנימים עולה, חדירותם עולה, מה שמוביל להזעה של החלק הנוזלי של הדם ולהתפתחות בצקת אינטרסטיציאלית ולאחר מכן בצקת מכתשית.
ביטויים קליניים אי ספיקה חריפההחדר השמאלי מוגש על ידי אסטמה לבבית ובצקת ריאות במכתשית. התקף של אסתמה לבבית מעורר בדרך כלל מתח פיזי או נוירו-נפשי. התקף של חנק חמור מתרחש לעתים קרובות בלילה, מה שמאלץ את החולה להתעורר בפחד. אסתמה לבבית מתבטאת בתחושה של חוסר אוויר, דפיקות לב, שיעול עם ליחה קשה להפרשה, חולשה קשה, זיעה קרה. המטופל נוקט במצב של אורתופניאה - יושב עם רגליו למטה. בבדיקה - העור חיוור עם גוון אפרפר, זיעה קרה, אקרוציאנוס, קוצר נשימה חמור. מילוי חלש ותכוף של דופק אריתמי, הרחבת גבולות הלב שמאלה, גווני לב עמומים, קצב דהירה נקבעים; לחץ הדם נוטה לרדת. בריאות, נשימה קשה עם פרחות יבשות מדי פעם.
עלייה נוספת בקיפאון של המעגל הקטן תורמת להתפתחות בצקת ריאות. חנק חריף מלווה בשיעול עם שחרור כמויות גדולות של קצף צבע ורודכיח (עקב נוכחות של זיהומים בדם). מרחוק נשמעת נשימה מבעבעת עם גלים לחים (תסמין של "סמובר רותח"). תנוחת המטופל היא אורטופנאה, הפנים ציאנוטיות, ורידי הצוואר מתנפחים, העור מכוסה בזיעה קרה. הדופק דמוי חוט, הפרעות קצב, תכופות, לחץ הדם מופחת, בריאות יש גלים רטובים בגדלים שונים. בצקת ריאות היא מצב חירום הדורש אמצעי טיפול נמרץ, מכיוון שהוא יכול להיות קטלני.
אי ספיקת לב חריפה פרוזדורי שמאל מתרחשת עם היצרות מיטרלי (שסתום פרוזדורי שמאל). מתבטאת קלינית באותם מצבים כמו אי ספיקת חדר שמאל חריפה. אי ספיקת חדר ימין חריפה מתרחשת לעתים קרובות עם תרומבואמבוליזם של ענפים גדולים של עורק הריאה. קיפאון מתפתח ב מערכת כלי הדםמעגל גדול של זרימת דם, המתבטא בנפיחות ברגליים, כאב בהיפוכונדריום הימני, תחושת מלאות, נפיחות ופעימות של ורידי צוואר הרחם, קוצר נשימה, ציאנוזה, כאב או לחץ באזור הלב . הדופק ההיקפי חלש ותכוף, לחץ הדם מופחת בחדות, CVP מוגבר, הלב מוגדל ימינה.
במחלות הגורמות לדיקומפנסציה של חדר ימין, אי ספיקת לב מתבטאת מוקדם יותר מאשר באי ספיקת חדר שמאל. זה נובע מיכולות הפיצוי הגדולות של החדר השמאלי, החלק החזק ביותר של הלב. עם זאת, עם ירידה בתפקוד החדר השמאלי, אי ספיקת לב מתקדמת בקצב קטסטרופלי.
אי ספיקת לב כרונית
השלבים הראשוניים של אי ספיקת לב כרונית יכולים להתפתח בהתאם לסוגי הפרוזדורים השמאלי והימני, השמאלי והימין. עם מום באבי העורקים, אי ספיקה שסתום מיטרלייתר לחץ דם עורקי, אי ספיקה כליליתסטגנציה מתפתחת בכלי המעגל הקטן ואי ספיקת חדר שמאל כרונית. הוא מאופיין בשינויים בכלי הדם ובגזים בריאות. יש קוצר נשימה, התקפי אסטמה (לעיתים קרובות יותר בלילה), ציאנוזה, דפיקות לב, שיעול (יבש, לפעמים עם hemoptysis), עייפות מוגברת.
גודש בולט עוד יותר במחזור הדם הריאתי מתפתח באי ספיקה כרונית של פרוזדור שמאל בחולים עם היצרות מסתם מיטרלי. מופיעים קוצר נשימה, ציאנוזה, שיעול, hemoptysis. עם גודש ורידי ממושך בכלי המעגל הקטן, מתרחשת טרשת של הריאות וכלי הדם. ישנה חסימה ריאתית נוספת למחזור הדם במעגל הקטן. לחץ מוגבר במערכת עורקי הריאה גורם לעומס מוגבר על החדר הימני, הגורם לאי ספיקה שלו.
עם נגע דומיננטי של החדר הימני (אי ספיקת חדר ימין), מתפתח גודש במחזור הדם המערכתי. אי ספיקת חדר ימין עשויה להתלוות למחלת לב מיטרלי, פנאומוסקלרוזיס, אמפיזמה ריאתית ועוד. קיימות תלונות על כאבים וכבדות בהיפוכונדריום הימני, הופעת בצקת, ירידה בשתן, התרחקות והגדלה של הבטן, קוצר נשימה בזמן תנועה. ציאנוזה מתפתחת, לפעמים בגוון איקטרי-ציאנוטי, מיימת, ורידים צוואריים והיקפיים מתנפחים, והכבד גדל בגודלו.
אי ספיקה תפקודית של חלק אחד של הלב לא יכולה להישאר מבודדת לאורך זמן, ועם הזמן, אי ספיקת לב כרונית מוחלטת מתפתחת עם גודש ורידי בהתאם למחזורים הקטנים והגדולים. כמו כן, התפתחות של אי ספיקת לב כרונית מצוינת עם נזק לשריר הלב: דלקת שריר הלב, קרדיומיופתיה, מחלת עורקים כליליים, שיכרון.
אבחון
מאחר ואי ספיקת לב היא תסמונת משנית המתפתחת עם מחלות ידועות, יש לכוון אמצעי אבחון לגילוי מוקדם שלה, גם בהיעדר סימנים ברורים.
כאשר לוקחים היסטוריה קלינית, יש לשים לב ככל הנראה לעייפות ולקוצר נשימה סימנים מוקדמיםאִי סְפִיקַת הַלֵב; למטופל יש מחלת עורקים כליליים, יתר לחץ דם, לקה בהתקף לבהתקפי שריר הלב והראומטיים, קרדיומיופתיה. זיהוי בצקת ברגליים, מיימת, דופק מהיר באמפליטודה נמוכה, האזנה לצליל הלב III ועקירה של גבולות הלב הם סימנים ספציפיים לאי ספיקת לב.
אם יש חשד לאי ספיקת לב, הרכב האלקטרוליט והגז של הדם נקבע, איזון חומצה-בסיס, אוריאה, קריאטינין, אנזימים קרדיו-ספציפיים, אינדיקטורים לחילוף חומרים של חלבון-פחמימות.
א.ק.ג לשינויים ספציפיים עוזר לזהות היפרטרופיה ואי ספיקה של אספקת דם (איסכמיה) של שריר הלב, כמו גם הפרעות קצב. על בסיס אלקטרוקרדיוגרפיה נעשה שימוש נרחב במבחני מאמץ שונים באמצעות אופני כושר (ארגומטריה של אופניים) ו"הליכון" (בדיקת הליכון). בדיקות כאלה עם רמת עומס עולה בהדרגה מאפשרות לשפוט את יכולת המילואים של תפקוד הלב.
תחזית ומניעה
סף ההישרדות של חמש שנים לחולים עם אי ספיקת לב הוא 50%. הפרוגנוזה לטווח ארוך משתנה, היא מושפעת מחומרת אי ספיקת הלב, הרקע הנלווה, יעילות הטיפול, אורח חיים וכו'. טיפול באי ספיקת לב על שלבים מוקדמיםיכול לפצות באופן מלא על מצבם של החולים; הפרוגנוזה הגרועה ביותר נצפית באי ספיקת לב בשלב III.
אמצעים למניעת אי ספיקת לב הם מניעת התפתחות מחלות הגורמות לה (CHD, יתר לחץ דם, מומי לב ועוד), וכן גורמים התורמים להופעתה. על מנת למנוע התקדמות של אי ספיקת לב שכבר מפותחת, יש צורך לעמוד בדרישות מצב אופטימליפעילות גופנית, נטילת תרופות שנקבעו, ניטור מתמיד על ידי קרדיולוג.
אי ספיקת לב חריפה היא תסמונת של מצב מתפתח בצורה חריפה, המתאפיינת בהופעה מהירה של סימנים קליניים, כתוצאה מעבודת התכווצות מופחתת של הלב, הגורמת להפרעות המודינמיות ושינויים בלב. מחזור הדם הריאתי. אי ספיקת לב חריפה היא הפרעה בתפקוד הלב בצורה של תפוקת לב מופחתת, לחץ מוגבר ב-ICC (מחזור הדם הריאתי), תת-פרפוזיה של רקמות וגודש היקפי.
מחלה זו מתבטאת בהתקף, המתאפיין בקוצר נשימה פתאומי עם מעבר לחנק, כלומר אסתמה לבבית. בהיעדר הקלה בזמן בהתקף, אי ספיקת לב חריפה מתפתחת למצב חמור יותר, כגון בצקת ריאות. בנוסף, לתסמונת זו יש גם שם שני - זהו אי ספיקת חדר שמאל חריף (ALHF) והוא מוסבר על ידי העובדה שבמצב זה, התכווצות LV מופחתת בחדות.
ככלל, תסמונת זו מתייחסת לפתולוגיה המתפתחת כתוצאה מפיחות של אי ספיקת לב. טבע כרוני(CHF), אך עלול להתפתח ללא מחלת לב קודמת.
אי ספיקת לב חריפה נחשבת לאחד המצבים מסכני החיים הנפוצים ביותר הדורשים טיפול רפואי דחוף.
גורם לאי ספיקת לב חריפה
עם צורה זו של פתולוגיה, ההתכווצות של שריר הלב מופחתת בחדות, מה שהופך תוצאה של עומס יתר של שריר הלב, ירידה במסת התפקוד שלו וביכולת לבצע את התפקוד המתכווץ של מיוציטים, או כתוצאה מהפחתת שריר הלב. תאימות של דפנות הלב.
לפיכך, הגורמים להתפתחות אי ספיקת לב חריפה הם הפרעות שונות בשריר הלב של תכונות סיסטוליות או דיאסטוליות על רקע התקף לב; דלקתי ודיסטרופי תהליכים פתולוגייםבשריר הלב; חריגות טכי-ריתמיות וברדי-אריתמיות.
כמו כן, אי ספיקת לב חריפה נוצרת כתוצאה מעומס יתר פתאומי של שריר הלב לאחר התנגדות מוגברת ביציאת הדם, למשל, ביתר לחץ דם, מומים באבי העורקים,. בנוסף, מצב אופייני זה מתרחש עם אופי שלאחר אוטם, מצבים חמורים של דלקת שריר הלב הנרחבת כתוצאה מקרע של המחיצה בין החדרים, תפקוד לא מספק של המסתמים התלת-קוספידיים או המיטרלים.
אי ספיקת לב חריפה יכולה להתרחש עם לחץ גופני או פסיכו-רגשי מוגבר, זרימת דם מוגברת, כאשר החולה שוכב על רקע של שריר הלב משוחרר עם אבחנה של אי ספיקת לב כרונית.
סיבות שאינן לבביות התורמות להיווצרות אנומליה זו כוללות סוגים שונים של זיהומים, צורות חריפות של הפרעות במוח, התערבויות כירורגיותתוכנית גדולה, אי ספיקת כליות, מנת יתר תרופותוהתעללות באלכוהול.
תסמיני אי ספיקת לב חריפה
רָאשִׁי סימנים קלינייםאי ספיקת לב חריפה הם: קוצר נשימה בצורה של קוצר נשימה, קצב לב מוגבר, גבולות הלב מורחבים כתוצאה מהיפרטרופיה של שריר הלב וחללי לב מוגדלים, הפטומגליה, במיוחד בצד שמאל, בצקת ממוקמת על פריפריה ו-CVP מוגבר (לחץ ורידי מרכזי). בהתבסס על נתוני מחקר אקו-קרדיוגרפי, מתגלה שבר פליטה מופחת, ומחקר רנטגן חושף תופעות של תהליכים גודשים בריאות.
אי ספיקת לב חריפה מאופיינת בצורה של חדר שמאל וצורה של חדר ימין.
תסמיניה מאופיינים בהתקף אופייני של אסתמה מסוג לב בשלב הבין-סטיציאלי של המחלה ובצקת ריאות בשלב המכתשי של ALVN. ככלל, היווצרות אסתמה לבבית מתרחשת בלילה, כאשר החולה ישן. ברגע זה הוא חווה מחסור חריף באוויר, פחד ממוות ומתעורר. בנוסף, יש סוג של שיעול של דמות פריצה. סימנים של קוצר נשימה חמור, שבהם הנשימה קשה, מאלצים את המטופל לקחת מיקום אנכיאו לעמוד ליד חלון פתוח כדי ללגום אוויר צח. יחד עם זאת, עיני המטופל מראות חרדה, סבל. ממש בתחילת ההתקף, העור הופך חיוור, הופך לגוון כחול, ואז המטופל מתחיל להזיע בשפע. בנוסף, ניתן לראות נפיחות של הוורידים בצוואר, הנשימה מזרזת. הופעת שיעול יבש מלווה בליחה, ולעיתים אף בתערובת של דם. עם תהליכים מתקדמים ב-ICC, ליחה מופרדת בצורה של קצף נוזלי עם דם או נוזל בעל גוון ורוד. וזה כבר סימן אופייני להתפתחות בצקת ריאות.
בזמן בדיקת איברים מערכת נשימהקוצר נשימה מצוין עם מספר נשימות של ארבעים או שישים בדקה. בשיא ההתקף בעת היחלשות נשימה שלפוחיתבתוך הריאות החלק התחתוןצפצופים נשמעים עם מאפיין רטוב ומבעבע דק. במקרים מסוימים, זה יכול להמשיך ללא צפצופים של תכונות רטובות. בקטגוריה אחרת של חולים נשמעים צפצופים יבשים של אטיולוגיה של שריקות. זה נצפה בעיקר עם התקפותיו והוא מוסבר על ידי העובדה שברגע זה מתפתחת עווית בסימפונות, אשר מתעוררת על ידי הפרעות במחזור הדם בכלי הריאות.
השינויים האופייניים ביותר באי ספיקת לב חריפה הם איברי הדם. כאן יש תסמינים של הפרעות קצב תכופות של הדופק עם קולות לב עמומים. ממש בתחילת התקף לחץ הדם עלול לעלות מעט, ובעתיד הוא יפחת. אבל לפעמים הלחץ קבוע מיד במדדים התחתונים. בהתקף עם סימנים של קוצר נשימה חד בצורת קוצר נשימה, כמו גם שיעול עם ליחה וכמות משמעותית של התפרצויות ריאתיות, קשה להקשיב לגווני לב עמומים בזמן ההאזנה. במקרה זה, ניתן לקבל אינדיקטורים מדויקים יותר לתפקוד הלב באמצעות הדופק ולחץ הדם.
התקפי החנק, עם חומרתם והפרוגנוזה שלהם, הם מגוונים. ברגעים מסוימים, אי ספיקת לב חריפה יכולה להתחיל בפתאומיות, בעוד שבאחרים, קוצר הנשימה מתגבר תחילה, לאחר מכן מופיעים דפיקות לב, ולאחר מכן הרווחה הכללית מחמירה.
לעיתים התקפים של אי ספיקת לב חריפה מתאפיינים במשך של מספר דקות ויכולים להסתיים מעצמם ללא התערבות רפואית. אבל, ככלל, הם נמשכים זמן רב יותר. ברגעים כאלה, עזרה בטרם עת עובד רפואייכול לגרום למוות כתוצאה מבצקת ריאות, קריסה או דיכאון חמור של מרכז הנשימה.
אי ספיקת לב חריפה בילדים
מחלה זו היא פתולוגיה רב-פקטוריאלית, המאופיינת בהפרה של הטבע הראשוני של הלב עם מספר חריגות המודינמיות, התאמות הורמונליות ועצביות הקשורות לכיוון שמירה על זרימת הדם, התואמת את צורכי הגוף. ילדים עם אי ספיקת לב חריפה מאופיינים בפרוגנוזה רצינית ביותר של המחלה עם אפשרי תוצאה קטלנית, עם מתן טיפול רפואי מוסמך בטרם עת.
בילדים, אי ספיקת לב חריפה מסווגת לחדר שמאל (OLZHN), חדר ימין (ARHF), אריתמוגני וסך הכל. בנוסף, מדובר בצורה סיסטולית, דיאסטולית ומשולבת.
אי ספיקת לב חריפה סיסטולית מאופיינת בהתפתחות כתוצאה מפגיעה בשריר הלב או עומס יתר שלו, הנגרמת על ידי עלייה בלחץ, למשל, עם היצרות אבי העורקים, או עלייה בנפח הלב עם פגם במחיצה בין החדרים. . תסמונת זו של הצורה הדיאסטולית מאופיינת בהפרה של תהליכי הרפיה בדיאסטולה, למשל, בקרדיומיופתיה חסימתית; הקטנת גודל חללי הלב או קיצור פנימה כמויות משמעותיותדיאסטולה בצורה טכיסיסטולית של הפרעות קצב.
בין הסיבות התורמות להתפתחות מחלה כזו בילדים כמו אי ספיקת לב חריפה, ישנם שינויים שונים בריאות ובסימפונות בעלי אופי חריף (pneumothorax, פגיעה ריאות חריפה, דלקת ריאות, אטלקטזיס), אשר עבורם המנגנון האופייני ל התפתחות הפתולוגיה היא יתר לחץ דם ריאתי והיפוקסיה כתוצאה מ-shunting. בנוסף, רעילות אנדוגנית ואקסוגנית, מחלת כוויות, אלח דם עומדים גם בבסיס היווצרות פתולוגיית ילדות זו. אלו הם בדיוק אותם תנאים בגוף שבהם הובלת גלוקוז וחמצן אינה יכולה לכסות את הצרכים ההולכים וגדלים של רקמות ואיברים.
אצל ילדים, לאי ספיקת לב חריפה יש שלוש דרגות של מהלך המחלה. לתואר הראשון תסמונת פתולוגיתטכיקרדיה וקוצר נשימה אופייניים, המתבטאים בבירור אצל ילד ב מצב רגוע. אינדיקטור קליני חשוב הוא היחס המשתנה בין קצב הלב לנשימה. יחד עם זאת, יחס זה בילדים מתחת לשנת החיים הראשונה של הדופק לנשימה יהיה גבוה משלוש, ובילדים לאחר שנה - כמעט חמש. בנוסף, מציינים קולות לב של אטיולוגיה חירשת, גבול קהות הלב מתרחב.
עם הדרגה השנייה של אי ספיקת לב חריפה אינדיקטור חשובמחלות בילדים נחשבות להיפרוולמיה מפצה, שיכולה להתרחש בשני מצבים. במקרה הראשון, חוסר הפיצוי של מעגל אחד של מחזור הדם שולט בילד או אי ספיקה מוחלטתמחזור זה. באי ספיקת לב חריפה מדרגה שנייה (A), על רקע דומיננטיות של גודש ב-BCC, לילד חולה יש עלייה בגודל הכבד, ומופיעה בצקת periorbital. אבל הסימנים של עלייה בלחץ הוורידי המרכזי עקב חוסר פיצוי מתפתחים במהירות על פני תקופה של מספר דקות או שעות.
במקרה של עלייה הדרגתית במחלה תוך יומיים, CVP עשוי להיות תקין עם הגדלה מתקדמת של הכבד. במקרה זה, הוא ממלא תפקיד חיץ. קולות לב עמומים נשמעים גם עם הרחבה אפשרית של הגבולות. עם סטגנציה של דם ב-ICC, בנוסף לטכיקרדיה, מתעצמים תהליכים שיורדים לאחר השימוש בטיפול בחמצן. לילד יש צפצופים מפוזרים, אופי מבעבע קטן, אפשר גם לקבוע את הטון השני על עורק הריאה. באי ספיקת לב חריפה מהדרגה השנייה (B), בצקת היקפית, אוליגוריה עם בצקת אפשריתריאות.
הדרגה השלישית בילדים מאופיינת בצורה היפוסיסטולית, שבה תת לחץ דם מתפתח על רקע עומס יתר קליני של ה-ICC. תסמונת הלם המודינמית מאופיינת באקוטית כשל במחזור הדםכתוצאה מירידת לחץ עורקי ורידי.
תרגול IT ( טיפול אינטנסיבי) ו יַלדוּתמקצה אי ספיקת לב חריפה, המאופיינת במומי לב שונים, הרעלה חומרים רעילים, ויכול להתפתח גם כתוצאה ממחסור באנרגיה והיפוקסיה. כמו כן, בהתפתחותו היא קשורה לשינויים העמוקים ביותר בלב עצמו, המתבטאת בתנועה סיסטולית בצורת "פיתול" ודיאסטולי - בצורת "התפתלות". לפיכך, הפרעות בתפקוד של סיסטולה ודיאסטולה מתבטאים בירידה בתפוקת הלב עם תפקוד LV תקין או מופחת.
אצל ילדים, פתולוגיה זו מתפתחת בשני שלבים. בשלב הראשון, הדיאסטולה מופחתת בזמן ללא נפילה מפושטת בזרימה ללב, אם כי כבר קיימים סימפטומים של תהליכי סטגנציה ב-BCC. בשלב השני, הדיאסטולה יורדת ללא פיצוי וזה גורם להיפוסיסטולה, המלווה ביתר לחץ דם, בצקת ריאות ותרדמת.
טיפול חירום באי ספיקת לב חריפה
האמצעים העיקריים למתן טיפול חירום לחולה עם תסמונת אי ספיקת לב חריפה כוללים: עזרה ראשונה וטיפול רפואי, לפני אשפוז הנפגע.
במקרה הראשון של מחלה עם התקף אסטמה בעל אופי לבבי, ראשית, יש צורך להפחית את ההתרגשות המוגברת של מרכז הנשימה; שנית, להפחית את הקיפאון של הדם ב-ICC; שלישית, להגביר את תפקוד ההתכווצות של שריר הלב LV. לשם כך, המטופל נח ונותן לו תנוחה עם רגליו למטה או חצי ישיבה במיטה, אם אין מצב קולפטואיד. לאחר מכן מורחים חוסמי עורקים על אזור הגפיים התחתונות כדי למנוע הפרעה בזרימת הדם העורקית. עם לחץ דם סיסטולה של 90 מ"מ כספית. אומנות. לתת למטופל ניטרוגליצרין מתחת ללשון כל שלוש דקות, עד ארבע טבליות, עם סבילות טובה של התרופה. כמו כן, במידת האפשר, אתה יכול להוריד את הרגליים לתוך אגן מים חמים ולספק אוויר צח, ולשחרר את המטופל מסחיטת בגדים.
השלב הטרום-אשפוזי או טיפול חירום באמבולנס הוא ביצוע נוירולפטאנלגזיה. כדי להפחית את ריגוש היתר של הנשימה, אומנופון, מורפיום או פרומדול עם אטרופין ניתנים תת עוריים כדי להפחית את האפקט הווגוטרופי. סמים. לאחר מכן מתבצע טיפול בחמצן באמצעות צנתר אף. אם קיימת קצף עז, השתמש בחמצן המורטב באלכוהול או במסרי קצף. יש צורך לשאוף אדי אלכוהול במשך שלושים או ארבעים דקות, ולאחר מכן לתת חמצן לשאוף במשך כחמש עשרה דקות ולחזור על שאיפת תערובת החמצן-אלכוהול שוב.
השלב האחרון הוא החדרת תרופות משתנות בצורה של תמיסת Lasix 1% עד שמונה מיליליטר עם מתן סילון תוך ורידי.
כאשר לחץ הדם תקין או מוגבר, ניטרוגליצרין נטפטף לווריד בתמיסה פיזית, 25 טיפות לדקה, כדי להפחית את לחץ הדם הראשוני בעשרים אחוז. אם הלחץ לא מתייצב, תרשום תרופות נגד יתר לחץ דם כמו Nitroprusside Na תוך ורידי בטפטוף עד שלחץ הדם יורד ל-90/60 מ"מ כספית. אמנות, אבל לא נמוך יותר. ככלל, תרופה זו ניתנת לזמן קצר, מוגנת מאור, כך שלא נוצרים בה ציאנידים.
בלחץ מופחת ניתנים דופמין, Mezaton, Cordiamin. אם לחץ הדם אינו מגיע ל-80 מ"מ כספית, ניתנת נוראפינפרין. לאחר התיישבות לחץ הדם, והתהליכים העמוסים עדיין בולטים במקצת, מתווסף מתן תוך ורידי מקביל של ניטרוגליצרין.
טיפול אי ספיקת לב חריפה
בכל סוג של אי ספיקת לב חריפה עם נוכחות הפרעות קצב, מנסים להחזיר קצב תקין.
לטיפול ב-ALVN congestive, נעשה שימוש בתיקון התנאים שגרמו להתפתחותו. מצב זה אינו מצריך טיפול עצמי. במקרה זה, ניטרוגליצרין עד מיליגרם אחד נקבע באופן תת לשוני והמיקום המוגבה של המטופל. עם סטגנציה אופיינית של דם - להעלות חלק עליוןתא המטען, בהיווצרות בצקת ריאות - תנוחת ישיבה, בעוד הרגליים חייבות לרדת למטה. עם זאת, פעולות אלה אינן מקובלות עם לחץ דם גבוה.
אחד היעילים סוכנים תרופתייםבאי ספיקת לב חריפה, furosemide נחשב, אשר, לאחר מתן תוך ורידיגורם, לאחר חמש עשרה דקות, לפריקת המודינמיקה של שריר הלב, אשר מוגברת עוד יותר עקב פעולת הפיתוח של התרופה. בצורות חמורות של בצקת ריאות, Furosemide נקבע עד 200 מ"ג.
עם תהליכים בולטים של טכיפניאה ותסיסה פסיכומוטורית באי ספיקת לב חריפה, נקבעים משככי כאבים נרקוטיים. לדוגמה, מורפיום מווסת את הרחבת כלי הדם הורידיים, מפחית את העומס על שריר הלב, מפחית את העבודה של שרירי הנשימה ומדכא את מרכז הנשימה. כך, העומס על הלב מופחת, עירור פסיכומוטורי ופעילות סימפטואדרנל מופחתים. התוויות נגד לטיפול כזה הן בצקת מוחית, הרעלה בתרופות המדכאות את הנשימה.
לטיפול בצורה חמורה של סטגנציה ב-ICC, אם אין יתר לחץ דם עורקי, נקבעת טפטוף תוך ורידי של Isosorbide dinitrate או Nitroglycerin עם ניטור חובה של קצב הלב ולחץ הדם.
עם ALVN בשילוב או לחץ דם מופחת לאחר כישלון הטיפול הקודם, מתן חומרים אינוטרופיים שאינם גליקוזידים נקבע. במקרה זה, Dobutamine, Dopamine, Norepinephrine משמשים תוך ורידי, ואולי בשילוב.
במאבק נגד היווצרות קצף בבצקת ריאות משתמשים במסירי קצף שהורסים קצף זה. במקרה זה, נעשה שימוש באדי אלכוהול, דרכם מועבר חמצן ולאחר מכן מסופק לחולה עם אי ספיקת לב חריפה באמצעות מסכות או צנתר דרך האף.
במקרים בהם תסמינים של בצקת ריאות נמשכים עם המודינמיקה יציבה, ניתנים גלוקוקורטיקואידים כדי להפחית את החדירות. כדי לתקן הפרות של תהליכי מיקרו-סירקולציה, כמו גם עם בצקת ממושכת, הפרין מנוהל תוך ורידי, ולאחר מכן הוא מוחדר בקצב של עד 900 IU / h.
בהיעדר תסמינים של סטגנציה באי ספיקת לב חריפה, המטופל חייב להיות במצב אופקי. הקפד לספק לו משכך כאבים. במקרים של ברדיקרדיה, אטרופין ניתנת תוך ורידי באופן מיידי.
על רקע תמונה מפורטת של הלם, הטיפול באי ספיקת לב חריפה מתחיל בשימוש בתחליפי פלזמה בשליטה של קצב הנשימה, קצב הלב, לחץ הדם והאזנה חובה של הריאות. חולים עם הלם קרדיוגני נתונים לאשפוז, במידת האפשר, במחלקה לכירורגית לב.
תאריך פרסום המאמר: 18/12/2016
המאמר עודכן לאחרונה: 18/12/2018
ממאמר זה תלמדו: מהי אי ספיקת לב חריפה, מהם סוגיה, הסיבות השכיחות ביותר. תסמינים טיפול מיוחדאיך לעזור למטופל בבית.
אי ספיקת לב חריפה היא הופעה פתאומית ו מסכן חייםמצב פתולוגי בו הלב אינו מסוגל לחלוטין לשאוב דם. בניגוד לאי ספיקת לב כרונית, שיכולה להתנהל "באטיות" ולמשך מספר שנים, בצורה החריפה, התסמינים מופיעים בפתאומיות ונמשכים מספר דקות או שעות.
התסמונת הזו היא הכי הרבה סיבוך רצינימכל מחלות הלב, מהווה איום מיידי על החיים וב-45-60% מסתיים במוות של חולים. זה מסווג כמצב חירום הדורש טיפול רפואי דחוף.
מצבם של חולים עם כל צורה של אי ספיקת לב חריפה הוא קריטי - הם נאלצים להיות בשכיבה או בישיבה, להיחנק במנוחה. לכן, הטיפול צריך להיות שמרני (תרופות, מיקום נכוןגוף, חמצן) במצב של אמצעים דחופים שמטרתם הצלת חיים.
תהליך הטיפול מתבצע על ידי רופאים משני התמחויות: קרדיולוג או מטפל בהשתתפות חובה של מחיאה. חולים עם אי ספיקת לב חריפה מאושפזים ביחידה לטיפול נמרץ.
מהות הפתולוגיה, סוגיה
החדרים אחראים על שאיבת הדם ברחבי הגוף. יש שניים בסך הכל:
- השמאלי חזק יותר, לוקח דם מהריאות, מספק תנועה דרך כלי הגוף כולו, מספק להם דם עשיר בחמצן ( מעגל גדולזרימת דם - גפיים, איברים פנימיים, מוח).
- הימני לוקח דם מהוורידים של הגוף כולו, שואב אותו במעגל קטן (רק דרך כלי הריאות), שם נספג חמצן.
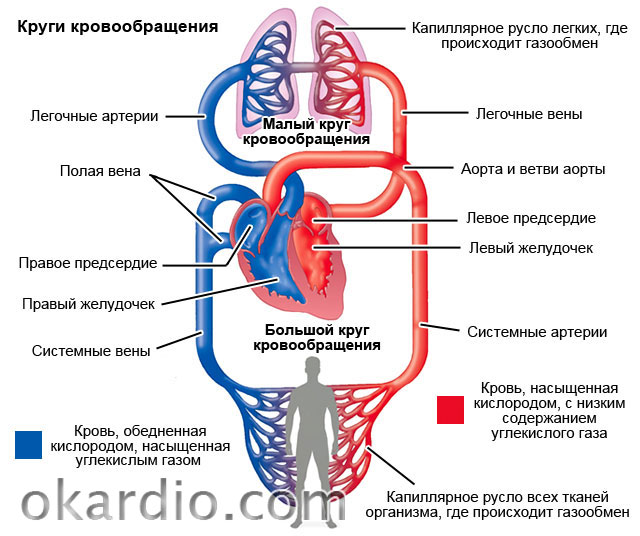
אם אחד מחדרי הלב נכשל לפתע בביצוע השאיבה שלו, מתרחשת הפרעה חמורה במחזור הדם במעגל כלי הדם המקביל.
תלוי באיזה חדר מושפע יותר, אי ספיקת לב חריפה יכולה להיות:
- חדר שמאל - יש סטגנציה של דם בריאות, וכל שאר הרקמות חוות רעב חמצן.
- חדר ימין - סטגנציה של דם בכל הרקמות, זרימת דם לא מספקת לריאות.
- משולב או דו-חדרי - כאשר שני החדרים מושפעים.
ב-70-75%, תפקוד החדר השמאלי נפגע בעיקר, ב-25-30% מהחדר הימני. אי ספיקה דו-חדרית משולבת של הלב יכולה להיות אם הטיפול לא עובד. התרחשותו מצביעה על חדלות פירעון מוחלטת של שריר הלב וב-90-95% מסתיימת במוות.
גורם ל
סיבות נפוצות לאי ספיקת לב חריפה של חדר שמאל
שתי קבוצות של סיבות:
- לב (לב) - מחלת לב, המובילה להפרה קריטית של המבנה והתפקוד של שריר הלב (שריר הלב) - ב-93-97% מהמקרים.
- חוץ לבבי - מחלות קשות ופגיעה באיברים פנימיים המובילים ל נגע משנישריר הלב.
| 1. סיבות לבביות | 2. סיבות שאינן לבביות |
|---|---|
| אוטם שריר הלב (נמק) | אי ספיקת כבד וכליות |
| דלקת שריר הלב (דלקת של שריר הלב) | שימוש באלכוהול |
| הפרות חריפות קצב לב(פרפור מהבהב, אקסטרסיסטולה) | הרעלה עם חומרים רעילים ותרופות |
| משבר יתר לחץ דם חמור | גידולים ממאירים עם גרורות |
| מומים מולדים ונרכשים של מנגנון הלב והמסתמים | אנמיה חמורה או ארוכת טווח |
| התקדמות ופיטור מלא של אי ספיקת לב כרונית | מחלות של בלוטת התריס (תירוטוקסיקוזיס, תת פעילות של בלוטת התריס), בלוטות יותרת הכליה (אי ספיקה, פיאוכרומוציטומה) |
| קרדיומיופתיה מכל סוג שהוא | אלח דם וזיהומים קשים |
| פגיעה בלב (פצעים, זעזוע מוח) | שבץ נפחי של המוח |
| קרדיופתיה לאחר לידה | פעולות קשות, פציעות, כוויות |
 קרדיומיופתיה היא אחד הגורמים לאי ספיקת לב חריפה של חדר שמאל.
קרדיומיופתיה היא אחד הגורמים לאי ספיקת לב חריפה של חדר שמאל. גורמים לאי ספיקת לב של חדר ימין
אי ספיקת לב חריפה של החדר הימני שונה מאי ספיקת החדר השמאלי מבחינת הסיבות ומנגנוני ההתפתחות. לרוב אלה יכולים להיות:
- (ענפים גדולים) - חסימה של כלי הריאות על ידי קרישי דם;
- אוטם מסיבי של החדר הימני או המחיצה הבין חדרית;
- הצפת דם (טמפונדה) של קרום הלב עם דם כתוצאה מפציעה;
- פגיעה בחזה, מלווה בנזק לריאות, הצטברות אוויר ודם פנימה חללי צדר(פנאומוטורקס מסתמי, המותורקס);
- דלקת קרום הלב ודלקת קרום הלב (דלקת בקרום הלב והצדר, המלווה בהצטברות של כמות גדולה של נוזלים);
- דלקת ריאות מסיבית חד צדדית או דו צדדית (דלקת ריאות);
- מהלך חמור של אסתמה הסימפונות ומצב אסטמטי.
בתיאוריה, סיבה נפוצההתרחשות של כשל חריף של החדר הימני והשמאלי של הלב יכול להיות כל אחד מהגורמים הלבביים והחוץ-לבביים. אבל בפועל, יש דפוס כזה שכל מחלות לב ואחרות מצבים פתולוגייםלהתרחש עם נגע דומיננטי של שריר הלב של החדר השמאלי. לכן, הם מסובכים על ידי אי ספיקת לב חריפה של חדר שמאל.
החדר הימני הופך לחדל פירעון בעיקר (ב-90-95%) עקב פתולוגיה חריפהמרקמת הריאה. כתוצאה מהמבנה המהיר שלו, שריר הלב אינו יכול להתגבר על ההתנגדות המוגברת שמפעילים כלי הריאה בזמן פליטת הדם.
דרגות של אי ספיקת לב
החלוקה של אי ספיקת לב חריפה לחומרה נקבעת על פי חומרת התסמינים. ככל שהביטויים חמורים יותר, הדרגה גבוהה יותר.
תסמינים
ב-80-90% מהמקרים, התמונה הקלינית של אי ספיקת לב חריפה תמיד מתפתחת במהירות רבה ובפתאומיות (בתוך דקות) ויכולה להימשך עד מספר שעות. ב-10-20% הנותרים מהמקרים, הביטויים מתגברים בהדרגה. התסמינים תלויים ב:
- גורמים להתרחשות;
- דרגת הפרעות במחזור הדם;
- לוקליזציה של החדר הפגוע (ימין או שמאל).
אי ספיקת חדר שמאל
התסמינים והביטויים העיקריים של אי ספיקת לב חריפה של חדר שמאל, תוך התחשבות בגורמים משמעותיים, מתוארים בטבלה:
| חוּמרָה | תסמינים המאפיינים את החומרה |
|---|---|
| אסטמה לבבית | קוצר נשימה פתאומי, חנק, תחושת קוצר נשימה |
| חרדה, חרדה, תחושת פחד | |
| נשימה מהירה (יותר מ-22-25 לדקה), רדודה | |
| תנוחת ישיבה מאולצת, חוסר יכולת לשכב | |
| כחול של האצבעות, הבהונות, קצה האף והאוזניים | |
| עור ופנים חיוורים, זיעה קרה דביקה | |
| ירידה בלחץ הדם (עד 100/60 מ"מ כספית) | |
| בצקת ריאות | קוצר נשימה חמור וחנק נשימה מהירה(יותר מ-25 לדקה) |
| צפצופים מקשקשים שניתן לשמוע מרחוק | |
| שיעול יבש עם ליחה מוקצפת מדי פעם | |
| חוסר יכולת מוחלטת לנשום בשכיבה | |
| חלש דופק מהיר(יותר מ-110 פעימות), חירשות של גווני הלב | |
| התפרצויות לחות מרובות בהשמעת הריאות | |
| תסמינים נוספים האופייניים לאסתמה לבבית | |
| הלם קרדיוגני | בלבול (עייפות) או חוסר |
| לחץ דם נמוך מ-90/60 מ"מ כספית. | |
| חיוורון חמור של העור עם גוון כחלחל משיש | |
| חוסר שתן | |
| כל שאר התסמינים של בצקת ריאות ואסתמה לבבית |
 תסמינים של אי ספיקת חדר שמאל
תסמינים של אי ספיקת חדר שמאל התפתחות סימפטומים:
- אי ספיקת לב מסוג החדר השמאלי מתחילה בתסמינים של סטגנציה של דם במעגל הקטן ונזק לריאות (קוצר נשימה).
- ככל שהלחץ בכלים עולה, הדם מתחיל להיספג רקמת הריאות, כתוצאה מכך הוא מתנפח והנשימה הופכת לבלתי אפשרית כלל.
- אם השינויים הללו אינם מבוטלים, הם מובילים לדלדול הדם בחמצן, מה שמחמיר עוד יותר את מצב הלב.
- השלב האחרון הוא שיבוש המוח וכל האיברים הפנימיים, הפסקת פעילות ההתכווצות של שריר הלב, ירידה קריטית בלחץ הדם. כל זה מוביל למוות.
אי ספיקת חדר ימין
אם החדר הימני של הלב הופך לחדל פירעון, תסמינים של סטגנציה דם מתרחשים בוורידים הגדולים ביותר של הגוף - הווריד הנבוב העליון והתחתון. מצב זה נקרא acute cor pulmonale. ביטוייו:

שיטות אבחון חובה
כל החולים עם סימנים של אי ספיקת לב חריפה דורשים אבחון נוסף:
- א.ק.ג (אלקטרוקרדיוגרפיה);
- רנטגן חזה;
- דופק אוקסימטריה (מדידה של מתח חמצן בדם);
- ניתוח דם כללי;
- ECHO-קרדיוגרפיה (אולטרסאונד של הלב);
- שיטות אחרות לבירור הגורם לאי ספיקת לב חריפה: בדיקת דם לטרופונינים, קרישה, מחקר ביוכימי.
 שיטות לאבחון אי ספיקת לב חריפה
שיטות לאבחון אי ספיקת לב חריפה שיטות ושלבי הטיפול
מאז אי ספיקת לב חריפה היא מצב אקוטי, זה אמצעים רפואייםכי חיסולו צריך להינתן בדחיפות. הדרך ממש כל דקה. ברגע שיש חשד לבעיה זו, יש להתחיל עזרה.
אמצעי עזרה ראשונה בבית
- התקשר לאמבולנס בטלפון 103!
- ספקו למטופל את תנוחת הגוף הרצויה: חצי ישיבה, רגליים וידיים מונמכות למטה, הכרחי שתהיה תמיכה מתחת לגב ולראש. גפיים תחתונות ישמרו דם, מה שיפחית את העומס על הלב, ותנוחת חצי ישיבה של הגוף תפחית את קוצר הנשימה.
- צרו תנאים לגישה חופשית של אוויר צח למטופל - שחררו את החזה והצוואר מבגדים ופריטים אחרים, פתחו את החלון, החלון או הדלת בחדר.
- אם מופיעים תסמינים של בצקת ריאות, מומלץ להחיל חוסמי עורקים בדחיסה מתונה על הגפיים התחתונות והעליונות (בגובה הכתפיים והירכיים);
- הניחו למטופל לשאוף אדים יחד עם האוויר הנשאף אלכוהול אתיליאו חזק משקה אלכוהולי(וודקה). השרו איתם כרית צמר גפן והניחו ליד האף. אלכוהול הוא מסיר קצף טוב ומונע התקדמות של בצקת ריאות.
- קבע את הדופק, קצב הנשימה והלחץ. אם הם נעדרים, זה מצביע על מוות קליני. הַתחָלָה הַחיָאָה: לחץ על השליש התחתון של עצם החזה (עיסוי לב) כ-100 סל"ד לדקה, נשימה מלאכותית. לפני ביצועם, הנח את המטופל על גבו על משטח קשה, הטה את ראשו לאחור, נקה חלל פהמליחה וחפצים זרים (שיניים תותבות, הקאות וכו').


טיפול רפואי
אי ספיקת לב חריפה ניתנת לריפוי רק על ידי קומפלקס טיפול תרופתי. זה כולל:
1. שיכוך כאבים והקלה על פחדים
לשם כך, תרופות ניתנות תוך שרירית:
- Analgin או Ketanov בשילוב עם Diphenhydramine;
- משככי כאבים נרקוטיים - מורפיום (רצוי), פרומדול, אומנופון (בהיעדר מורפיום).

2. גירוי פעילות הלב
- דופמין - מגביר את עוצמת ותדירות התכווצויות הלב (מזרז את הלב), מגביר את לחץ הדם. ניתן כטפטוף תוך ורידי לתוך מינונים גבוהיםבלחץ נמוך, במינונים נמוכים בלחץ תקין או מוגבר, בשילוב עם בצקת ריאות.
- Mezaton, Norepinephrine - בעיקר להגביר את לחץ הדם, להמריץ את שריר הלב עם השפעה מינימלית על תדירות הצירים. הכי כדאי זריקות תוך ורידיאו טפטוף עבור הלם קרדיוגני.
- (דיגוקסין, סטרופנטין) - להגביר את עוצמת התכווצויות הלב, להאט את תדירותן. אין להשפיע על לחץ הדם. התווית נגד באוטם שריר הלב.

3. ירידה בהחזרה הורידית של דם ללב, פריקת החדרים
- חנקות - תכשירים Nitroglycerin, Isoket, Nitro-mic. זה יכול להינתן למטופל או בצורה של טבליות מתחת ללשון כל 5-10 דקות או מנוהל תוך ורידי (שים טפטפת) תחת בקרת לחץ.
- חוסמי בטא (תרופות Metoprolol, Anaprilin) - טבליה מתחת ללשון.
- משתנים (תרופות Furosemide, Lasix, Trifas). עדיף לתת לוריד במינונים גבוהים.

4. פעילויות אחרות וסמים
- שאיפות מתמשכות של חמצן מולח עם אדי אתנול.
- מתן תוך ורידי של הורמונים גלוקוקורטיקואידים (תרופות Prednisolone, Dexamethasone, Hydrocortisone).
- תרופות המרחיבות את הסמפונות - אופילין.
- תרופות ספציפיות לטיפול במחלות עיקריות (תסחיף ריאתי, אוטם שריר הלב, הפרעות קצב) - נוגדי קרישה (הפרין), (אמיודרון, אריטמיל, וראפמיל, לידוקאין).

אם הסיבה לאי ספיקת לב נגרמת מפציעות, פצעים בלב ובחזה, הצטברות פתולוגית של נוזל בצדר או בקרום הלב על רקע דלקת, החולים זקוקים לטיפול כירורגי דחוף - ניקוב או ניקוז לחלל המתאים לשאיבת תפליט. (דם, מוגלה).
תוצאה ותחזית
אי ספיקת לב חריפה מאופיינת בסטטיסטיקה כללית מאכזבת - כ-50-60% מהחולים מתים. התוצאה תלויה בגורם, בחומרה ובזמן הטיפול בסיבוך זה. בְּ יחס הולםהתחזיות הן:
- אם הסיבה או תסחיף ריאתי מסיבי - התמותה עולה על 90%.
- תסמינים ראשוניים ב-90% נפתרים בהצלחה על רקע הטיפול התרופתי.
- הצלחת הטיפול בביטויים של אי ספיקת לב חריפה בצורה של - 60-70%.
- השלב של בצקת ריאות נפתר ב-50%.
- הלם קרדיוגני ב-80-90% מסתיים במוות.
למרות הסטטיסטיקה העצובה, בשום מקרה אל תוותר.החיים הם אחד וצריך להילחם על זה. יתר על כן, המאמצים מתוגמלים!
- פתוגנזה של אי ספיקת לב חריפה (צורת חדר שמאל)
- פתוגנזה של אי ספיקת לב חריפה (מגוון חדר ימין)
- גורמים ראשוניים ומשניים לאי ספיקת לב חריפה
- אי ספיקת לב חריפה: סיבות וסיווג
בשל הפרעות במחזור הדם בלב מתפתחת, הסיבות לכך שזה יכול להתרחש הן די נרחבות. מנקודת מבט רפואית, אי ספיקת לב חריפה אינה נחשבת למחלה - היא תוצאה של מחלות עבר.
הלב אינו מסוגל לשאוב את נפח הדם הדרוש לתפקוד מאוזן של האורגניזם כולו. יש לציין שכמעט כל מחלה של מערכת הלב וכלי הדם יכולה לגרום לתסמונת זו. אי ספיקה חריפה עלולה להתרחש גם עקב עומס עצבי תכוף, עשוי להיות תוצאה של קבוע מצבים מלחיציםאו דיכאון. 82% מהאנשים הסובלים מעודף משקל סובלים מאי ספיקת לב.
פתוגנזה של אי ספיקת לב חריפה (צורת חדר שמאל)
סוג זה נפוץ הרבה יותר מצורת החדר הימני. עקב השפעה גורמים שוניםההתכווצות של החדר השמאלי פוחתת, וניתן להציל את התפקוד של החדר הימני.
 במקרה זה, כלי הריאה עולים על גדותיהם בדם, בהתאמה, חלה עלייה בלחץ בעורקים (מחזור הדם הריאתי), מה שמוביל לתהליך של חלחול פלזמה דרך דפנות הכלים. עקב שינויים פתולוגיים, חילופי הגזים מופרעים, איזון החמצן בדם, ברקמות, וכתוצאה מכך מופיע אי ספיקת נשימה. בהתאם לכך, מספר רב של חומרים כגון:
במקרה זה, כלי הריאה עולים על גדותיהם בדם, בהתאמה, חלה עלייה בלחץ בעורקים (מחזור הדם הריאתי), מה שמוביל לתהליך של חלחול פלזמה דרך דפנות הכלים. עקב שינויים פתולוגיים, חילופי הגזים מופרעים, איזון החמצן בדם, ברקמות, וכתוצאה מכך מופיע אי ספיקת נשימה. בהתאם לכך, מספר רב של חומרים כגון:
- אַדְרֶנָלִין;
- נוראפינפרין;
- חומרים פעילים ביולוגית.
כל התהליכים האלה מובילים לעובדה שהכלים הופכים לחדירים, גדלים התנגדות היקפית, וזוהי דרך ישירה לבצקת ריאות.
חזרה לאינדקס
פתוגנזה של אי ספיקת לב חריפה (מגוון חדר ימין)
 אי ספיקת לב חריפה של חדר ימין יכולה להתפתח כאשר יש זרימת נוזלים עודפת, כלומר, החדר פשוט עומס יתר על המידה. הסיבות לכך עשויות להיות תרומבואמבוליזם, תסחיף, עירוי מהיר של דם, החלפת נוזלי דם. במיוחד במקרים בהם הקטטר מוחדר לווריד התת-שפתי או הצוואר.
אי ספיקת לב חריפה של חדר ימין יכולה להתפתח כאשר יש זרימת נוזלים עודפת, כלומר, החדר פשוט עומס יתר על המידה. הסיבות לכך עשויות להיות תרומבואמבוליזם, תסחיף, עירוי מהיר של דם, החלפת נוזלי דם. במיוחד במקרים בהם הקטטר מוחדר לווריד התת-שפתי או הצוואר.
הצורה הטרומבואמבולית יכולה להתרחש עם היווצרות קרישי דם בוורידים של הרגליים (דליות), התקפי טכי-קצב פרוזדורים, עישון, עמידה ממושכת במצב אחד, קרישת דם מוגברת. כל התהליכים הללו גורמים לעלייה בצמיגות הדם ולהיווצרות קרישי דם, המפריעים לזרימת הדם התקינה ותורמים לעומס יתר על החדר הימני.
חזרה לאינדקס
גורמים ראשוניים ומשניים לאי ספיקת לב חריפה
אחד הגורמים העיקריים והעיקריים להתפתחות המחלה הוא פגיעה בתפקוד ההתכווצות של שריר הלב. הגורמים להתרחשות יכולים להיות מסווגים לשתי קבוצות: הם יכולים להיות ראשוניים או משניים. אבל סיווג כזה יכול להיקרא מותנה. כמעט תמיד, אי ספיקה חריפה נוצרת בגלל סוג מעורב של סיבות.
הגורמים העיקריים להתפתחות המחלה הם: מחלות זיהומיות חריפות, חשיפה לגוף של רעלים רעילים בעת הרעלה מהם.
 לא בכדי רופאים מאמינים שלא ניתן לשאת מחלות זיהומיות "על הרגליים", כי הן גורמות לסיבוך ללב. חלק מהגורמים העיקריים לתת תזונה חריפה הם ההשפעות של שפעת, שיגרון, חצבת, קדחת ארגמן בילדות, דלקת כבד, קדחת טיפוס, זיהומים ויראליים חריפים בדרכי הנשימה, במיוחד במקרה של צורות חמורותוהופעת אלח דם. כל המחלות לעיל תורמות להיווצרות דלקת חריפה, אשר בתורו, מוביל להתפתחות ניוון תאים, חילופי חמצן מופרעים ומתרחשת היפוקסיה (הרעבה בחמצן), יש מחסור חומרים מזיניםבתאים וברקמות. מוטרד ויסות עצביםמשפיע על שריר הלב, מה שמוביל להידרדרות במצבו או לניוון. הגורמים לאי ספיקת חריפה יכולים להיות שבץ חמור, השלכותיהם, פתולוגיות כליות, אלכוהול, ניקוטין, נרקוטיים ו תרופות(במיוחד במקרה של מנת יתר), אנמיה, סוכרת.
לא בכדי רופאים מאמינים שלא ניתן לשאת מחלות זיהומיות "על הרגליים", כי הן גורמות לסיבוך ללב. חלק מהגורמים העיקריים לתת תזונה חריפה הם ההשפעות של שפעת, שיגרון, חצבת, קדחת ארגמן בילדות, דלקת כבד, קדחת טיפוס, זיהומים ויראליים חריפים בדרכי הנשימה, במיוחד במקרה של צורות חמורותוהופעת אלח דם. כל המחלות לעיל תורמות להיווצרות דלקת חריפה, אשר בתורו, מוביל להתפתחות ניוון תאים, חילופי חמצן מופרעים ומתרחשת היפוקסיה (הרעבה בחמצן), יש מחסור חומרים מזיניםבתאים וברקמות. מוטרד ויסות עצביםמשפיע על שריר הלב, מה שמוביל להידרדרות במצבו או לניוון. הגורמים לאי ספיקת חריפה יכולים להיות שבץ חמור, השלכותיהם, פתולוגיות כליות, אלכוהול, ניקוטין, נרקוטיים ו תרופות(במיוחד במקרה של מנת יתר), אנמיה, סוכרת.
למשניים אין השפעה ישירה על שריר הלב. כלומר, זה מתרחש עקב עבודה יתר ו רעב חמצן. הפרעות כאלה יכולות להתרחש על רקע משבר יתר לחץ דם, טכיקרדיה, הפרעות קצב (מחלות התקפיות הקשורות לחוסר איזון בקצב), נזק טרשת עורקים לכלי הלב. הסיבה לאי ספיקת לב חריפה יכולה להיות נגיף ההרפס, ציטומגלווירוס, הפוגע בכלי הלב.
אם לאדם, למשל, יש יתר לחץ דם, אז שריר הלב עובד עם התנגדות מוגברת של כלי הדם. שריר הלב גדל בגודלו - עוביו מגיע ל-3 ס"מ, אם כי בדרך כלל הוא לא צריך להיות יותר מ-14 מ"מ. מסת הלב גם עולה ל-0.5 ק"ג (הנורמה היא 385 גרם). קשה מאוד לכלי הדם לספק את נפח הדם הדרוש לשריר הלב המוגדל. בשל העובדה שיש שינוי פתולוגי והפרה של יכולת ההתכווצות, עם התקף של יתר לחץ דם, מתרחשת אי ספיקת לב.
חזרה לאינדקס
אי ספיקת לב חריפה: סיבות וסיווג
 ניתן לסווג את הגורמים למחלה זו על ידי חלוקתם לקבוצות הבאות:
ניתן לסווג את הגורמים למחלה זו על ידי חלוקתם לקבוצות הבאות:
- שעליו מתרחש נזק לשריר הלב;
- שעליו עומס הלב;
- גרימת הפרעה במקצבים;
- שגורמים ללב לעלות על גדותיו בדם.
אי ספיקת לב חריפה יכולה להתרחש כאשר הסיבות הן הרסניות ונגרם נזק לשריר הלב. זה עלול להתרחש על רקע דלקת שריר הלב ( דלקת זיהומיתשרירים), קרדיומיופתיה (נזק שריר הלב הנגרם על ידי תהליכים לא דלקתיים וגידולים), אוטם שריר הלב (פקקת בעורקים הכליליים), אנגינה פקטוריס (סוג של מחלה כלילית), קרדיווסקלרוזיס (פגיעה במסתמים ושרירים עקב התפתחות רקמת צלקת ב אוֹתָם). נזק אלרגי לרקמות שנגרם על ידי אסתמה הסימפונות, תסמונת ליאל עלולה לגרום להרס שריר הלב. במחלות רקמת חיבור מערכתיות (על רקע זאבת או שיגרון), עלול להתפתח כשל מחזורי חריף.
זה יכול להתרחש גם עקב עומס לבבי. במקרים כאלה, הלב שואב כמויות גדולות של דם, או פועל בהתנגדות רבה. כלי דם. אי ספיקה חריפה במהלך עומס יתר עלולה להופיע כתוצאה מהיצרות של אבי העורקים או תא המטען הריאתי (נוצר מחסום ליציאת זרימת הדם מהלב), יתר לחץ דם עורקי ( לחץ דם גבוהבעורקים), יתר לחץ דם ריאתי (לחץ תוך וסקולרי מוגבר באופן דרמטי בזרימת הדם של העורקים הריאתיים), שינויים פתולוגייםמנגנון מסתמי (מתפתח עם פגמים מולדים ונרכשים).
 הפרעה בקצב הלב יכולה להיחשב כגורם לאי ספיקת לב חריפה. כשל בקצב הלב מתרחש אם מאזן האלקטרוליטים, רמות האוריאה והקריאטינין מופרעות, כך שההתכווצויות פשוט הופכות לבלתי יעילות. הסיבה לכישלון המקצבים יכולה להיות פרפור פרוזדורים, טכיקרדיה, ברדיאריתמיה.
הפרעה בקצב הלב יכולה להיחשב כגורם לאי ספיקת לב חריפה. כשל בקצב הלב מתרחש אם מאזן האלקטרוליטים, רמות האוריאה והקריאטינין מופרעות, כך שההתכווצויות פשוט הופכות לבלתי יעילות. הסיבה לכישלון המקצבים יכולה להיות פרפור פרוזדורים, טכיקרדיה, ברדיאריתמיה.
כשל חריף יכול להתרחש כתוצאה מתהליך שונה של מילוי הלב בדם. האטיולוגיה נעוצה בדחיסה החיצונית של דפנות הלב או בגלל קשיחותם. מכשולים כאלה אינם מאפשרים למלא את הלב בנפח מספיק של דם, מה שמוביל לשינויים פתולוגיים בשאיבת הדם ובמחזור הדם בכלל. הגורמים לכישלון חריף עם שינויים פתולוגיים כאלה הם פריקרדיטיס (דלקת של מעטפת המגן החיצונית של הלב - קרום הלב), טמפונדה לבבית (שינויים פתולוגיים בהיפודינמיקה הלבבית). אי ספיקת לב מתפתחת מהיצרות של השסתומים האטrioventricular (היצרות של פתח האטrioventricular), עמילואידוזיס, fibroelastosis (נוקשות מוגברת של דפנות הלב).
בילדות (עד 3 שנים), הגורמים לאי ספיקה חריפה יכולים להיות: מחלת לב מולדת, דלקת שריר הלב, סיבוכים לאחר מחלות מדבקות. אצל מתבגרים, אי ספיקת לב חריפה מתרחשת לעתים קרובות יותר עקב שימוש בסמים ועישון.
יש צורך לטפל באי ספיקת לב חריפה רק במצבים נייחים, בשום מקרה אסור לעשות תרופות עצמיות, המחלה יכולה לעורר הצטברות נוזלים בדרכי הנשימה, להאט את זרימת הדם, מה שיוביל להיפוקסיה מוחית והפרעות בתפקוד הכליות . במקרים רבים, אם מזניחים, אי ספיקת לב חריפה גורמת למוות.
