Bakterijos yra visur aplink mus. Yra naudingų ir patogeninių, t.y. patogeninių bakterijų. Šiame straipsnyje rasite šiek tiek informacijos apie bakterijas apskritai, taip pat patogeninių bakterijų pavadinimų ir jų sukeliamų ligų sąrašą.
Bakterijų yra visur – ore, vandenyje, maiste, dirvožemyje, vandenynų gelmėse ir net Everesto viršūnėje. Skirtingos rūšys bakterijos gyvena ant žmogaus kūno ir net jo viduje. Pavyzdžiui, daug naudingų bakterijų gyvena Virškinimo sistema. Jie padeda kontroliuoti patogeninių bakterijų augimą ir taip pat padeda imuninei sistemai kovoti su infekcijomis. Daugelyje bakterijų yra fermentų, kurie padeda suskaidyti cheminiai ryšiai maiste, kurį valgome, ir taip padėti mums gauti optimalią mitybą. Bakterijos, kurios gyvena ant žmogaus kūno nesukeldamos jokios ligos ar infekcijos, yra žinomos kaip kolonijinės bakterijos.
Kai asmuo gauna įpjovimą ar sužalojimą, dėl kurio pažeidžiamas odos barjero vientisumas, kai kurie oportunistiniai organizmai patenka į kūną.
Jei žmogus yra sveikas ir turi stiprią imuninę sistemą, jis gali atsispirti tokiai nepageidaujamai invazijai. Tačiau jei žmogaus sveikata prasta, rezultatas – bakterijų sukeltų ligų išsivystymas. Sveikatos sutrikimus sukeliančios bakterijos vadinamos žmogaus patogeninėmis bakterijomis. Šie sukeliantis ligas bakterijos taip pat gali patekti į organizmą su maistu, vandeniu, oru, seilėmis ir kitais kūno skysčiais. Patogeninių bakterijų sąrašas yra didžiulis. Pradėkime nuo kelių infekcinių ligų pavyzdžių.
Infekcinių ligų pavyzdžiai
streptokokai
Streptokokai yra dažnos žmogaus organizme esančios bakterijos. Tačiau kai kurios streptokokų padermės gali sukelti įvairias žmonių ligas. Tokia patogeninė bakterija, kaip piogeninis streptokokas (A grupės streptokokas), sukelia bakterinį faringitą, t.y. gerklės skausmas. Jei krūtinės angina negydoma, ji greitai gali sukelti ūminį reumatinį karščiavimą ir glomerulonefritą. Kitos infekcijos yra paviršinė piodermija ir, blogiausia, nekrozuojantis fascitas (liga, kurią sukelia valgančios bakterijos minkštieji audiniai).
Stafilokokai
Stafilokokai, ypač Staphylococcus aureus, yra labiausiai paplitusios žmogaus patogeninės bakterijos. Jie yra ant odos ir gleivinių ir išnaudoja visas galimybes sukelti paviršinę ar sisteminę infekciją. Šių bakterijų sukeliamų ligų pavyzdžiai yra vietiniai pūlingos infekcijos plaukų folikulai, paviršinė piodermija ir folikulitas. Stafilokokai taip pat gali sukelti rimtas infekcijas, tokias kaip pneumonija, bakteriemija ir žaizdų bei kaulų infekcijos. Be to, Staphylococcus aureus gamina tam tikrus toksinus, kurie gali sukelti apsinuodijimą maistu ir toksinį šoką.
Infekcinių ligų pavyzdžiai taip pat yra:
Šis infekcinių ligų sąrašas tęsiasi ir tęsiasi. Toliau pateikiama lentelė, iš kurios galite sužinoti apie kitas infekcines ligas, taip pat jas sukeliančias bakterijas.
Patogeninių bakterijų sąrašas
| Patogeninės bakterijosžmogus | Užkrečiamos ligos |
| Juodligės (Bacillus anthracis) sukėlėjas | juodligės pustulė Plaučių juodligė Virškinimo trakto juodligė |
| Kokliušo lazdelė (Bordetella pertussis) | Kokliušas Antrinė bakterinė pneumonija (komplikacija) |
| Borrelia burgdorferi (Borrelia burgdorferi) | Erkių platinama boreliozė (Laimo liga) |
| Brucella abortus (Brucella abortus) Brucella canis (Brucella canis) Brucella melitensis (Brucella melitensis) Brucella sius (Brucella suis) |
Bruceliozė |
| Campylobacter jejuni (Campylobacter jejuni) | Ūminis enteritas |
| Chlamidijų pneumonija (Chlamydia pneumoniae) | bendruomenėje įgytos kvėpavimo takų infekcijos |
| Chlamydia psittaci (Chlamydia psittaci) | Ornitozė (papūgos karštligė) |
| Chlamydia trachomatis (Chlamydia trachomatis) | Nenonokokinis uretritas Trachoma Naujagimių inkliuzinis konjunktyvitas Venerinė limfogranuloma |
| Clostridium botulinum (Clostridium botulinum) | Botulizmas |
| Clostridium difficile (Clostridium difficile) | pseudomembraninis kolitas |
| Dujų gangrenos lazdelė (Clostridium perfringens) |
dujų gangrena Ūmus apsinuodijimas maistu Anaerobinis celiulitas |
| Stabligės bacila (Clostridium tetani) | Stabligė |
| Difterijos bacila (Corynebacterium diphtheriae) | Difterija |
| Išmatų enterokokas (Enterococcus faecalis) Enterococcus facium (Enterococcus faecium) |
Nozokominės infekcijos |
| coli Escherichia coli | infekcijos šlapimo takų Viduriavimas meningitas kūdikiams |
| Enterotoksigeninė Escherichia coli (ETEC) | Keliautojo viduriavimas |
| Enteropatogeninė Escherichia coli Enteropatogeninė E. coli | Viduriavimas kūdikiams |
| E. coli O157:H7 (E. coli O157:H7) | Hemokolitas Hemolizinis ureminis sindromas |
| Tularemijos sukėlėjas (Francisella tularensis) | Tularemija |
| Hemophilus influenzae (Haemophilus influenzae) | Bakterinis meningitas Viršutinės infekcijos kvėpavimo takų Plaučių uždegimas Bronchitas |
| Helicobacter pylori ( Helicobacter pylori) | pepsinė opa skrandžio karcinomos rizikos veiksnys B ląstelių limfoma virškinimo trakto |
| Legionella pneumophila (Legionella pneumophila) | Legioneliozė (legioneliozė) Pontiako karštligė |
| Patogeninė leptospira (Leptospira interrogans) | Leptospirozė |
| Listeria monocytogenes (Listeria monocytogenes) | Listeriozė |
| Mycobacterium leprae (Mycobacterium leprae) | Raupsai (Hanseno liga) |
| Mycobacterium tuberculosis (Mycobacterium tuberculosis) | Tuberkuliozė |
| Mycoplasma pneumoniae (Mycoplasma pneumoniae) | Mikoplazminė pneumonija |
| Gonococcus (Neisseria gonorrhoeae) | Gonorėja Naujagimių oftalmija Septinis artritas |
| Meningokokas (Neisseria meningitidis) |
meningokokinės infekcijosįskaitant meningitą Friederiksen-Waterhouse sindromas |
| Pseudomonas aeruginosa (Pseudomonas aeruginosa) | Vietinės akių, ausų, odos, šlapimo ir kvėpavimo takų infekcijos Virškinimo trakto infekcijos Centrinės infekcijos nervų sistema Sisteminės infekcijos (bakteriemija) antrinė pneumonija Kaulų ir sąnarių infekcijos Endokarditas |
| Rickettsia rickettsia (Rickettsia rickettsii) | žnyplė šiltinės |
| Salmonella typhi (Salmonella typhi) | vidurių šiltinės Dizenterija Kolitas |
| Pelės šiltinė (Salmonella typhimurium) | Salmoneliozė (gastoenteritas ir enterokolitas) |
| Šigella miegapelė (Shigella sonnei) | Bakiliarinė dizenterija/šigeliozė |
| Staphylococcus aureus(Staphylococcus aureus) | Koagulazės teigiamas stafilokokinės infekcijos: Lokalios odos infekcijos Difuzinės ligos oda (impetigo) Gilus pūlinys, vietinės infekcijos Aštrus infekcinis endokarditas Septicemija (Sepsis) Nekrotinė pneumonija Toksinozė Infekcinis-toksinis šokas Stafilokokinis apsinuodijimas maistu |
| Epiderminis stafilokokas (Staphylococcus epidermidis) | Implantuotų protezų, tokių kaip širdies vožtuvai ir kateteriai, infekcijos |
| Staphylococcus saprophyticus (Staphylococcus saprophyticus) | cistitas moterims |
| Streptococcus agalactia (Streptococcus agalactiae) | Meningitas ir septicemija naujagimiams Endometritas moterims po gimdymo Oportunistinės infekcijos (septicemija ir pneumonija) |
| Streptococcus pneumoniae (Streptococcus pneumoniae) | Ūminė bakterinė pneumonija ir meningitas suaugusiems Vidurinės ausies uždegimas ir sinusitas vaikams |
| Piogeninis streptokokas (Streptococcus pyogenes) | Streptokokinis faringitas violetinė karštligė reumatinė karštligė impetigo ir erysipelas sepsis po gimdymo Nekrotizuojantis fascitas |
| blyški treponema ( Blyški treponema) | Sifilis įgimtas sifilis |
| Vibrio cholerae (Vibrio cholerae) | Cholera |
| Maro (Yersinia pestis) sukėlėjas | Maras Buboninis maras maro pneumonija |
Tai yra patogeninių bakterijų sąrašas ir infekcinių ligų pavyzdžiai. Žmogaus patogeninės bakterijos gali sukelti puiki suma rimtos ligos, epidemijos ir pandemijos. Tikriausiai esate girdėję apie viduramžių juodąjį marą, kurį sukėlė bakterija Yersinia pestis, tai buvo mirtingiausia pandemija žmonijos istorijoje. Tobulėjant asmens higienos ir švaros standartams, epidemijų ir pandemijų dažnis labai sumažėjo.
Vaizdo įrašas
Šios ligos yra ūminės kvėpavimo takų infekcijos, kai kurios pneumonijos, pielonefritas, skarlatina, sifilis, salmoneliozė, stabligė, maras, gonorėja, tuberkuliozė, erysipelas, endokarditas ir daugelis kitų. Jų ypatumas yra tas, kad juos sukelia mikroorganizmai, turintys ląstelės sienelę ir unikalų apsauginių ir agresijos veiksnių rinkinį.
Kas yra bakterija
Bakterija yra vienaląstis mikroorganizmas, turintis ląstelės sienelę, skirtingai nei virusai ir prionai.
Kalbant apie žmonių ligų vystymąsi, visos bakterijos skirstomos į:
- patogeninis;
- sąlygiškai patogeniškas;
- nėra patogeniški.
Patogeninės bakterijos, patekusios į žmogaus organizmą, visada sukelia jų sukeltą ligą.Šią jų savybę lemia specialių prietaisų, skirtų agresijai prieš žmones, buvimas. Tarp šių agresijos veiksnių galima išskirti:
Šie mikroorganizmai apima:
- bacila Luffner, sukelianti difteriją;
- salmonelės, sukeliančios salmoneliozę;
- bacillus anthracis, sukelianti juodligę;
- gonokokas, sukeliantis gonorėją;
- blyški treponema, sukelianti sifilį ir kt.
Sąlygiškai patogeniški mikroorganizmai gali gyventi ant žmogaus kūno, paprastai nesukeldami ligos, tačiau tam tikromis sąlygomis tampa patogeniški.
Šios bakterijos apima:
- coli;
- streptokokas;
- stafilokokas;
- proteusas ir kai kurie kiti.
Nepatogeniški mikroorganizmai jokiomis aplinkybėmis nesukelia žmonių ligų.
Kas nutinka patogenams patekus į žmogaus organizmą
Kad patogenas sukeltų žmonių ligas, turi būti įvykdytos kelios sąlygos.
- Bakterijų skaičius turi būti pakankamai didelis. Viena ar dvi bakterijos praktiškai nepajėgios užkrėsti žmogaus, su tokia nereikšminga grėsme nesunkiai susidoroja nespecifinės ir specifinės žmogaus organizmo apsaugos sistemos.
- Bakterijos turi būti pilnos, tai yra, turi turėti visas patogenines savybes. Susilpnėjusios bakterijų padermės taip pat nekelia pavojaus žmogui, jos tik sugeba informuoti imuninę sistemą apie savo savybes, kad ateityje imuninė sistema adekvačiai atpažintų savo priešą. Šiuo principu grindžiamas įvairių skiepų veikimas.
- Bakterijos turi patekti į tokią kūno vietą, kur galėtų prisitvirtinti, įsiskverbti, įsišaknyti ir daugintis. Jei, pavyzdžiui, salmonelių pateks ant žmogaus odos, o ne į virškinamąjį traktą, tai toks žmogus salmonelioze nesusirgs. Todėl prieš valgant reikia nusiplauti rankas.
- Žmogaus imuninė sistema neturėtų būti pasirengusi bakterijų atakai. Jei imunitetas skiepijamas natūraliai arba dirbtiniu būdu, dažniausiai bakterijos nepajėgs pralaužti organizmo apsaugos. Priešingai, jei imunitetas nesusidūrė su tokio tipo bakterijomis arba jis labai susilpnėjęs (pavyzdžiui, sergant AIDS), tai reiškia, kad tokiam organizmui yra atviri visi vartai bakterinės infekcijos invazijai.
 Jei tenkinamos visos šios sąlygos, atsiranda infekcinė bakterinė infekcija. Bet kiekviena infekcija turi inkubacinis periodas, kuris gali būti nuo kelių valandų ( apsinuodijimas maistu), iki kelerių metų (raupsai, erkių platinama boreliozė). Per šį laikotarpį bakterijos dauginasi, nusėda, pripranta prie naujų egzistavimo sąlygų, plinta visame pasaulyje vidinės aplinkos organizmas.
Jei tenkinamos visos šios sąlygos, atsiranda infekcinė bakterinė infekcija. Bet kiekviena infekcija turi inkubacinis periodas, kuris gali būti nuo kelių valandų ( apsinuodijimas maistu), iki kelerių metų (raupsai, erkių platinama boreliozė). Per šį laikotarpį bakterijos dauginasi, nusėda, pripranta prie naujų egzistavimo sąlygų, plinta visame pasaulyje vidinės aplinkos organizmas.
Nuo to momento, kai atsiranda pirmieji ligos simptomai, inkubacinis laikotarpis baigiasi, o pati liga prasideda atitinkamu klinikiniu vaizdu. Su kai kuriomis infekcinėmis bakterinėmis ligomis organizmas gali susidoroti pats, su kitomis gali prireikti pagalbos iš išorės.
Kaip diagnozuojama bakterinė infekcija?
Bakterinės infekcijos diagnozė atliekama šiais metodais:
- naudojant mikroskopą (mikroskopija su dažymu);
- sėjos pagalba (medžiaga su bakterijomis užtepama ant specialios maistinės terpės ir paliekama šiltai pastovėti apie savaitę, po to pasižiūri, kas ten užaugo ir daro išvadą);
- nustatant antigenus ir antikūnus ( laboratoriniai metodai: ELISA, RIF, PGR ir kt.);
- užkrečiant gyvūnus (biologinis metodas: medžiaga užkrečiamos žiurkės, pelės, tada jos atidaromos ir vidus apžiūrimas mikroskopu)
Kaip gydoma bakterinė infekcija?
Pagrindinis bakterinių ligų gydymo metodas yra antibakterinė chemoterapija. Yra daug antibiotikų grupių ir veislių, kurios yra skirtos griežtai tam tikros grupės mikroorganizmai.
KAM antibakterinis gydymasį tai reikia žiūrėti rimtai, nes netinkamas antibiotikų valdymas Pastaruoju metu sukūrė tikras nelaimes šiuolaikiniame pasaulyje. Faktas yra tas, kad mikroorganizmai dėl jiems būdingų mutacijų palaipsniui pripranta prie antibiotikų ir anksčiau ar vėliau atsiranda vadinamasis mikroorganizmų atsparumas antibiotikams. Kitaip tariant, antibiotikai tiesiog nustoja juos veikti, o tada reikia naudoti galingesnius antibiotikus (rezervinius antibiotikus), kurie vis dar gali atsispirti bakterijoms.
Taigi medicina netiesiogiai kalta dėl infekcijų, susijusių su aprūpinimu, gimimo Medicininė priežiūra(ISOMP). Anksčiau tokios infekcijos buvo vadinamos hospitalinėmis (HAI) arba ligoninėje įgytomis (HI). Šios infekcijos nuo įprastų skiriasi tuo, kad standartiniai antibiotikai jų neveikia ir jas galima nugalėti tik naudojant stipresnius vaistus.
Pastaruoju metu atsirado daugybei vaistų atsparių tuberkuliozės infekcijos padermių. Vaistų nuo tuberkuliozės nėra tiek daug. Medicinoje daugiausia naudojama tai, kas buvo sukurta sovietmečiu. Nuo to laiko ftiziologijos raida pastebimai sustojo. Ir dabar jokie vaistai nuo tuberkuliozės (jų yra tik 6) neturi jokios įtakos šiai tuberkuliozės infekcijai. Kitaip tariant, žmonės, sergantys šia infekcijos forma, yra nepagydomi. Bet negana to, jie yra mirtini aplinkiniams žmonėms, nes yra nešiotojai.
Atsparumo antibiotikams priežastys
 Atsparumas antibiotikams yra natūralus procesas, nes bakterijos, kaip ir visi gyvi daiktai, geba prisitaikyti (prisitaikyti) prie besikeičiančių sąlygų aplinką. Tačiau šio proceso greitį labai paveikė netinkamas naudojimas antibakteriniai vaistai. Kai antibiotikai vaistinėse buvo parduodami be recepto, bet kas (ar dar blogiau – vaistininkas!) galėjo „vaidinti“ gydytoją ir paskirti sau gydymą. Tačiau, kaip taisyklė, šis gydymas baigdavosi per 1-2 dienas, išnykus ligos simptomams. Ir tai lėmė tai, kad bakterijos nebuvo visiškai sunaikintos, o perėjo į kitas formas (L-formas) ir ilgas laikas gyveno „pagydytų“ žmonių kūno „tamsiuose kampeliuose“, laukdamas tinkamo momento. Dėl vienokių ar kitokių priežasčių sumažėjus imunitetui, jos vėl virto pirminėmis formomis ir sukėlė tą pačią ligą, kuria galėjo užsikrėsti ir kiti žmonės ir pan.
Atsparumas antibiotikams yra natūralus procesas, nes bakterijos, kaip ir visi gyvi daiktai, geba prisitaikyti (prisitaikyti) prie besikeičiančių sąlygų aplinką. Tačiau šio proceso greitį labai paveikė netinkamas naudojimas antibakteriniai vaistai. Kai antibiotikai vaistinėse buvo parduodami be recepto, bet kas (ar dar blogiau – vaistininkas!) galėjo „vaidinti“ gydytoją ir paskirti sau gydymą. Tačiau, kaip taisyklė, šis gydymas baigdavosi per 1-2 dienas, išnykus ligos simptomams. Ir tai lėmė tai, kad bakterijos nebuvo visiškai sunaikintos, o perėjo į kitas formas (L-formas) ir ilgas laikas gyveno „pagydytų“ žmonių kūno „tamsiuose kampeliuose“, laukdamas tinkamo momento. Dėl vienokių ar kitokių priežasčių sumažėjus imunitetui, jos vėl virto pirminėmis formomis ir sukėlė tą pačią ligą, kuria galėjo užsikrėsti ir kiti žmonės ir pan.
Būtent dėl šios priežasties antibiotikai skiriami 5-7-10-14 dienų kursui. Bakterijos turi būti visiškai sunaikintos, o ne pripratusios prie antibiotikų.
Tačiau yra ir kita problema, susijusi su gydymu antibiotikais. Tai slypi tame, kad be patogeninės bakterijos vartojant antibiotikus, sunaikinamos ir naudingosios (laktobakterijos, virškinamojo trakto bifidobakterijos). Tai gali būti pradžia sąlyginai patogeniškos virškinamojo trakto floros perėjimui į patogeninę ir sukelti tokią gydymo antibiotikais komplikaciją kaip disbakteriozė, kuriai reikalingas tam tikras gydymas skatinant augimą. naudinga žarnyno mikroflora.
Kaip progresuoja bakterinė infekcija?
Vystantis bakterijoms infekcinis procesas vienas iš pirmųjų simptomų bus karščiavimas. Paprastai ji yra aukšta. Karščiavimą sukelia tai, kad sunaikintas bakterijų ląstelės sienelės LPS kompleksas patenka į kraują ir kartu su kraujotaka pasiekia pagumburį, būtent jame esantį termoreguliacijos centrą. LPS-kompleksas perkelia nustatytą termoreguliacijos centro tašką ir organizmas „galvoja“, kad šalta ir padidina šilumos gamybą, sumažina šilumos perdavimą.
 Karščiavimas yra apsauginė organizmo reakcija, nes kūno temperatūra iki 39 laipsnių skatina dirbti Imuninė sistema. Jei kūno temperatūra pakyla virš 39 laipsnių, ją reikia sumažinti paracetamoliu arba, netiesiogiai, antibiotikais (kūno temperatūros sumažėjimas per 24-48 valandas nuo gydymo antibiotikais pradžios yra tinkamai parinkto antibakterinio vaisto požymis) .
Karščiavimas yra apsauginė organizmo reakcija, nes kūno temperatūra iki 39 laipsnių skatina dirbti Imuninė sistema. Jei kūno temperatūra pakyla virš 39 laipsnių, ją reikia sumažinti paracetamoliu arba, netiesiogiai, antibiotikais (kūno temperatūros sumažėjimas per 24-48 valandas nuo gydymo antibiotikais pradžios yra tinkamai parinkto antibakterinio vaisto požymis) .
Kitas bakterinio infekcinio proceso pasireiškimas yra intoksikacijos sindromas. Tai pasireiškia savijautos pablogėjimu, apatija, nuotaikos pablogėjimu, galvos skausmais, raumenų ir sąnarių skausmais, galimi pykinimas, vėmimas ir panašiai. Norint palengvinti šiuos simptomus, reikia daug gerti. šiltas vanduo(ne mažiau kaip 2 litrai per dieną). Vandens perteklius atskies bakterijų toksinus, sumažindamas jų koncentraciją, o taip pat pašalins dalį jų su šlapimu.
Šie du ženklai bakterinis uždegimas yra universalūs beveik visoms infekcijoms. Visi kiti požymiai atsiranda dėl konkretaus patogeno savybių, jų egzotoksinų ir kitų agresijos veiksnių.
Atskirai reikėtų pasakyti apie tokias specifines infekcijas kaip tuberkuliozė, sifilis, raupsai (kurių vis dėlto nebėra). Šios infekcijos šiek tiek skiriasi nuo kitų. Faktas yra tas, kad jie ilgą laiką egzistavo su žmonija ir Žmogaus kūnasšiek tiek priprato prie jų. Jie, kaip taisyklė, nesukelia ryškaus infekcinio bakterinio proceso vaizdo, klinikinės apraiškos su jais nėra ryškios. Bet jie sukelia specifinį uždegimą organizme, kurį galima pamatyti pro mikroskopą (granulomos). Šios ligos gydomos labai sunkiai, o gydymas susideda tik iš klinikinių ligos apraiškų pašalinimo. Šiuo metu neįmanoma visiškai išvalyti žmogaus organizmo nuo šių ligų sukėlėjų (išnaikinti).
Kaip organizmas kovoja su bakterijomis
 Kūno imuninė sistema susideda iš dviejų posistemių: humoralinės ir ląstelinės.
Kūno imuninė sistema susideda iš dviejų posistemių: humoralinės ir ląstelinės.
Humoralinė sistema skirta sukurti specialius antikūnus prieš patogenų antigenus.Šie antikūnai, kaip ir kulkos, gali prasiskverbti į bakterijų ląstelės sienelę. Tai vyksta tokiu būdu. Kada kenksminga bakterija patenka į organizmą, jis kažkaip susitinka su specialiomis imuninės sistemos apsauginėmis ląstelėmis – makrofagais. Šie makrofagai atakuoja ir suryja bakteriją, taip tyrinėdami jos antigeninę struktūrą (iš tikrųjų jie žiūri į bakterijos „odą“ ir ieško ant jos „iškyšų“ – antigenų, prie kurių galima pritvirtinti antikūną, kad jis padarytų skyles. oda). Ištyrę bakteriją, makrofagai, kurie jau vadinami antigeną pateikiančiomis ląstelėmis (APC), patenka į centrinės valdžios institucijos imuninę sistemą (raudonuosius kaulų čiulpus) ir praneša apie bakterijas. Jie duoda nurodymą gaminti antikūnus (baltymus), kurie galės prisijungti prie tam tikros ląstelės sienelės. Sukurti antikūnai tiesiog patenka į kraują. Kai antikūnas randa savo antigeną, jis prie jo prisitvirtina. Iš kraujo prie šio „antigeno-antikūno“ komplekso pradeda jungtis baltymai, kurie pakeičia antikūno erdvinę konfigūraciją taip, kad pastarasis išsiskleidžia, išlenkia ir perveria (perforuoja) bakterijos sienelę, sukeldamas jos mirtį.
Ląstelinis imunitetas veikia skirtingai. Baltieji kraujo kūneliai (leukocitai), kaip karių armija, masiškai puola priešą, tam pasitelkdami specialius proteolitinius fermentus, vandenilio peroksidą ir kitus ginklus. Iš išorės tai atrodo kaip pūliai. Dėl tokios gausybės pūliuose esančių proteolitinių fermentų jis gali ištirpinti aplinkinius audinius ir išsiveržti, taip pašalindamas pašalines medžiagas iš organizmo.
Kas atsitinka po pasveikimo
Atsigavimas gali būti klinikinis, laboratorinis arba visiškas.
klinikinis atsigavimas reiškia, kad nėra jokių su šia liga susijusių simptomų.
Laboratorinis gydymasįdėti, kai neįmanoma nustatyti jokių laboratorinių šios ligos požymių.
Visiškas atsigavimas bus tada, kai žmogaus kūno neliks patogeniniai mikrobai kurie sukėlė šią ligą.
Žinoma, ne visi infekciniai bakteriniai procesai baigiasi pasveikimu. Kartais taip pat įmanoma mirtys. Taip pat galimas ūminio infekcinio proceso perėjimas į lėtinį (klinikinis atsigavimas).
Vaizdo įrašas: bakterijų atsparumas antibiotikams
Nepaisant aktyvios medicinos plėtros, infekcinių, taip pat ir bakterinių, ligų problema yra labai aktuali. Bakterijų randama kiekviename žingsnyje: viešajame transporte, darbe, mokykloje. Neįtikėtinas skaičius užpildo durų rankenas, pinigus, kompiuterių peles, Mobilieji telefonai. Mūsų planetoje nėra vietų, kur šių mikroorganizmų nebūtų. Jų randama druskoje mirusiųjų vandenys jūrose, geizeriuose, kurių temperatūra didesnė nei 100ºС, vandenyno vandenyse 11 km gylyje, atmosferoje 41 km aukštyje, net branduoliniuose reaktoriuose.
Bakterijų klasifikacija
Bakterijos yra mažytės būtybės, kurias galima pamatyti tik mikroskopu, jų dydis vidutiniškai siekia 0,5–5 mikronus. bendras bruožas visų bakterijų yra branduolio nebuvimas, o tai reiškia prokariotus. Yra keli jų dauginimosi būdai: dvejetainis dalijimasis, pumpurų atsiradimas dėl egzosporų ar grybienos fragmentų. Aseksualus būdas reprodukcija susideda iš DNR replikacijos ląstelėje ir vėlesnio jos dalijimosi į dvi dalis.
Priklausomai nuo formos, bakterijos skirstomos į:
- cocci - rutuliukai;
- strypo formos;
- spirilla - susukti siūlai;
- vibrionai yra lenkti strypai.
Grybelinės, virusinės ir bakterinės ligos, priklausomai nuo perdavimo mechanizmo ir patogeno buvimo vietos, skirstomos į žarnyno, kraujo, kvėpavimo takų ir išorines dangas.
Bakterijų ir infekcijų struktūra
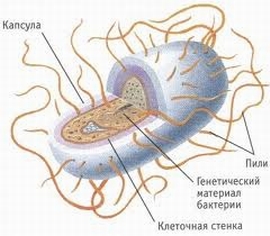
Citoplazma yra pagrindinė dalis bakterinė ląstelė, kuriame vyksta medžiagų apykaita, t.y. komponentų, įskaitant turinčius įtakos jo patogeniškumui, sintezė iš maistinių medžiagų. Fermentų, baltymų pobūdžio katalizatorių buvimas citoplazmoje lemia medžiagų apykaitą. Jame taip pat yra bakterijos „branduolys“ – nukleoidas, neturintis apibrėžtos formos ir išoriškai neribotas membranos. pataikyti įvairių medžiagųį ląstelę ir medžiagų apykaitos produktų išskyrimas vyksta per citoplazminę membraną.
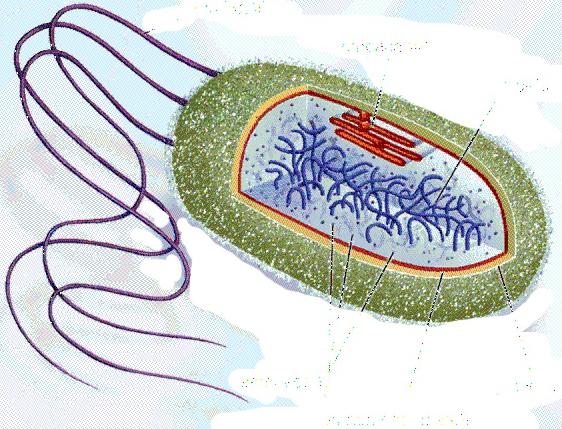 Apgaubia citoplazminę membraną ląstelių sienelės, ant kurios gali susidaryti gleivių (kapsulės) arba žvynelių sluoksnis, prisidedantis prie aktyvus judėjimas bakterijos skysčiuose.
Apgaubia citoplazminę membraną ląstelių sienelės, ant kurios gali susidaryti gleivių (kapsulės) arba žvynelių sluoksnis, prisidedantis prie aktyvus judėjimas bakterijos skysčiuose.
Maistas bakterijoms yra įvairios medžiagos: nuo paprastų, pvz. anglies dioksidas, amonio jonai, iki kompleksinių organiniai junginiai. Bakterijų gyvybinei veiklai įtakos turi ir aplinkos temperatūra bei drėgmė, deguonies buvimas ar nebuvimas. Daugybė bakterijų rūšių išgyventi nepalankiomis sąlygomis geba formuoti sporas. baktericidinės savybės kurie rado platus pritaikymas turi tiek medicinoje, tiek pramonėje karščiavimas arba spaudimas Ultravioletinė radiacija tam tikri cheminiai junginiai.
Patogeniškumo, virulentiškumo ir invaziškumo savybės
Patogeniškumas reiškia gebėjimą tam tikros rūšies mikroorganizmai sukelia bakterijas užkrečiamos ligos. Tačiau toje pačioje rūšyje jo lygis gali būti labai įvairus, tokiu atveju jie kalba apie virulentiškumą – padermės patogeniškumo laipsnį. Mikroorganizmų patogeniškumą lemia toksinai, kurie yra jų gyvybinės veiklos produktai. Daugelis patogeninių bakterijų nepajėgia daugintis makroorganizmuose, tačiau išskiria stipriausius egzotoksinus, sukeliančius ligą. Todėl yra ir invaziškumo sąvoka – gebėjimas plisti makroorganizme. Dėl aukščiau aprašytų savybių tam tikromis sąlygomis gali sukelti labai patogeniški mikroorganizmai mirtinos ligos, o silpnai patogeniškos bakterijos tiesiog yra organizme, nesukeldamos jokios žalos.
Apsvarstykite kai kurias žmogaus bakterines ligas, kurių sąrašas yra per didelis, kad būtų galima viską aprašyti viename straipsnyje.
Žarnyno infekcijos
salmoneliozė. Sukėlėjas gali būti apie 700 Salmonella genties serovarų rūšių. Infekcija gali vykti vandeniu, kontaktiniu-buitiniu ar maistu. Šių bakterijų dauginimasis, lydimas toksinų kaupimosi, yra įmanomas įvairių gaminių maistingumą ir išsaugomi, kai jie yra nepakankamai termiškai apdorojami virimo metu. Taip pat naminiai gyvūnai, paukščiai, graužikai, sergantys žmonės gali būti infekcijos šaltinis.
Toksinų veikimo pasekmė yra padidėjęs skysčių išsiskyrimas į žarnyną ir jo peristaltikos padidėjimas, vėmimas ir viduriavimas, dėl kurių atsiranda dehidratacija. Praėjus inkubaciniam laikotarpiui, kuris trunka nuo 2 valandų iki 3 dienų, pakyla temperatūra, atsiranda šaltkrėtis, galvos skausmas, dieglius sukeliantys pilvo skausmai, pykinimas, o po kelių valandų – dažnos vandeningos ir šmirinančios išmatos. Šios bakterinės ligos trunka maždaug 7 dienas.
Kai kuriais atvejais gali pasireikšti ūminės komplikacijos inkstų nepakankamumas, infekcinis-toksinis šokas, pūlingos-uždegiminės ligos ar trombozinės komplikacijos.
Vidurių šiltinė ir paratifas A ir B. Jų sukėlėjai yra S. paratyphi A, S. paratyphi B, Salmonella typhi. Perdavimo būdai – maistas, vanduo, užkrėsti daiktai, šaltinis – sergantis žmogus. Ligos bruožas yra vasaros-rudens sezoniškumas. 
Inkubacinio laikotarpio trukmė yra 3–21 diena, dažniausiai 8–14, po kurios temperatūra palaipsniui didėja iki 40ºС. Karščiavimą lydi nemiga, galvos skausmas, apetito stoka, odos blyškėjimas, rožinis bėrimas, kepenų ir blužnies padidėjimas, pilvo pūtimas, išmatų susilaikymas, rečiau viduriavimas. Taip pat ligą lydi arterinė hipotenzija, bradikardija, kliedesys, letargija. Galimos komplikacijos- pneumonija, peritonitas, kraujavimas iš žarnyno.
apsinuodijimas maistu. Jo sukėlėjai yra sąlyginai patogeniški mikroorganizmai. Patogeninės bakterijos patenka į organizmą iš maisto produktai, kurie arba nebuvo termiškai apdoroti, arba buvo termiškai apdoroti nepakankamai. Dažniausiai tai yra pieno ar mėsos gaminiai, konditerijos gaminiai.
Inkubacinis laikotarpis yra nuo 30 minučių iki dienos. Infekcija pasireiškia pykinimu, vėmimu, vandeningos išmatos iki 15 kartų per dieną, šaltkrėtis, pilvo skausmas, karščiavimas. Daugiau sunkūs atvejai lydi ligos sumažintas slėgis, tachikardija, traukuliai, sausos gleivinės, oligurija, hipovoleminis šokas. Liga trunka nuo kelių valandų iki trijų dienų.
Dizenterija. Vienos iš labiausiai paplitusių žarnyno infekcijų sukėlėjas yra Shigella genties bakterija. Mikroorganizmai į organizmą patenka nurijus užteršto maisto, vandens, per namų apyvokos daiktai Ir nešvarios rankos. Infekcijos šaltinis – sergantis žmogus.
Inkubacinis laikotarpis gali trukti nuo kelių valandų iki savaitės, dažniausiai 2-3 dienos. Liga dažnai pasireiškia skystos išmatos su gleivių ir kraujo priemaišomis, mėšlungiški skausmai kairėje ir apatinėje pilvo dalyje, karščiavimas, galvos svaigimas, šaltkrėtis, galvos skausmas. Ji taip pat lydima arterinė hipotenzija, tachikardija, pilvo pūtimas, palpacija sigminė tuščioji žarna. Ligos trukmė priklauso nuo sunkumo: nuo 2-3 iki 7 dienų ar daugiau.
Escherichiozė. Ši liga dar vadinama keliautojo viduriavimu. Tai vadinama coli Escherichia coli enteroinvazinės arba enterotoksigeninės padermės.
Pirmuoju atveju inkubacinis laikotarpis trunka nuo 1 iki 6 dienų. Ligos požymiai – laisvos išmatos ir mėšlungiškas pilvo skausmas, rečiau tenezmas. Ligos trukmė yra 3-7 dienos, esant lengvam apsinuodijimui.  Antruoju atveju latentinis laikotarpis gali trukti iki 3 dienų, po to prasideda vėmimas, dažnos laisvos išmatos, protarpinis karščiavimas, pilvo skausmai. Patogeninės bakterijos labai paveikia vaikus ankstyvas amžius. Liga yra lydima karštis, karščiavimas, dispepsija. Tokios bakterinės ligos gali komplikuotis apendicitu, cholecistitu, cholangitu, meningitu, endokarditu, uždegiminėmis šlapimo takų ligomis.
Antruoju atveju latentinis laikotarpis gali trukti iki 3 dienų, po to prasideda vėmimas, dažnos laisvos išmatos, protarpinis karščiavimas, pilvo skausmai. Patogeninės bakterijos labai paveikia vaikus ankstyvas amžius. Liga yra lydima karštis, karščiavimas, dispepsija. Tokios bakterinės ligos gali komplikuotis apendicitu, cholecistitu, cholangitu, meningitu, endokarditu, uždegiminėmis šlapimo takų ligomis.
kampilobakteriozė. Tai dažna infekcija, kurią sukelia bakterija Campylobacter fetus jejuni, kuri aptinkama daugelyje naminių gyvūnėlių. Galimos ir profesinės bakterinės žmogaus ligos.
Inkubacinis laikotarpis trunka 1-6 dienas. Liga lydima karščiavimo, gastroenterito, sunkios intoksikacijos, vėmimo, gausios laisvos išmatos. Retais atvejais apibendrinta ligos forma.
Žarnyno infekcijų gydymas ir profilaktika
Kaip taisyklė, už efektyvus gydymas rekomenduojama pacientą hospitalizuoti, nes dauguma šių ligų gali sukelti komplikacijų, taip pat sumažinti infekcijos plitimo riziką. Gydymas apima keletą pagrindinių punktų.
At žarnyno infekcija būtina griežtas laikymasis tausojanti dieta. Leidžiamų produktų sąrašas: lėtėja motorinė veiklažarnos ir turinčios reikšmingus kiekius taninas - mėlynės, paukščių vyšnios, stipri arbata, taip pat grūdų košė, gleivinės sriubos, kisieliai, varškė, krekeriai, garuose troškintos žuvies ir mėsos patiekalai. Jokiu būdu negalima valgyti keptų ir riebių, žalių daržovių ir vaisių.
Esant toksinėms infekcijoms, būtinas skrandžio plovimas, siekiant pašalinti ligos sukėlėjus iš virškinamojo trakto gleivinės. Detoksikacija ir rehidratacija atliekama naudojant peroralinis vartojimasį organizmą gliukozės ir druskos tirpalų.
Bakterinių žarnyno ligų gydymas būtinai apima išmatų normalizavimą. Tam dažniausiai naudojamas agentas „Indomethocin“, kalcio preparatai, įvairūs sorbentai, iš kurių patys pigiausi, Aktyvuota anglis. Kadangi bakterines ligas lydi disbakteriozė, skiriami vaistai žarnyno mikroflorai normalizuoti (Linex, Bifidumbacterin ir kt.)
Kalbant apie antibakteriniai agentai, tada, priklausomai nuo sukėlėjo tipo, gali būti naudojami monobaktamų, penicilinų, cefalosporinų, tetraciklinų, chloramfenikolių, karbapenemų, aminoglikozidų, polimiksinų, chinolonų, fluorochinolonų, nitrofuranų grupių antibiotikai, taip pat mišrūs sulfonamidų preparatai.
Siekiant užkirsti kelią žmogaus bakterinėms ligoms, kasdienės veiklos sąraše turėtų būti šie dalykai: asmens higiena, kruopštus reikalingo maisto terminis apdorojimas, daržovių ir vaisių plovimas prieš valgį, virinto ar išpilstyto vandens naudojimas, trumpalaikis greitai gendančių maisto produktų laikymas.
Kvėpavimo takų infekcijos
Kvėpavimo takuose bakterijų ir virusinės infekcijos kurios dažniausiai būna sezoninės. Bakterinės ir virusinės ligosžmonių skiriasi, visų pirma, lokalizacija. Virusai veikia visą organizmą, o bakterijos veikia lokaliai. Dažniausios virusinės ligos yra SARS ir gripas.
Bakterinės ligos yra po infekcijų kvėpavimo takai:
Tonzilitas(tonzilitą) gali sukelti tiek virusai, tiek bakterijos – mikoplazmos, streptokokai, chlamidijos (A. Haemolyticum, N. Gonorrhoeae, C. Diphtheriae). Lydimas pokyčių palatininės tonzilės, gerklės skausmas, šaltkrėtis, galvos skausmas, vėmimas.
Epiglotitas. Sukėlėjai yra bakterijos S. Pneumoniae, S. Pyogenes ir S. Aureus. Liga pasižymi antgerklio uždegimu, kartu su gerklų susiaurėjimu, greitu pablogėjimu, gerklės skausmu, karščiavimu.  Dėl sunkios ligos eigos būtinas privalomas paciento hospitalizavimas.
Dėl sunkios ligos eigos būtinas privalomas paciento hospitalizavimas.
Sinusitas- uždegimas žandikaulio sinusai sukelia bakterijos, patekusios į nosies ertmę per kraują arba iš viršutinis žandikaulis. Iš pradžių jam būdingas lokalizuotas skausmas, kuris vėliau plinta, virsdamas „galvos skausmu“.
Plaučių uždegimas. Tai plaučių liga, kurios metu pažeidžiamos alveolės ir galiniai bronchai. Patogeninės bakterijos – streptokokai, stafilokokai, Klebsiella pneumoniae, pneumokokai, Haemophilus influenzae ir Escherichia coli. Ligą lydi kosulys su skrepliais, karščiavimas, dusulys, šaltkrėtis, galvos skausmai ir raumenų skausmas, apetito praradimas, padidėjęs nuovargis, intoksikacijos silpnumas.
Kvėpavimo takų infekcijų gydymas ir profilaktika
Gydant infekcijas, ligonis hospitalizuojamas tik esant sunkiai ir užleistai ligos eigai. Pagrindinės priemonės yra antibiotikai, parenkami individualiai, priklausomai nuo patogeno tipo. Nosiaryklės gydymas gali būti atliekamas naudojant vietinius antiseptikus ("Gexoral", "Septifril", "Stopangin", "Kameton", "Ingalipt"). Be to, rekomenduojama imtis inhaliacijų, fizioterapijos, kvėpavimo pratimų, manualinė terapija, masažas krūtinė. Naudojant kombinuotų lėšų turintis antiseptinį ir analgetinį poveikį ligos pradžioje (vaistai nuo vaistiniai augalai, "TeraFlu", "Anti-Angina", "Strepsils", NovaSept) toliau vartoti antibiotikus tikriausiai nereikia.
Bakterinių kvėpavimo sistemos ligų profilaktika apima tokias veiklas: pasivaikščiojimai grynas oras, kvėpavimo pratimai, profilaktinės inhaliacijos, metimas rūkyti, vatos-marlės tvarsčių naudojimas kontaktuojant su pacientais.
Išorinio apvalkalo infekcijos
Žmogaus odoje, kuri turi tam tikrų savybių, apsaugančių ją nuo mikroorganizmų, yra didžiulis kiekis taikiai egzistuojančių bakterijų. Jei šios savybės pažeidžiamos (per didelis drėkinimas, uždegiminės ligos, sužalojimai) mikroorganizmai gali sukelti infekciją. Bakterinės ligos oda atsiranda ir tada, kai patogeninės bakterijos patenka iš išorės.
Impetigo. Yra dviejų tipų ligos: pūslinės, kurias sukelia stafilokokai, ir nepūslinės, kurių sukėlėjai yra S. aulreuls ir S. Pyogenes.
Liga pasireiškia raudonomis dėmėmis, kurios virsta pūslelėmis ir pustulėmis, kurios lengvai atsidaro ir susidaro storos gelsvai rudos spalvos žvyneliai. 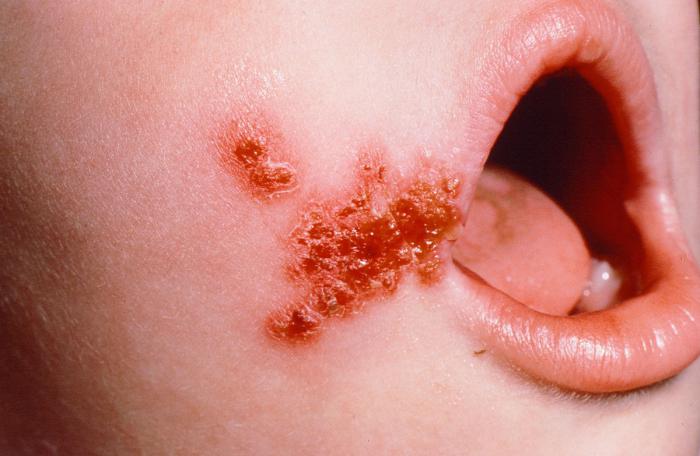 Buliozinei formai būdingos 1-2 cm dydžio pūslelės, komplikuotos bakterinės ligos sukelia glomerulonefritą.
Buliozinei formai būdingos 1-2 cm dydžio pūslelės, komplikuotos bakterinės ligos sukelia glomerulonefritą.
Furunkulai ir karbunkulai. Liga atsiranda giliai įsiskverbus stafilokokams į plaukų folikulai. Infekcija sudaro uždegiminį konglomeratą, iš kurio vėliau atsiranda pūliai. Tipiškos karbunkulų vietos yra veidas, kojos, galas kaklas.
Erysipelas ir celiulitas. Tai yra infekcijos turinčios įtakos odai ir apatiniai audiniai, kurių sukėlėjai yra A, G, C grupių streptokokai. Lyginant su erškėtuogėmis, celiulito lokalizacija yra paviršutiniškesnė.
Tipinė erysipelų lokalizacija – veidas, celiulitas – blauzdos. Prieš abi ligas dažnai būna traumos, odos pažeidimai. Odos paviršius paraudęs, edemuotas, nelygiais uždegimo kraštais, kartais pūslelių ir pūslių. Susijusios funkcijos ligos – karščiavimas ir šaltkrėtis.
Erysipelas ir celiulitas gali sukelti komplikacijų, pasireiškiančių fascitu, miozitu, kaverninio sinuso tromboze, meningitu, įvairiais abscesais.
Odos infekcijų gydymas ir profilaktika
Žmogaus odos bakterines ligas rekomenduojama gydyti vietiniais arba bendras veiksmas priklausomai nuo infekcijos sunkumo ir tipo. Taip pat naudojami įvairūs antiseptikai. Kai kuriais atvejais jie vartojami ilgą laiką, įskaitant sveikus šeimos narius profilaktikai. 
viršininkas prevencinė priemonė, užkirsti kelią odos infekcijoms, yra asmeninė higiena, individualių rankšluosčių naudojimas, taip pat bendras padidėjimas imunitetas.
Gyvūnų infekcijos
Reikėtų paminėti ir žmonėms perduodamas bakterines gyvūnų ligas, vadinamas zooantroponozėmis. Infekcijos šaltiniai yra naminiai ir laukiniai gyvūnai, nuo kurių galite užsikrėsti medžioklės metu, taip pat graužikai.
Išvardijame pagrindines bakterines ligas, kurių sąraše yra apie 100 infekcijų: stabligė, botulizmas, pastereliozė, kolibacilozė, buboninis maras, liaukos, melioidozė, ersiniozė, vibriozė, aktinomikozė.
Dennisas R. Schabergas, Marvinas Turckas
Įvadas. Enterobakterijos yra gramneigiamos, sporų nesudarančios lazdelės, kurios, nors ir aerobinės, gali augti anaerobinėmis sąlygomis ir linkusios gyventi virškinimo trakte. Šių mikroorganizmų biocheminės savybės pasižymi gebėjimu fermentuoti gliukozę ir redukuoti nitratus iki nitritų, taip pat oksidazės aktyvumo nebuvimu. Enterobacteriaceae šeimos nariai įvairios gentys, įskaitant Escherichia, Salmonella, Shigella, Klebsiella, Serratia, Enterobacter, Proteus, Morganella, Yersinia, Providencia ir kitas mažiau žinomas gentis, yra diferencijuojamos remiantis serologiniais tyrimais ir kompiuterine biocheminių reakcijų rezultatų analize. Enterobakterijų diferencijavimas yra svarbus ne tik taksonominiu, bet ir epidemiologiniu bei terapiniu požiūriu.
Infekciją gali sukelti ir kitos gramneigiamos bakterijos, nepriklausančios Enterobacteriaceae šeimai. Svarbiausi iš jų yra Pseudomonas, Acinetobacter ir Eikenella genčių atstovai.
Escherichia coli infekcijos
Etiologija. E. coli – Enterobacteriaceae šeimos atstovas – yra virškinimo trakto, iš kurio jis kilęs, komensalas, kai pažeidžiamas normalių anatominių barjerų pralaidumas, kaip pastebėta, pavyzdžiui, perforacijos metu. priedas, gali plisti ir paveikti gretimus organus. Manoma, kad šlapimo takų žarnyno bakterijomis užsikrečiama ne per jomis užkrėstus šlapimo takus, o tiesioginiu hematogeniniu infekcijos plitimu į inkstus. Infekcijai patekus į pirminį židinį, jos tolesnis plitimas į tolimus organus atliekamas kraujo srove. Dėl to bakteriemija, kuri galima sergant visomis gramneigiamomis infekcijomis, gali sukelti šoką dėl endotoksinų (86 sk.). Daugiau nei 50 % ligų, kurias sukelia Escherichia coli, šlapimo takai yra infekcijos įėjimo vartai; taip pat dažnos infekcijos, kylančios iš kepenų ir tulžies latakų pilvo ertmė, oda ir plaučiai. Kai kuriems pacientams, sergantiems E. coli bakteriemija, infekcijos įėjimo vartai neaptinkami; jie dažnai turi navikų ar hematologinės ligos. Taip pat gali būti pastebėti kiti šeimininko atsparumo defektai, įskaitant diabetas, cirozė, pjautuvinių ląstelių anemija arba pastarojo poveikio radiacija, citotoksinių vaistų, adrenosteroidų ar antibiotikų vartojimo pasekmės. Taip pat yra epidemiologinių įrodymų, kad E. coli ir kitos enterobakterijos linkusios kolonizuoti nusilpusių pacientų odą ir gleivines, o tai gali paaiškinti didesnį šių infekcijų dažnį asmenims, sergantiems pažengusia liga. Yra gerai žinomas neteisinga padėtis, Ką bakterinės infekcijos, kurias sukelia Escherichia coli, lydi baisus, drumstas eksudatas. Tačiau taip yra dėl anaerobinių streptokokų arba Bacteroides spp., dažnai aptinkamų kartu su žarnyno bakterijos.
Epidemiologija. E. coli štamai pasižymi somatiniais (O), žvyneliais (H) ir kapsuliniais (K) antigenais. Yra šimtai skirtingų serologinių variantų. Bet kuri iš šių padermių gali sukelti ligą. Klinikiniai ir epidemiologiniai tyrimai parodė, kad tam tikri specifiniai E. coli serotipai dažniau nei kiti sukelia viduriavimą vaikams. įvairaus amžiaus, taip pat raketos žarnyno ligos suaugusiems.
E. coli štamus, sukeliančius mažų vaikų viduriavimą, greičiausiai darželiuose platins nešiotojai (su simptomais ar be jų), motinos ir darbuotojai. Nors įprastu būdu Ligos sukėlėjo plitimas yra užteršimas išmatomis, užsikrėsti galima aerogeninėmis priemonėmis arba per namų apyvokos daiktus.
Kai kurie epidemiologiniai tyrimai rodo, kad E. coli 04, 06 ir 075 sukelia daugumą E. coli infekcijų, išskyrus mažų vaikų viduriavimą. Neaišku, ar šios padermės iš tikrųjų yra virulentiškesnės, ar jos tiesiog labiau paplitusios nei kitų somatinių tipų padermės.
E. coli padermių su K1 antigenu, išskirtu iš didelis skaičius naujagimiams, sergantiems meningitu. Šie K-antigenai dalyvauja suaktyvinant adheziją su makroorganizmo ląstelėmis ir užkertant kelią fagocitozei.
Apraiškos.Šlapimo takų infekcijos. E. coli yra atsakinga už daugiau nei 75 proc. infekciniai pažeidimaišlapimo takų, įskaitant cistitą, pyelitą, pielonefritą ir asimptominė bakteriurija(225 sk.). Iš pacientų, sergančių ūmine nekomplikuotomis šlapimo takų infekcijomis, pasėliuose išskirti patogenai beveik visada priklauso E. coli, o pacientams, lėtinės infekcijos vyrauja kitos Enterobacteriaceae ir Pseudomonas padermės.
pilvaplėvės infekcijos ir tulžies takų. E. coli paprastai gali būti išskiriama pasėliu iš perforuoto ar uždegimo apendikso arba iš abscesų, atsiradusių dėl divertikulų perforacijos, pepsinių opų, subfreninių abscesų ar abscesų, mažo maišelio, mezenterinio infarkto. Dažnai kartu su E. coli išskiriami ir kiti mikroorganizmai: anaerobiniai streptokokai, klostridijos, Bacteroides. Dažnai siejama su colių infekcija ūminis cholecistitas su gangrena ir perforacija. Ūminiam emfizeminiam cholecistitui būdingas radiologiškai aptinkamas oro ir skysčio lygis dėl akmenų arba periferinio dujų sluoksnio tulžies pūslės sienelėje. Iš tulžies pūslės infekcija gali plisti į viršų per tulžies latakus, sukeldama cholangitą ir daugybę kepenų abscesų. Daug rečiau, jei infekcija pilvo ertmėje sukelia septinį tromboflebitą vartų vena(pileflebitas), kuris savo ruožtu gali sukelti kepenų abscesą.
bakteriemija. Rimčiausias coli infekcijos pasireiškimas yra prasiskverbimas į kraują. Šiam procesui dažniausiai būdingas staigus karščiavimas ir šaltkrėtis, tačiau kartais pasireiškia tik sumišimas, dusulys ir hipotenzija. Dažniausiai panašios valstybės pastebėta pacientams, sergantiems šlapimo takų ir tulžies pūslės infarktu arba intraabdominaliniu sepsiu; kai kuriais atvejais neįmanoma aptikti infekcijos įėjimo vartų. Dažniausiai tokios infekcijos stebimos vyresnio amžiaus vyrams, tikriausiai dėl to, kad šioje grupėje dažnai atliekamos instrumentinės intervencijos į šlaplę ir kateterizavimas. Ankstyvas ženklas infekcija gali būti naudojama kaip hiperventiliacija. Hipotenzija gali lydėti procesą nuo pat pradžių, tačiau dažniausiai ji išsivysto praėjus 6-12 valandų nuo bakteriemijos pradžios. Jei ji išlieka, šią būklę lydi oligurija ir dažnai sumišimas, stuporas ir koma – sindromas, žinomas kaip gramneigiamas arba endotoksinis šokas (86 sk.). Escherichia coli sukelta bakteriemija retai išsivysto pacientams, sergantiems ciroze, nesant akivaizdžių infekcijos įėjimo vartų. Tai siejama su portosisteminiais šuntais kepenyse ir aplink juos, sutrikusia retikuloendotelio funkcija ir susilpnėjusiais humoraliniais bei ląstelių gynybos mechanizmais. E. coli ar kitų enterobakterijų sukeltos bakteriemijos išlikimas arba pasikartojimas gydymo metu, vadinamoji proveržio bakteriemija, pasižymi bloga prognoze ir rodo, kad pilvo ertmėje yra infekcija arba pūlių sankaupa.
Kiti pasireiškimai, E. coli gali sukelti abscesų susidarymą bet kurioje kūno vietoje. Cukriniu diabetu sergančių pacientų insulino injekcijų vietose, galūnių išemijos vietose ir chirurginėse žaizdose atsiranda poodinių infekcijos židinių. Pacientams, sergantiems leukemija, dažnai stebima perirektinė flegmona. Poodinius abscesus, ypač sergantiesiems cukriniu diabetu, dažnai lydi dujų susidarymas audiniuose, o tai gali būti nustatoma pagal krepito atsiradimą arba rentgeno tyrimą. Šis simptomas turi būti atskirtas nuo klostridijų infekcijos, kuri greičiausiai pasireiškia naudojant Gramo dėmę. E. coli gali sukelti de novo pneumoniją, taip pat dažnai išsiskiria iš skreplių superinfekcijos metu. plaučių pažeidimai.
naujagimių infekcija. Naujagimiams, ypač neišnešiotiems kūdikiams, dažnai išsivysto E. coli bakteriemija, susijusi su meningitu ir pielonefritu. Išmatų užterštumas ir motinos gama globulino (IgM) antikūnų nebuvimas yra du pagrindiniai veiksniai, dėl kurių ši grupė yra ypač jautri colių infekcijai.
Gastroenteritas. Vaikams iki 2 metų išsivysto gastroenteritas, būdingi simptomai kurie yra pykinimas, vėmimas ir viduriavimas. Dauguma protrūkių atsiranda darželiuose ir juos sukelia specifinės enteropatogeninės E. coli (EPEC) padermės. Šios padermės gali gaminti toksinus, kurių vienas yra termolabilis (LT) ir panašus į Vibrio cholerae gaminamą toksiną, o kitas toksinas (ST) yra termostabilus (taip pat 89 ir 115 sk.). Norint greitai nustatyti mikroorganizmus, priklausančius dažnai šio sindromo aptinkamiems serotipams, naudojami fluorescencinių antikūnų nustatymo metodai. Nors teoriškai bet kurią E. coli padermę galima išskirti naudojant kultūrą, skirtingų serotipų, dalyvaujančių šiame procese, skaičius išlieka ribotas. Taip yra dėl to, kad genetinė informacija, koduojanti toksino gamybą, randama plazmidėse ir gali būti perduodama tarp padermių. Nors viduriavimą dažniausiai sukelia enterotoksinai, kartais E. coli gali turėti enteroinvazinį poveikį, apimantį gleivinę ir sukelti ligą, panašią į Shigella dizenteriją. Dėl greitos dehidratacijos ir didelio mirtingumo reikia nedelsiant atpažinti šią būklę, izoliuoti vaikus ir gydyti sergančius ir su jais bendravusius asmenis. Taip pat žinoma, kad E. coli sukelia ūminis viduriavimas suaugusiems, ypač keliaujantiems į užsienį.
Laboratoriniai tyrimai. Specifinių E. coli infekcijų laboratorinių parametrų nėra. Leukocitų skaičius paprastai padidėja, kai vyrauja granulocitai. Tačiau kartais baltųjų kraujo kūnelių skaičius yra normalus arba mažas. Tais atvejais, kai koli infekcija išsivysto anksčiau sveikam žmogui, anemija nenustatoma, tačiau dažnai pastebima su gretutine liga susijusi anemija. E. coli greitai auga bakteriologinėje terpėje ir turi būti izoliuota iš atitinkamų sekretų ir kraujo. Esant bakteriemijai, gali išsivystyti medžiagų apykaitos sutrikimai, įskaitant azotemiją, metabolinę acidozę, hipokalemiją, hiperkalemiją ir įvairius kraujo krešėjimo sistemos defektus.
Diagnostika. Ant Gramo dėmės E. coli negalima atskirti nuo daugumos kitų gramneigiamų bakterijų. Norint tiksliai identifikuoti, būtina gauti atitinkamas inokuliacijos metu išskirto mikroorganizmo biochemines charakteristikas. Atrinktiems pacientams, sergantiems pasikartojančiomis šlapimo takų infekcijomis, E. coli serotipų nustatymas gali būti naudingas siekiant atskirti atkrytį ir pakartotinę infekciją.
Gydymas. Kaip ir su kitais užkrečiamos ligos Escherichia coli sukeliamų infekcijų gydymo esminis dalykas yra pūlingo turinio nusausinimas ir pašalinimas. svetimkūniai. Jei E. coli yra numanoma kaip tam tikros infekcijos etiologinis sukėlėjas, tinkamo antimikrobinio agento pasirinkimas priklauso nuo infekcijos vietos ir tipo, taip pat nuo jos sunkumo. Rezultatas dažnai priklauso nuo pagrindinės ligos. Pavyzdžiui, sergant ūmiomis nekomplikuotomis moterų šlapimo takų infekcijomis, liga dažnai savaime praeina net ir negydant antimikrobiniu preparatu, ir nėra įrodymų, kad antibiotikai būtų veiksmingesni už sulfonamidus. Priešingai, leukemija sergančiam pacientui E. coli bakteriemija gali nereaguoti į gydymą antibiotikais, jei tuo pačiu metu negalima pasiekti hematologinės remisijos.
Daugeliu atvejų antibiotikai turėtų būti parenkami remiantis in vitro jautrumo vaistams tyrimu. Nors jo nėra vaistai, kurie yra vienodai aktyvūs prieš visas Escherichia coli padermes, daugelis vaistų yra gana veiksmingi prieš daugumą kliniškai išskirtų padermių. Nors kai kurios E. coli padermės, ypač hospitalinės, gali būti gana atsparios, 2–4 g ampicilino paros dozė į veną, į raumenis ar per burną išlieka veiksminga. Sergant sunkiomis infekcijomis, į veną suleidžiamo ampicilino dozę galima padidinti iki 12 g per parą. Cefalosporinai taip pat yra veiksmingi prieš E. coli; junginiai, tokie kaip cefazolinas ir cefapirinas, suteikia teigiamą poveikį. Naujesni vaistai, vadinamieji trečiosios kartos cefalosporinai, turi mažesnę minimalią infekciją slopinančią koncentraciją. Tai padidėjęs aktyvumas kartu su šiek tiek padidėjusiu centrinės nervų sistemos pralaidumu leidžia juos naudoti E. coli sukeltam meningitui gydyti (346 sk.). Gentamicinas ir tobramicinas buvo sėkmingai naudojami pirminė priežiūra sunkiomis colių infekcijomis, skiriant 5 mg/kg per parą dozę, padalytą į tris dozes kas 8 valandas. didelis aktyvumas nuo padermių, atsparių kitiems aminoglikozidams. Vartojama po 15 mg/kg per parą, padalijus į kelias dozes kas 8-12 val.Tetraciklinai ir levomicetinas vis dar vartojami Escherichia coli sukeliamoms infekcijoms gydyti, tačiau dabar yra veiksmingesnių vaistų. Nors gydymui rekomenduojami kelių vaistų deriniai, daugeliu atvejų nebūtina vartoti daugiau nei vieno vaisto. Pacientams, sergantiems E. coli sukelta bakteriurija, gydyti veiksmingi nitrofurantoinas (400 mg) ir nalidikso rūgštis (2-4 g); tačiau šių vaistų negalima vartoti nuo infekcijų, kurios nepažeidžia šlapimo takų. Dėl infekcinių ligų šlapimo takų taip pat vartojamas trimetoprimas – sulfametoksazolas (biseptolis).
Prevencija. Norint nutraukti mažų vaikų viduriavimo epidemiją, reikalinga izoliacija ir antimikrobinis gydymas. Suaugusiesiems daugelis E. coli infekcijų yra hospitalinio poveikio pasekmė. Jų atsiradimo dažnį galima sumažinti ribojant nuolatinio šlapimo ir intraveniniai kateteriai, kruopštus chirurginės aseptikos taisyklių laikymasis, tinkama infekuotų pacientų izoliacija ir dėl protingo ir protingo antibiotikų, gliukokortikosteroidų ir citotoksinių medžiagų vartojimo.
Klebsiella-Enterobacter-Serratia infekcijos
Be E. coli, svarbiausios žarnyno bakterijos, kurios užkrečia žmones, yra Klebsiella, Enterobacter ir Serratia, taip pat priklausančios enterobakterijų šeimai. Daugeliu duomenų, Klebsiella yra atsparesnė antibiotikams nei E. coli, o jų išskyrimas iš kraujo, pūlingų eksudatų ir šlapimo turi daug rimtesnę epidemiologinę ir prognostinę reikšmę.
Friedlanderio lazdelės (K. pneumoniae) yra gramneigiamos bakterijos, aptinkamos tarp normali mikroflora burną ar žarnas. Klebsiella yra giminingos Serratia ir Enterobacter genčių bakterijoms ir gali būti atskirtos tik naudojant specialius aminorūgščių dekarboksilazės tyrimus. Be to nurodytus metodus Klebsiella, Enterobacter ir Serratia genčių atstovų diferenciacija pagal biocheminis aktyvumas Pažymėtina, kad Klebsiella padermės atstovai dažniausiai yra nejudrūs ir tankių maistinių medžiagų paviršiuje formuoja dideles gleivines kolonijas, o paslankumas būdingas kitoms rūšims. Be to, Klebsiella padermės gali skirtis priklausomai nuo tipo specifinių kapsulinių antigenų. Jau buvo nustatyti daugiau nei 75 kapsulių tipai. Yra mažai įrodymų, kad tam tikri tipai yra virulentiškesni už kitus, o pagrindinis Klebsiella kapsulinio tipo nustatymo tikslas yra išsiaiškinti jų epidemiologinį vaidmenį hospitaliniuose protrūkiuose.
Greičiausiai Klebsiella rhinoscleromatis yra rinoskleromos etiologinis sukėlėjas, o K. ozenae kartais išskiriama iš nosies ertmės pacientams, sergantiems ūmine, sunkia forma. lėtinis rinitas kartu su nosies kriauklės atrofija ir laipsnišku kvapo praradimu. Klebsiella oxytoca yra naujas indolui teigiamų K. pneumoniae padermių pavadinimas.
Patogenezė. Klebsiella, Enterobacter ir Serratia gali sukelti ligas įvairiuose anatominiuose regionuose. Tačiau klinikinių ir epidemiologinių tyrimų rezultatai rodo, kad tarp šių mikroorganizmų genčių atstovų gali būti skirtumų pagal patogeniškumo laipsnį ir jų tikslus taksonominis identifikavimas turi tam tikrą reikšmę. Nepaisant to, kad anksčiau K. pneumoniae buvo išskirta daugiausia nuo kvėpavimo sistemos infekcijų, šiuo metu dauguma iš klinikinės medžiagos išskirtų padermių aptinkamos ir sergant šlapimo takų infekcijomis. Šių infekcijų klinikinės apraiškos ir patogenezė yra panaši į sukeliamas E. coli infekcijų, tačiau Klebsiella dažniau nustatoma pacientams, kuriems yra komplikuotų ir obstrukcinių šlapimo takų pažeidimų. Infekciniai tulžies takų, pilvo ertmės, vidurinės ausies, mastoidinio proceso, paranalinių sinusų ir pia mater pažeidimai taip pat nėra neįprasti. Šiose vietose Klebsiella yra labiau paplitusi nei Enterobacter ar Serratia ir gali sukelti sunkesnę ligą. Neabejotina, kad Serratia sukeliamų ligų padažnėjimą pirmiausia lemia šios infekcijos hospitalinis plitimas. Escherichia dažnai vaidina pagrindinį etiologinį veiksnį vystant hospitalinės bakteriemijos protrūkius, kuriuos sukelia užterštas intraveninis skystis.
Apraiškos. Infekcijų, kurias dažniausiai sukelia Klebsiella, simptomai ir požymiai, ypač šlapimo takų, tulžies takų ir pilvo ertmės infekcijos, nesiskiria nuo Escherichia coli sukeltų infekcijų simptomų. Paprastai jie išsivysto pacientams, sergantiems cukriniu diabetu, taip pat superinfekcijos forma stebimi pacientams, kurie gauna antimikrobinių medžiagų kuriam sukėlėjas yra atsparus. Klebsiella taip pat yra svarbus etiologinis veiksnys septinis šokas. Serratia ir Enterobacter yra beveik išimtinai hospitaliniai patogenai. Šie mikroorganizmai yra patogeniški daugelio infekcijų ir dažniausiai pneumonijos, šlapimo takų infekcijų ir bakteriemijos vystymuisi.
Plaučių uždegimas. Klebsiella yra gerai žinomas kaip patogeninis agentas plaučių ligos tačiau tikriausiai tai sudaro mažiau nei 1% visų bakterinės pneumonijos atvejų. Ši liga dažniausiai būdinga vyresniems nei 40 metų vyrams ir dažniausiai nustatoma alkoholizmu sergantiems pacientams. Kiti veiksniai, sukeliantys padidėjusį jautrumą šiai infekcijai, yra cukrinis diabetas ir lėtinės bronchopulmoninės ligos. Pacientams, sergantiems alkoholizmu, veiksnys, skatinantis infekcijos vystymąsi, greičiausiai yra burnos ir ryklės sekreto, kuriame yra klebsiella, aspiracija. Šiuo atveju klinikinės apraiškos yra panašios į pastebėtas pneumokokinės pneumonijos atveju (93 skyrius), jiems būdingas staigus šaltkrėtis, karščiavimas, produktyvus kosulys ir stiprus pleuros skausmas. Pacientai dažnai būna išsekę ir klysta, tačiau tai taip pat galima pastebėti pneumokokinė infekcija. Plaučiuose pažeidimas dažniausiai yra dešinėje viršutinėje skiltyje, tačiau dažniausiai greitai progresuoja ir negydomas gali plisti iš vienos skilties į kitą. Sparčiai vystosi cianozė ir dusulys, gali atsirasti gelta, vėmimas, viduriavimas. Fizinė apžiūra atskleidžia gumbą plaučių audinys dėl pleuros efuzijos susidarymo arba nekrozuojančios pneumonijos su greita kavernizacija. Periferinių leukocitų skaičius gali būti padidėjęs, bet dažnai mažas, o tai tikriausiai rodo sunkią infekciją alkoholikams, turintiems nepakankamų atsargų. kaulų čiulpai ir folio rūgšties trūkumas. Daug dažniau nei sergant pneumokokine pneumonija, pastebimi plaučių abscesai ir empiema. Taip yra dėl Klebsiella gebėjimo sukelti audinių sunaikinimą. Tik kartais atskleidžiami vadinamieji būdingi radiografiniai simptomai, pvz., plaučių tūrio sumažėjimas dėl jų suspaudimo, regioniniai emfizeminiai pokyčiai; jų galima rasti ir sergant pneumokokinėmis infekcijomis, taip pat sergant nekrozine pneumonija, kurią sukelia kitos gramneigiamos bakterijos.
Klebsiella, Serratia ir Enterobacter dažnai aptinkamos sergant hospitaline pneumonija. Vyresnio amžiaus pacientams gramneigiamos bakterijos kolonizuoja burnos ryklę, tada gali išplisti per kvėpavimo takus ir sukelti plaučių uždegimą arba pūlingas bronchitas. Šie patogenai, ypač Serratia, sukelia infekcijos protrūkius, kurie turi bendrą šaltinį ir yra susiję su daugelio vaistai naudojamas kvėpavimo takų terapijoje. Paprastai Serratia padermės, turinčios didžiausią atsparumą vaistams, nėra pigmentuotos ir dažniau išskiriamos nuo hospitalinių infekcijų. Tačiau tiek pigmentinės, tiek daugybei vaistams jautrių Serratia padermių taip pat aptinkamos infekcijų, susijusių su užterštos medžiagos vartojimu. medicininiai tirpalai. Kartais Klebsiella infekcija gali progresuoti (dažnai labai lėtai) iki lėtinio nekrozuojančio pneumonito, panašaus į tuberkuliozę. Pagrindiniai simptomai, pastebėti šiuo atveju, yra produktyvus kosulys, silpnumas, anemija.
Diagnostika. Diagnozė bendruomenėje įgyta pneumonija yra nustatytas esant klinikinėms apraiškoms, būdingoms Klebsiella sukeltai infekcijai, ir remiantis šio mikroorganizmo išskyrimu. Spėjama diagnozė turėtų būti nustatyta remiantis skreplių tyrimu, po dažymo Gram. Tuo pačiu metu tepinėlyje vyrauja trumpos, storos, gramneigiamos bakterijos, dažnai apsuptos šviesia, nedažyta kapsule. Dažnai šie gramneigiami organizmai aptinkami kartu su gramteigiamais kokais, o kadangi gramteigiamos bakterijos yra lengviau aptinkamos, gramneigiamos bakterijos gali būti nepastebėtos, o tai apsunkina diagnozę ir gali atidėti paskirtą gydymą. Papildomas Klebsiella sukelto infekcinio plaučių pažeidimo įrodymas yra šio mikroorganizmo išskyrimas iš kraujo ir pleuros eksudato. Esant ekstrapulmoninei infekcijai, patogenas lengvai išskiriamas bakterioskopiniu ar kultūriniu būdu ištyrus pūlius ar procese dalyvaujančių organų paslaptis.
Nozokomialinės ligos diagnozė kvėpavimo takų infekcija, kurį sukelia šie mikroorganizmai, daugiausia trukdo poreikis atskirti infekciją nuo bakterijų nešiotojo. Diagnozuojant būtina nuodugniai įvertinti klinikines proceso apraiškas. Sunkiais atvejais patartina pasėti ir bakterioskopiškai (su Gramo dėme) tirti skreplius, gautus transtrachėjinės aspiracijos būdu.
Gydymas. Ktebsiella, Enterobacter ir Serratia jautrumas antimikrobiniams vaistams skiriasi, todėl inokuliacijos metu išskirtas šių patogenų kultūras reikia ištirti in vitro. Paprastai antimikrobinį gydymą reikia pradėti prieš gaunant jautrumo antibiotikams tyrimo rezultatus. Apskritai dauguma Klebsiella padermių yra jautrios aminoglikozidams ir trečiosios kartos cefalosporinams. Iš pacientų išskirtos Klebsiella padermės yra nejautrios daugumai penicilino analogų, nors daugelio jų augimą slopina naujesni ureidopenicilinai, būtent mezlocilinas (Mezlocilinas). Serratia padermės, išskirtos iš pacientų, dažnai yra atsparios daugeliui antimikrobinių medžiagų, randamas didėjantis atsparumas gentamicinui ir tobramicinui; tokiais atvejais amikacinas buvo sėkmingai naudojamas. Klebsiella, Enterobacter ir Serratia sukeltų infekcijų antimikrobinio gydymo režimai skiriasi priklausomai nuo įvairios institucijos priklausomai nuo atsparumo vaistams pobūdžio, taip pat nuo infekcijos klinikinio sunkumo laipsnio. Sunkios ligos atveju patartina skirti aminoglikozidų, tokių kaip tobramicinas arba gentamicinas (3–5 mg/kg per parą) arba amikacino (15 mg/kg per parą), derinį su cefalotinu, cefapirinu arba cefazolinu. 4–12 g per dieną). Naujesni cefalosporinai ir (arba) cefamicinai [ypač cefoksitinas
(Cefoksitinas)], kaip ir kiti trečiosios kartos junginiai, gali būti aktyvūs prieš Klebsiella, Enterobacter ir Serratia. Kartais vaistai gali būti aktyvesni už senesnius cefalosporinus, todėl norint parinkti tinkamą gydymą, reikia atlikti jautrumo vaistams tyrimą in vitro. Dėl santykinai mažos koncentracijos polimiksinų, kurie susidaro kraujyje ir audiniuose vartojant šiuos vaistus, jie neturėtų būti naudojami kaip pirmos eilės vaistai sunkioms Klebsiella sukeltoms infekcijoms gydyti, nepaisant akivaizdaus jautrumo jiems in vitro. Nepriklausomai nuo taikomų vaistų režimas, gydymas turėtų būti atliekamas mažiausiai 10–14 dienų ir ilgiau, jei pastebima plačiai paplitusi kavernizacija. Pleuros efuzijos turėtų būti nusausintas. Naudojant šiuos antimikrobinės medžiagos nepakankamas pleuros ertmės encistiniams procesams gydyti. Kartais gali prireikti rezekuoti šonkaulį su atviru drenažu. Ši taktika tinka pasikartojantiems išsiliejimui.
Prognozė. Prieš įtraukiant į medicinos praktiką antimikrobinių medžiagų mirčių nuo šių infekcijų dažnis svyravo nuo 50 iki 80 proc., o pacientų mirtis dažnai buvo stebima per pirmąsias 48 valandas nuo ligos pradžios. Net ir taikant antimikrobinį gydymą, šių infekcijų eiga labai skiriasi, todėl prognozę reikia vertinti atsargiai. Labiausiai tai priklauso nuo pacientų amžiaus, taip pat nuo polinkio į alkoholizmą, išsekimą ir sunkų. gretutinės ligos.
Proteus, Morganella ir Providencia infekcijos
Etiologija. Enterobacteriaceae šeimos Proteus genčiai priklauso gramneigiamos bakterijos, kurios nefermentuoja laktozės ir pasižymi aktyvus mobilumas ir šliaužiantis plintantis augimas tankių maistinių medžiagų terpės paviršiuje. Mikroorganizmai, kurie anksčiau buvo klasifikuojami ir priskirti Proteus genčiai, po neseniai išsamus tyrimas DNR gavo naujus pavadinimus. P. morganii buvo priskirtas Morganella morganii, o kai kurios B. rettgeri biogrupės buvo perklasifikuotos į Providencia stuartii ir Providencia rettgeri. P. mirabilis ir P. vulgaris išlaikė savo nomenklatūrą. P. mirabilis sukelia 75-90% žmonių infekcijų ir skiriasi nuo kitų minėtų mikroorganizmų tuo, kad neturi galimybės susidaryti indolui. Visos keturios rūšys skaido karbamidą, sudarydamos amonią. Kai kurios P. vulgaris padermės turi bendrą antigeną su tam tikromis riketsijomis, o tai paaiškina antikūnų prieš baltymus atsiradimą (Weil-Felix reakcija) sergant vidurių šiltine, Japonijos upių karštine (tsutsugamushi) ir Uolinių kalnų karštine. Mikroorganizmai, vienijantys Providencia grupę, yra labai greta Proteus genties atstovų, skiriasi nuo jų tik kai kuriais biochemines savybes.
Epidemiologija ir patogenezė.Šie mikroorganizmai paprastai randami dirvožemyje, vandenyje ir nuotekų ir yra normalios žarnyno floros dalis. Kartais jiems priskiriamas etiologinis vaidmuo mažų vaikų viduriavime, tačiau tai nėra pakankamai įrodyta. Jie dažnai randami pasėliuose iš paviršinių žaizdų, nusausintų vidurinės ausies ertmių ir skreplių, ypač pacientams, gydomiems antibiotikais. Tokiomis sąlygomis jie pakeičia jautresnę florą, kurią žudo šie vaistai.
Apraiškos.Šie mikroorganizmai retai būna pirminio pažeidimo priežastis. Jie dažniausiai sukelia ligas anksčiau kitais patogenais užkrėstose vietose: odoje, ausyse, mastoidinis procesas, sinusai, akys, pilvo ertmė, kaulai, šlapimo takai, smegenų dangalai, plaučiai, kraujotaka.
Odos infekcijos. Šie mikroorganizmai keliauja chirurginių žaizdų išskyrose, ypač po antimikrobinis gydymas, bet niekada neprisijungti prie normalios žaizdos mikrofloros, jei vyksta normalus gijimas, audiniai gyvybingi ir nėra svetimkūnių. Dažnai kartu su kitomis gramneigiamomis bakterijomis ar stafilokokais jie gali užsikrėsti deginti paviršius, varikozinės žaizdos, opos, kurios susidaro su pragulomis.
Ausų ir mastoidinių sinusų infekcijos. Vidurinės ausies uždegimas ir mastoiditas, ypač sukeltas P. mirabilis, gali sukelti platų vidurinės ausies ir mastoidinio sinuso sunaikinimą. Nemalonaus kvapo išskyros, cholesteatoma ir granuliuotas audinys vidutiniškai sudaro lėtinį infekcijos židinį ir vidinė ausis ir mastoidiniame procese, dėl kurio atsiranda kurtumas. Kaip atsitiktinė komplikacija, galimas veido nervo paralyžius. Pagrindinis šių infekcijų pavojus yra jų išplitimo į kaukolės ertmę galimybė, sukeldama šoninių sinusų trombozę, meningitą, smegenų abscesą ir bakteriemiją.
Akių infekcijos. Šie mikroorganizmai gali sukelti ragenos opas, dažniausiai atsirandančias dėl akies traumos, baigiasi panoftalmitu ir sunaikinimu. akies obuolys.
Peritonitas. Esamas neatskiriama dalis normali žarnyno mikroflora, šių genčių atstovus galima išskirti iš pilvo ertmės po perforacijos Vidaus organai arba žarnyno infarktas.
Šlapimo takų infekcijos. Šie mikroorganizmai yra pagrindinė infekcinių šlapimo takų pažeidimų priežastis, ypač pacientams, sergantiems lėtine bakteriurija, kurių daugelis kenčia nuo obstrukcinės uropatijos, kuriems anksčiau buvo atlikta instrumentinė intervencija į šlapimo pūslę ir pakartotiniai kursai chemoterapija. Jie dažnai yra izoliuoti nuo pacientų, kuriems yra skaičiuojami inkstų pažeidimai arba Šlapimo pūslė kartu su bakteriurija. Tai galima paaiškinti šių mikroorganizmų ureazės aktyvumu, kuris lemia šarminę šlapimo reakciją ir sudaro palankią aplinką amonio-magnio-fosfato akmenims susidaryti.
bakteriemija. Patekimas į kraują yra rimčiausias infekcijos pasireiškimas, kurį sukelia Proteus, Morganella ir Providencia genčių atstovai. 75% atvejų šlapimo takai yra infekcijos įėjimo vartai; kitais atvejais pirminis dėmesys skiriamas tulžies takams, virškinamajam traktui, ausims, sinusams, odai. Prieš bakteriemijos išsivystymą dažnai atliekamos tokios procedūros kaip cistoskopija, šlapimtakio kateterizacija, transuretrinė rezekcija. prostatos ar kitos chirurginės intervencijos. Klinikiniai požymiai, sepsio simptomai ir laboratoriniai radiniai – karščiavimas, šaltkrėtis, šokas, metastazuojantys abscesai, leukocitozė, o kartais ir trombocitopenija – yra panašūs į bakteriemiją, kurią sukelia E. coli, Klebsiella ar kitos gramneigiamos bakterijos.
Diagnostika. Proteus, Morganella ar Providencia infekcijos diagnozė priklauso nuo šių organizmų išskyrimo iš kraujo, šlapimo ar eksudato ir jų identifikavimo atitinkamais biocheminiais tyrimais rezultatų. Ypač svarbu atskirti P. mirabilis, indolui neigiamą rūšį, nuo indolui teigiamų organizmų, nes P. mirabilis yra jautrus penicilinui ir daugeliui kitų antibiotikų. Proteus genties atstovai dažnai randami kartu su kitais patogenais. Ypatingas dėmesys buvo nukreiptas į mikroorganizmų, nesusijusių su P. mirabilis ar P. vulgaris, bet augančių tose pačiose maistinėse terpėse, išskyrimą, kad jų neužmaskuotų šliaužiantis Proteus augimas. Plačiai paplitęs šliaužiantis šių bakterijų augimo pobūdis taip pat apsunkina jų jautrumo vaistams nustatymo rezultatus.
Gydymas. Dauguma P. mirabilis padermių yra jautrios penicilinui didelės koncentracijos(10 V 1 ml ar daugiau), ampicilinui, karbenicilino dinatrio druskai, gentamicinui, tobramicinui ar amikacinui, taip pat cefalosporinų antibiotikams. P. mirabilis sukeltą bakteriuriją galima greitai pašalinti bet kuriuo iš išvardytų antibiotikų. Veiksmingiausias sergant šia infekcijos forma yra ampicilinas po 0,5 g kas 4-6 valandas.Sunkių infekcijų atveju gydymas turi būti atliekamas parenteraliai: nuo 6 iki 12 g ampicilino arba 20 000 000 TV penicilino G kartu su tobramicinu. arba gentamicino dalimis po 5 mg/kg per parą, jei inkstų funkcija nepažeista. Yra tam tikrų įrodymų, kad infekcijų, kurias sukelia
P. mirabilis, aminoglikozidai turi sinergetinį poveikį su ampicilinu ir penicilinu G. Kadangi yra daug daugiau veiksmingi vaistai sergant infekcijomis, kurias sukelia P. mirabilis, chloramfenikolio vartoti nereikia. Visos P. mirabilis padermės yra atsparios tetraciklinui. Dauguma ne P. mirabilis padermių jautrios tik aminoglikozidams ir trečios kartos cefalosporinams. Karbenicilinas, tikarcilinas ir nauji ureidopenicilinai yra veiksmingi prieš padermes, išskirtas iš klinikinės medžiagos. Idealiu atveju gydymas turėtų būti pagrįstas jautrumo vaistams tyrimais in vitro ir, jei to nepavyksta, žiniomis apie reprezentatyvius mėginius. Kaip ir sergant kitomis gramneigiamomis infekcijomis, reikia skirti tinkamą dėmesį pūlių šalinimui, skysčių ir elektrolitų pusiausvyrai palaikyti, o esant endotoksiniam šokui – kraujotakos kolapsui gydyti.
Pseudomonas infekcijos
Etiologija. P. aeruginosa yra judri, gramneigiama, lazdelės formos bakterija, kuri paprastai nėra aplipusi ir nesudaro sporų. Jie greitai auga visose įprastose terpėse, o ant agaro sudaro minkštas, vaivorykštės kolonijas, dažniausiai geltonai žalios fluorescencinės spalvos, kuri susidaro dėl dviejų pigmentų – piocianino ir fluoresceino – difuzijos į maistinę terpę. Pseudomonas sudaro rūgštį iš gliukozės (be dujų) ir pasižymi proteolitiniu aktyvumu, yra teigiamas oksidazės ir formuoja amonį iš arginino. Atskirų padermių identifikavimas atliekamas naudojant imunofluorescencinį arba bakteriofago tipavimą. Tačiau nėra įrodymų, kad šios padermės skiriasi savo virulentiškumu žmonėms. Kiti Pseudomonas tipai – P. maltophilia, P. cepacia, P. fluorescens, P. testosteroni ir P. putida gali sukelti žmonių infekcijas. Šie organizmai dažniausiai buvo aptikti hospitalinių infekcijų protrūkių metu. Be to, jiems priskiriamas bakteriemijos, endokardito ir osteomielito, kuris išsivysto narkomanams, sukėlėjų vaidmuo.
Epidemiologija. Pseudomonas genties mikroorganizmai keliauja ant odos sveikų žmonių ypač pažastų ir anogenitalinėse srityse. Suaugusiųjų, negaunančių antibiotikų, išmatose jų randama retai. Daugeliu atvejų Pseudomonas išskiriamas pasėliu kaip antrinė avirulentiška mikroflora iš paviršinių žaizdų arba iš pacientų, vartojančių antibiotikus, skreplių. Paprastai jų kelias neturi ryškių pasekmių, nes šie mikroorganizmai tiesiog užpildo bakteriologinį vakuumą, susidarantį dėl jautresnių bakterijų pašalinimo. Tačiau kartais Pseudomonas infekcijos pažeidžia paveiktų asmenų ausis, plaučius, odą ar šlapimo takus, dažnai po to, kai pagrindinis patogenas buvo nuslopintas antibiotikais. Sunkios infekcijos beveik visada yra susijusios su vietiniu audinių pažeidimu. gynybinė reakcija arba sumažėjus makroorganizmo atsparumui. Nors Pseudomonas turi daug galimų virulentiškumo veiksnių, šis mikroorganizmas retai sukelia ligas sveikiems asmenims. Pacientai, nusilpę nuo cistinės fibrozės, taip pat sergantys neutropenija, yra ypač jautrūs sunkioms P. aeruginosa sukeltoms infekcijoms. Atrodo, kad pseudomonas infekcija dažniausiai pasireiškia neišnešiotiems kūdikiams, kūdikiams, sergantiems įgimtos anomalijos ir pacientams, sergantiems leukemija (kurie dažniausiai vartojami antibiotikai, gliukokortikosteroidai ar priešnavikiniai vaistai), pacientams, sergantiems nudegimais, senyviems pacientams, sergantiems sekinančiomis ligomis. Daugumašių infekcijų stebima ligoninėse, ir jie yra egzogeninės infekcijos, kuria užsikrečiama iš aplinkos, o ne dėl normalios pacientų mikrofloros sudėties. Ligoninėse šie mikroorganizmai aptinkami ant įvairių namų apyvokos daiktų, sanitarinės įrangos, įskaitant kriaukles, ant pisuarų, kateterių, ant palydovų rankų, taip pat antiseptiniai tirpalai Ir vandeniniai tirpalai vaistai. Su keliais blyksniais hospitalinė infekcijašlapimo takų, kuriuos sukelia Pseudomonas, nustatyta, kad sukėlėją platina bakterijų nešiotojai. Panašios epidemijos buvo aprašytos vaikams gydymo įstaigos tarp neišnešiotų kūdikių, taip pat nudegimų palatose. Nors į normaliomis sąlygomis P. aeruginosa virškinamajame trakte randama tik maždaug 5% sveikų suaugusiųjų, o hospitalizuotų pacientų nešiojimo dažnis didėja.
Patogenezė. Infekcijos įėjimo vartai skiriasi priklausomai nuo paciento amžiaus ir pagrindinės ligos. Kūdikystėje ir vaikystė dažniau pažeidžiama oda, virkštelė ir virškinimo traktas; senatvėje pagrindinis židinys, kaip taisyklė, yra lokalizuotas šlapimo takuose. Infekcija dažnai lieka odoje arba poodiniuose audiniuose. Nudegimų metu audinių sritis, esanti tiesiai po šašu, gali būti masiškai įsiskverbti į uždegimą sukeliančių bakterijų ir ląstelių, ir dažniausiai tai yra bakteriemijos, vienintelės mirtinos komplikacijos, šaltinis. Hematogeniniam infekcijos plitimui būdingas daugybės hemoraginių židinių atsiradimas odoje, širdies raumenyse, plaučiuose, inkstuose ir smegenų dangaluose. Histologiškai šie pažeidimai rodo nekrozę ir kraujavimą. Įprastais atvejais arteriolių sienelės yra masiškai infiltruojamos bakterijomis, o kraujagyslės iš dalies arba visiškai trombuojamos.
Dauguma P. aeruginosa padermių gamina gleives, daug angliavandenių ir kartu su ląstelių sienelės mikrobas, kuris nulėmė jo termostabilų somatinį antigeniškumą. Antikūnai prieš specifinį Pseudomonas aeruginosa gleivių antigeno serotipą apsaugo nuo eksperimentinio iššūkio. Dauguma padermių, išskirtų iš klinikinės medžiagos, gamina daugybę egzotoksinų. Egzotoksinas A, turintis daug tų pačių savybių kaip ir difterijos toksinas, yra stipriausias P. aeruginosa toksinas. At pavojinga gyvybei P. aeruginosa sukeltų infekcijų, didelis antikūnų prieš egzotoksiną A titras koreliuoja su padidėjusiu išgyvenamumu.
Apraiškos. Pseudomonas infekcijos pažeidžia odą, poodinis audinys, kaulai ir sąnariai, akys, ausys, mastoidiniai ir paranaliniai sinusai, smegenų dangalai ir širdies vožtuvai. Taip pat gali pasireikšti bakteriemija be nustatytos pirminės infekcijos vietos, todėl gali kilti klausimas dėl užterštų vaistų, intraveninių skysčių ar antiseptikų, ypač jei išskiriamos ne P. aeruginosa rūšys Pseudomonas.
Odos ir poodinių audinių infekcijos. Pseudomonas genties mikroorganizmai dažnai išskiriami atliekant kultūrinius tyrimus, susijusius su chirurginių ir nudegimų žaizdų, varikozinių opų ir opų, atsirandančių dėl decubitus opų, išskyros, ypač po gydymo antibiotikais. Jie gali antriškai užkrėsti nusausintus tuberkuliozinius ar osteomielitinius pažeidimus. Paprastas Pseudomonas perėjimas šiuose židiniuose tik rodo, kad poodinių audinių gelmėse bakterijos nesidaugina ir bakteriemija nesivysto. Odos infekcijos židiniai dažniausiai užgyja po negyvų audinių pašalinimo ar nusausinimo. Pseudomonas gali sukelti nagų spalvos pasikeitimą žmonėms, kurių rankos yra per daug veikiamos vandens, muilo ir ploviklių; žmonėms, sergantiems onichomikoze arba kurių rankos yra atviros mechaninis pažeidimas(gauna nagus žalsvos spalvos). Patogenai, kaip taisyklė, išskiriami sėjant įbrėžimą nuo nago plokštelės. Pseudomonas priskiriamas dalyvavimui dermatito, susijusio su profesinę veiklą. Ši liga yra gerybinė ir savaime gyja.
Osteomielitas. Šios etiologijos osteomielitas paprastai nepastebimas, išskyrus atvejus, kai jis išsivysto kaip bakteriemijos komplikacija, intraveninis vartojimas vaistai ar žaizdos, atsiradusios dėl pradūrimo. Jei tokios žaizdos, ypač vaikams, esančios pėdos nagų falangų srityje, nereaguoja į gydymą per 3-4 dienas, reikia įtarti Pseudomonas sukeltą osteomielito komplikaciją.
Ausų, mastoidinių ir paranalinių sinusų infekcijos. Dažniausiai žinoma pseudomonatų sukelta ausies uždegimo forma yra išorinės ausies uždegimas. Ši liga ypač pavojinga atogrąžų klimato zonose. Jai būdingos lėtinės serozinės-kruvinos ir pūlingos išskyros iš išorės klausos kanalas. Sparčiai progresuojanti sunki infekcija vadinama piktybiniu išoriniu ausies uždegimu. Pacientai, sergantys cukriniu diabetu, yra ypač jautrūs šiai ligai. Priešingai nei įprastas išorinis otitas, ši infekcija reikalauja aktyvios intervencijos, įskaitant chirurginį tyrimą, pašalinant negyvas vietas ir parenterinį antimikrobinį gydymą. Vidurinės ausies uždegimas arba mastoiditas dažniausiai išsivysto kaip superinfekcija, kuri atsiranda pašalinus gramteigiamus mikroorganizmus, veikiant antimikrobinėms medžiagoms.
Akių infekcijos. Ragenos išopėjimas yra sunkiausia Pseudomonas akių infekcijos forma. Paprastai jis vystosi fone trauminis sužalojimas gali sukelti panoftalmitą ir akies obuolio sunaikinimą. Neišnešiotiems kūdikiams šios infekcijos pasireiškimas yra pūlingas konjunktyvitas.
Tarša kontaktiniai lęšiai arba skysta lęšių terpė gali būti svarbus Pseudomonas akių infekcijos mechanizmas.
Šlapimo takų infekcijos. Pseudomonas genties mikroorganizmai yra dažni infekcinių šlapimo takų pažeidimų sukėlėjai. Paprastai jie randami pacientams, sergantiems obstrukcine uropatija, kuriems buvo atlikta pakartotinių manipuliacijų šlaplė arba urologinis chirurginės intervencijos. Pseudomonas sukelta bakteriurija niekuo nesiskiria nuo panaši patologija skirtinga etiologija ir pagrindu klinikiniai simptomai nesiskiria nuo kitų mikroorganizmų sukeltos infekcijos.
Virškinimo trakto. Kalbant apie Pseudomonas genties mikroorganizmus, galima teigti, kad jie mažiems vaikams sukelia epideminį viduriavimą. Be to, kai kuriems kūdikiams, mirusiems nuo naujagimių sepsio, skrodimo metu žarnyne atsirado klasikinių nekrozinių kraujagyslių opų, būdingų Pseudomonas bakteriemijai. Vidurių šiltinės formos infekcijai būdinga karščiavimas, mialgija ir viduriavimas, ji dažniausiai pasireiškia atogrąžų šalyse. Ši liga, dar vadinama 13 dienų karštine arba Šanchajaus karštine, paprastai praeina savaime. Prognozė yra palanki.
Kvėpavimo takai. Pseudomonas pneumonija yra reta. Šio mikroorganizmo kultūrinė izoliacija nuo skreplių paprastai yra burnos ir ryklės turinio aspiracijos rodiklis, kai yra antrinė infekcija, kuri išsivysto dėl jautresnės mikrofloros pašalinimo, veikiant antibiotikams. Įprastą hospitalizuotų pacientų burnos ir ryklės florą dažnai pakeičia gramneigiamos lazdelės formos bakterijos, įskaitant Pseudomonas. ankstyvos datos nuo patekimo į ligoninę. Visa eilutė ligoninėje atliekamos manipuliacijos gali atlikti kvėpavimo takų infekcijų vystymąsi skatinančių veiksnių vaidmenį. Tai apima raminamųjų vaistų vartojimą, endotrachėjinę intubaciją, naudojimą dirbtinė ventiliacija esant nuolatiniam teigiamam slėgiui. Infekcija plaučiuose dažnai siejama su mikroabscesų atsiradimu. Sukėlėjas paprastai išskiriamas iš bronchektazės sergančių pacientų skreplių, lėtinis bronchitas ar cistinė fibrozė, taip pat nuolatinės infekcijos, kurioms gydyti buvo taikomi keli chemoterapijos kursai. Dažnai patogenas išskiriamas iš stomos pacientams, kuriems yra tracheostomija. Pseudomonas sukeltas bronchitas ir bronchiolitas gali būti galutinė cistinės fibrozės komplikacija. Iš skreplių ant tankios agaro terpės išskirtos patogeno padermės turi būdinga forma gleives formuojančios kolonijos.
Meningitas. Spontaniškas Pseudomonas sukeltas meningito išsivystymas yra neįprastas, tačiau patogenas gali patekti į subarachnoidinį tarpą su juosmenine punkcija, spinalinė anestezija, intratekalinis medicininės manipuliacijos arba galvos trauma. Šuntai dėl hidrocefalijos taip pat gali užsikrėsti, o šunto peržiūra arba pašalinimas yra labiausiai gydomas.
bakteriemija. Patogeno patekimas į kraują dažniausiai stebimas nusilpusiems pacientams, neišnešiotiems naujagimiams ar vaikams, turintiems apsigimimų, pacientams, sergantiems limfomomis, leukemija ar kt. piktybiniai navikai, senyviems pacientams, kuriems buvo atlikta chirurginė ar instrumentinė intervencija tulžies latakai arba šlapimo takų. Pseudomonas bakteriemija yra svarbi priežastis sunkių nudegimų patyrusių pacientų mirtis. Suaugusiems pacientams, sergantiems Pseudomonas, bakteriemija nesiskiria nuo bakteriemijos, kurią sukelia kitų tipų patogenai. Išimtis šiuo atžvilgiu yra dvi sąlygos, rodančios Pseudomonas infekciją: gangrenos ekthyma, klasikinis odos pažeidimas, dažnai lokalizuotas anogenitalinėje arba pažastis ir pasireiškia kaip suapvalinta sutankinta purpurinės-juodos spalvos apie 1 cm skersmens sritis su išopėjusiu centru ir aplinkine eritemine zona; retai pastebėtas žalio šlapimo išsiskyrimas, tikriausiai dėl jo nudažymo verdohemoglobinu. Mikroorganizmai paprastai išskiriami kultūros būdu iš odos pažeidimų ir yra tam tikra diagnozės nuoroda.
Bakterinis endokarditas. Po to išsivysto keletas poūminio bakterinio endokardito, kurį sukelia Pseudomonas, atvejų chirurginės operacijosįjungta atvira širdis. Paprastai ligos sukėlėjas implantuojamas ant šilko ar sintetinių siūlų, naudojamų siūlams arba širdies pertvaros defektams uždaryti. Pakartotinės operacijos, skirtos pašalinti užaugimus ir svetimkūnius, yra daug žadanti viltis išgydyti. Endokarditas randamas ant sveikų širdies vožtuvų pacientams, sergantiems nudegimais ir narkomanams. Šios etiologijos endokardito pasekmės dažnai yra metastazuojantys abscesai kauluose, sąnariuose, smegenyse, antinksčiuose ir plaučiuose.
Gydymas. Esant lokalizuotai pseudomono infekcijai, reikia laistyti 1% tirpalu. acto rūgštis arba lokaliai tepkite kolistiną arba polimiksiną B. Kai pažeidžiami gilesni audiniai, svarbu pašalinti. chirurginiu būdu negyvos vietos ir pūlingų židinių drenažas. IN panašių atvejų o gyvybei pavojingoms infekcijoms, tokioms kaip pneumonija ir bakteriemija, reikia taikyti parenterinį gydymą. Aminoglikozidiniai antibiotikai, tobramicinas ir gentamicinas, slopina daugumą Pseudomonas padermių.
Pacientams, sergantiems normali funkcija inkstų naudojimas sakė lėšas 5 mg / kg per dieną, padalijus į dalis, užtikrins jų slopinamąjį lygį. Amikacinas taip pat yra aktyvus prieš Pseudomonas ir yra ypač veiksmingas išskiriant patogenų padermes, kurių atsparumas tobramicinui ir gentamicinui yra sukeltas fermentų. Jis turėtų būti vartojamas po 15 mg/kg per parą, padalijus į dalis. Ticarcilinas (Ticarcillin) ir mezlocilinas (Mezlocilinas) yra aktyvūs prieš daugumą Pseudomonas padermių, kai dozės yra 16–20 g per dieną. Piperacilinas (piperacilinas) ir azlocilinas (aziocilinas) in vitro veikia prieš kai kurias padermes, kurių tikarcilinas neslopina. Šios iš klinikinės medžiagos išskirtos padermės, kaip taisyklė, yra hospitalinės kilmės. Siekiant sumažinti patogeno atsparumą vaistams terapijos metu ir užtikrinti daugiau Didelis pasirinkimas aktyvumas, ypač pacientams, sergantiems granulocitopenija ir pseudomonas infekcija, dažnai naudojamas aminoglikozidų, veikiančių prieš patogeną, derinys su penicilinu, kuris pasižymi specifiniu aktyvumu prieš Pseudomonas aeruginosa. Besimptomė bakteriurija, ypač dėl riboto šlapimo pūslės pažeidimo, turi būti gydoma mažiau toksiškais vaistais, tokiais kaip sulfonamidai ar tetraciklinas. Pseudomonas, išskyrus P. aeruginosa, antibakterinis jautrumas skiriasi, o kai kurios iš klinikinės medžiagos išskirtos padermės gali būti atsparios aminoglikozidų antibiotikams. Kai kurie naujesni cefalosporinai, ypač cefaperazonas (cefoperazonas) ir ceftazidimas (ceftazidimas), taip pat rodo aktyvumą prieš daugelį padermių in vitro.
Prevencija. Pseudomonas Pseudomonas kryžminės infekcijos paplitimą ligoninėse galima sumažinti laikantis kruopštaus aseptikos ir infekcijų kontrolės praktikos (85 sk.).
Sisteminė antibakterinė profilaktika, kuria siekiama užkirsti kelią kolonizacijai ir infekcijos plitimui, akivaizdžiai nesėkminga ir turėtų būti uždrausta. Sukurta polivalentinė vakcina nuo Pseudomonas, taip pat specifinis hiperimuninis gama globulinas, tačiau jie nėra plačiai naudojami.
Prognozė. Mirtingumas nuo Pseudomonas bakteriemijos yra 75% ir yra didžiausias pacientams, patyrusiems šoką arba sunkiomis gretutinėmis ligomis, tokiomis kaip dideli nudegimai. III laipsnis, leukemija, neišnešiotiems naujagimiams. Kai šlapimo takuose atsiranda bakteriemija ir jos nelydi šokas, prognozė yra daug geresnė. Lokalios Pseudomonas infekcijos nekelia pavojaus gyvybei, kol neišsivysto hematogeninė diseminacija.
Acinetobacter infekcijos
Apibrėžimas. Acinetobacter genties mikroorganizmai yra pleomorfinės gramneigiamos lazdelės, kurias lengva supainioti su Neisseria genties mikroorganizmais. Sunkios šių mikroorganizmų infekcijos, įskaitant meningitą, bakterinį endokarditą, pneumoniją ir bakteriemiją, buvo aprašytos vis dažniau.
Etiologija. A. calcoaceticus Iwoffi variantą DeBord aprašė kaip Mima polymorpha 1939 m. Tai vienas iš dviejų gerai žinomų Acinetobacter variantų. Kitas yra A. calcoaceticus, anitratus variantas, iš pradžių vadinamas Herella vaginicola. Organizmai, apibūdinti kaip Bacterium anitratum ir B5W, gali būti vadinami sinonimu Acinetobacter. Šie mikroorganizmai yra pleomorfiniai, inkapsuliuoti, nejudrūs, gramneigiami. Jie gerai auga paprastose maistinėse terpėse, sudarydami baltas, išgaubtas, lygias kolonijas. Tarp mikrobų, auginamų tankioje terpėje, vyrauja diplokokinės formos; skystoje terpėje dažniau nustatomi lazdelės ir siūliniai sukėlėjo variantai. Rūšių atpažinimas iš enterobakterijų grindžiamas jų neigiama reakcija su nitratais ir Neisseria genties atstovų, į kuriuos jos gali būti panašios morfologija, nepretenzingumu maistinėms terpėms, lazdelės pavidalu skystoje terpėje ir būdinga neigiama oksidaze. reakcija.
Epidemiologija ir patogenezė. Acinetobacter genties mikroorganizmai yra visur. Jie yra normalūs odos gyventojai 25% sveikų žmonių. Tais atvejais, kai Acinetobacter gali būti susijęs su bakteriemija, kuri išsivysto pacientui naudojant intraveninius kateterius, atsižvelgiama į pagrindinius infekcijos įėjimo vartus. oda. Padidėjęs Acinetobacter pneumonijos, tiek pirminės, tiek antrinės dėl superinfekcijos, dažnis taip pat rodo, kad kvėpavimo takai gali būti svarbūs infekcijos vartai. Tikėtina, kad šis mikroorganizmas yra gana žemo virulentiškumo dažnas komensalas, kuris daug dažniau sukelia bakterijų nešiklį nei sukelia infekciją. Atrodo, kad acinetobacter liga išsivysto asmenims, kurie netikėtai susiduria su hospitaline gramneigiama infekcija. Sunkios infekcijos išsivysto esant sumažėjusiam makroorganizmo atsparumui, atliekant instrumentines intervencijas arba po ilgalaikio antimikrobinio gydymo plataus spektro vaistais. Pastebėtas nepaaiškinamas Acinetobacter sukeliamo dažnio padidėjimas plaučių infekcijos vasaros pabaigoje. Šio mikroorganizmo dalyvavimas konjunktyvito, vaginito ir uretrito etiologijoje reikalauja tolesnio patvirtinimo.
Apraiškos. Sunkios Acinetobacter infekcijos apima meningitą, poūmį ir ūminį bakterinį endokarditą, pneumoniją, šlapimo takų infekcijas ir bakteriemiją. Paprastai šios infekcijos klinikinės apraiškos ir simptomai nesiskiria nuo panašių ligų, kurias sukelia kiti patogenai. Kartais Acinetobacter gali sukelti žaibišką bakteriemiją su stipria karščiavimu, kraujagyslių kolapsas, petechijos, masiniai poodiniai kraujavimai, kurių negalima atskirti nuo meningokokemijos. Tačiau dažniau bakteriemija yra susijusi su akivaizdžiu infekcijos patekimu per venų sistemą, ypač per venų kateterius, chirurginės žaizdos arba apdeginti paviršius. Jis taip pat gali išsivystyti po instrumentinių intervencijų į šlaplę ar kitas sritis. IN klinikinės apraiškos tokiose ligose vyrauja endotoksemija, o jų prognozė nepalanki.
Diagnostika. Acinetobacter infekcijos diagnozė gali būti sudėtinga, nes klinikinės bakteriologijos laboratorijos darbuotojai mažai žino apie šiuos organizmus, todėl gali būti klaidingai interpretuojami tyrimų rezultatai. Šių mikroorganizmų taksonominėje klasifikacijoje pastebėta painiava taip pat nepalengvina užduoties. Praktiškai Acinetobacter išskyrimas iš kraujo, smegenų skysčio, skreplių, šlapimo ar pūlių turėtų būti laikomas kliniškai reikšmingu, nebent yra įrodymų, kad kartu egzistuoja koks nors kitas patogenas. Praktiškai Acinetobacter ir Neisseria diferencijavimas yra privalomas, nes pirmosios yra atsparios penicilinui, o antrosios yra jautrios.
Gydymas. Atskirų Acinetobacter padermių jautrumas antibiotikams skiriasi, tačiau daugumą jų slopina gentamicinas, tobramicinas, amikacinas ir ureidopenicilinai, tokie kaip piperacilinas. Jautrumas tetraciklinams yra nenuspėjamas, o dauguma padermių yra atsparios penicilinui, ampicilinui, cefalosporinams, eritromicinui ir chloramfenikoliui. Esant sunkioms sisteminėms infekcijoms, reikia vartoti tinkamą antibiotiką, dažniausiai aminoglikozidą. Dėl šių mikroorganizmų sukeltų lokalizuotų abscesų būtina kreiptis chirurginis drenažas.
Eikenella infekcijos
Etiologija. E. corrodens yra fakultatyvūs anaerobai arba kapnofiliniai, gramneigiami, lazdelės formos, oksidazės teigiami mikroorganizmai. Kai kolonijos auga ant kraujo agaro, aptinkami nedideli „įlenkimai“ arba „korozijos“. Reikia 48–72 valandų, kol pasirodys matomas augimas.
Epidemiologija. E. corrodens – gyventojai burnos ertmė, viršutiniai skyriaižmogaus kvėpavimo ir virškinimo trakto. Infekcijos dažnai išsivysto žarnyne arba burnoje. Pastebėtas ryšys tarp Eikenella infekcijų ir piktnaudžiavimo metilfenidatu, tikriausiai dėl mažo redokso potencialo ir šio agento išsiskyrimo per odą, taip pat dėl narkomanų naudojamų adatų užteršimo burnos sekretais, kai juos laižo.
Apraiškos. Dažniausios Eikenella sukeltos infekcijos pažeidžia odą ir minkštuosius audinius. Endokarditas, pneumonija, osteomielitas ir meningitas yra daug rečiau paplitę. Eikenella infekcijos dažnai primena infekcijas, kurias sukelia griežti anaerobai, tokie kaip Bacteroides fragilis arba Peptostreptococcus. Ligos dažnai turi mišrios etiologijos vangų procesų pobūdį, kurių vystymesi dalyvauja aerobiniai gramteigiami kokai; drenažo metu dažnai nustatomas nemalonus kvapas; galimas abscesų susidarymas.
Gydymas. E. corrodens jautrus penicilinui, ampicilinui, karbenicilinui ir tetraciklinui. Gydant šias infekcijas, labai svarbu užtikrinti tinkamą pūlingos medžiagos nutekėjimą. Ampicilinas arba penicilinas kartu su chirurginiu drenažu paprastai sukelia geras rezultatas. Būtina nepamiršti ryškaus Eikenella atsparumo klindamicinui. Ši aplinkybė netgi padidina Eikenella sukeltų infekcijų ir mišrių anaerobų populiacijų skirtumo svarbą.
